Un ataque al corazón es una emergencia cardíaca y puede ser mortal si no se diagnostica y trata rápidamente. Cualquier persona que experimente una aparición aguda de dolor en el pecho, sensación de plenitud, malestar o presión; dificultad para respirar; dolor o malestar en uno o ambos brazos, el cuello, la mandíbula o el estómago; sudoración fría, náuseas, vómitos o desmayo debe llamar al 911 inmediatamente. La aparición aguda de estos síntomas podría indicar las primeras fases de un ataque cardíaco o de otra afección relacionada con el corazón.
Un ataque cardíaco, también conocido como infarto de miocardio (IM), se produce cuando se bloquea el flujo de sangre al corazón. El músculo cardíaco necesita un suministro constante de sangre rica en oxígeno para alimentarse. Esta sangre rica en oxígeno es suministrada por las arterias coronarias. Si las arterias coronarias se estrechan debido a la aterosclerosis (acumulación de placa), el flujo sanguíneo se interrumpe. Si esta placa se desprende hacia el torrente sanguíneo, puede bloquear completamente el suministro de sangre. Si este coágulo de sangre bloquea las arterias coronarias, se produce un infarto de miocardio.
El término infarto de miocardio suele utilizarse indistintamente con otro término, paro cardíaco súbito (PCS). Sin embargo, estas condiciones no son las mismas. En un infarto, se produce una obstrucción en un vaso sanguíneo que interrumpe el flujo de sangre. La parada cardiaca súbita se produce por un mal funcionamiento del sistema eléctrico del corazón. Sin embargo, estas dos afecciones cardíacas distintas están relacionadas, ya que los infartos aumentan el riesgo de sufrir una parada cardíaca súbita. Aunque la mayoría no conducen a una parada cardíaca súbita, cuando ésta se produce, los ataques cardíacos son la causa común.
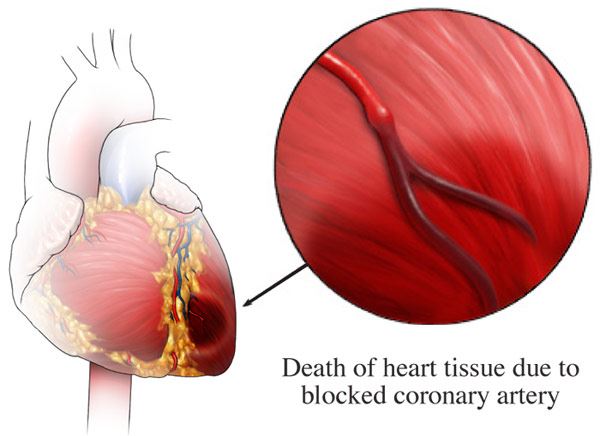
Ilustración médica Copyright © 2019 Nucleus Medical Media, Todos los derechos reservados.
Tipos de ataque cardíaco
El tipo de ataque cardíaco que ha experimentado determina los tratamientos que le recomendará su equipo médico. Estos incluyen:
- Infarto de miocardio con elevación del segmento ST (IAMCEST): Este tipo de infarto se produce cuando una arteria coronaria está completamente obstruida, por lo que una gran parte del corazón no puede recibir sangre y el músculo cardíaco comienza a morir rápidamente. El IAMCEST es el tipo de infarto más mortífero.
- Infarto de miocardio sin elevación del segmento ST (IAMCEST): Este tipo de infarto se produce cuando una arteria coronaria está severamente restringida pero no totalmente bloqueada. Los IAMSEST suelen causar menos daños en el corazón que su homólogo, el IAMCEST.
Causas del infarto de miocardio
Un infarto de miocardio, como se ha descrito anteriormente, se produce cuando se bloquea el flujo sanguíneo a una parte del corazón. Sin embargo, hay otras condiciones, rasgos o hábitos que también pueden aumentar el riesgo de padecer esta enfermedad. Estos se conocen como factores de riesgo e incluyen:
Factores de riesgo no modificables: Estos factores son irreversibles y no pueden modificarse. Cuantos más de estos factores de riesgo tenga, mayor será su probabilidad de sufrir un infarto de miocardio.
- Género masculino
- Se dan a cualquier edad; sin embargo, si tiene más de 40 años o tiene múltiples factores de riesgo trabaje estrechamente con su médico.
- Antecedentes familiares/genéticos
Factores de riesgo modificables: Estos factores pueden ser modificados, tratados o controlados mediante medicamentos o cambios en el estilo de vida.
- Presión arterial alta
- Colesterol alto
- Poca o nula actividad física
- Obesidad o tener un índice de masa corporal «IMC» de 30 o más
- Antecedentes de tabaquismo y/o abuso de drogas
- Diabetes: cuando la glucosa en sangre, también llamada azúcar en sangre, es demasiado alta
- Estres emocional extremo
- Consumo excesivo de alcohol durante muchos años
Síntomas de un ataque al corazón
Los síntomas comunes de un ataque al corazón incluyen:
- Dolor en el pecho, plenitud, molestia o presión
- Molestia o dolor en uno o ambos brazos, la espalda, el cuello, la mandíbula, o en el estómago
- Mareo/Desmayo
- Fatiga
- Ritmo cardíaco rápido (taquicardia) de más de 100 latidos por minuto
- Palpitaciones del corazón
- Falta de aire de la respiración
- Náuseas y/o vómitos
- Sudoración
Diagnóstico de ataque cardíaco
Las horas siguientes a un ataque cardíaco pueden ser aterradoras y confusas. Su equipo médico puede estar increíblemente ocupado y concentrado, y con dificultades para explicar todo lo que está sucediendo. En el mejor de los casos, le pedirán que describa sus síntomas y que le tomen la tensión arterial, el pulso y la temperatura. Después de eso, es posible que tenga:
Pruebas y procedimientos de diagnóstico
- Electrocardiograma (EKG/ECG)
- Pruebas de sangre
- Ecocardiograma (ECHO)
- Cateterismo cardíaco
Tratamiento del infarto
Con cada minuto que pasa después de un infarto, más tejido cardíaco pierde oxígeno y se deteriora o muere. Una vez diagnosticado el infarto, el tratamiento comienza inmediatamente, posiblemente en la ambulancia o en la sala de urgencias. Las opciones de tratamiento incluyen:
Medicamentos: Los objetivos de la terapia con medicamentos son romper o incluso prevenir los coágulos de sangre, evitar que las plaquetas (pequeños vasos sanguíneos que ayudan al cuerpo a formar coágulos de sangre para detener las hemorragias) se reúnan y se adhieran a la placa, estabilizar la placa y prevenir una mayor falta de oxígeno en el músculo cardíaco. Estos medicamentos deben administrarse lo antes posible (dentro de los 30 minutos siguientes al inicio de los síntomas del infarto) para disminuir el daño al músculo cardíaco.
Las opciones de medicación pueden incluir las siguientes:
- La aspirina tratará el dolor, la inflamación y reducirá el riesgo de infarto.
- La terapia trombolítica es la administración de fármacos denominados «líticos» o «anticoagulantes» que ayudarán a romper o disolver los coágulos de sangre.
- Los anticoagulantes «diluyentes de la sangre» ayudarán a tratar, prevenir y reducir la coagulación de la sangre.
- Otros medicamentos antiplaquetarios como brilinta y prasugrel.
- Las estatinas ayudarán a reducir el nivel de colesterol en la sangre.
- Cualquier combinación de los anteriores
Procedimientos médicos y quirúrgicos
- Angioplastia