Bei der Bildgebung von Perikardergüssen (siehe nachstehende Abbildungen) sind Echokardiographie und tomographische Verfahren (MRT, CT, EBT) recht empfindlich und können das Vorhandensein von Perikardflüssigkeit selbst bei einer normalen Menge von 15-35 ml erkennen. Perikardflüssigkeit gilt als normal, wenn keine Perikarderkrankung vorliegt, wenn sie als homogener oder echofreier Raum zwischen viszeralem und parietalem Perikard erscheint, der nur während der Systole zu sehen ist, wenn sich das Herz nach innen zusammenzieht, und wenn die Perikardschichten während der Diastole weniger als 1 mm voneinander getrennt sind. Fett zwischen den viszeralen und parietalen Schichten kann ein falsch-positives Echo erzeugen, ist aber im MRT und CT deutlich zu erkennen.
Ein Perikarderguss kann nach einer Reihe verschiedener Erkrankungen auftreten, hauptsächlich im Zusammenhang mit Entzündungen und Herzoperationen.
Die Echokardiographie bleibt die Bildgebungsmethode der Wahl, da sie verfügbar ist und am Krankenbett eingesetzt werden kann. Standardansichten sowie 2-dimensionale, M-Mode- und Doppler-Analysen sind wichtig für die Routineanalyse des Perikardergusses.
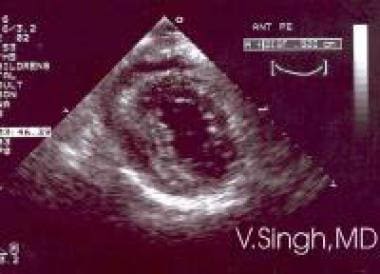 Erguss, perikardial. Perikarderguss, wie mit 2-dimensionaler (2D) Echokardiographie gesehen.
Erguss, perikardial. Perikarderguss, wie mit 2-dimensionaler (2D) Echokardiographie gesehen.  Erguss, perikardialer. Perikarderguss wie bei der M-Mode-Echokardiographie gesehen.
Erguss, perikardialer. Perikarderguss wie bei der M-Mode-Echokardiographie gesehen.  Erguss, perikardial. EKG mit Niedervolt-QRS-Komplexen, Tachykardie, PR-Hebung und ST-Veränderungen bei einem Patienten mit Perikarderguss.
Erguss, perikardial. EKG mit Niedervolt-QRS-Komplexen, Tachykardie, PR-Hebung und ST-Veränderungen bei einem Patienten mit Perikarderguss.  Lokalisierter Perikarderguss. Die kontrastmittelverstärkte Thorax-CT zeigt einen Perikarderguss. Der Erguss ist auf der rechten Seite lokalisiert. Ein Vorteil der CT gegenüber der Echokardiographie ist die Darstellung der Lokalisation.(Mit freundlicher Genehmigung von Eugene Lin, MD Seattle, WA)
Lokalisierter Perikarderguss. Die kontrastmittelverstärkte Thorax-CT zeigt einen Perikarderguss. Der Erguss ist auf der rechten Seite lokalisiert. Ein Vorteil der CT gegenüber der Echokardiographie ist die Darstellung der Lokalisation.(Mit freundlicher Genehmigung von Eugene Lin, MD Seattle, WA) Asymptomatische Ergüsse werden in der Regel zuerst durch eine aus anderen Gründen durchgeführte Röntgenuntersuchung entdeckt. Für die Entdeckung durch eine Röntgenaufnahme, die die Herzsilhouette vergrößert, ist eine Flüssigkeitsansammlung von mindestens 250 mL erforderlich. Bei der erhöhten Perikardflüssigkeit kann es sich um Hydroperikard (Transudat), echten Perikarderguss (Exsudat), Pyoperikard (wenn eitrig), Hämoperikard (bei Vorhandensein von Blut) oder Mischungen der oben genannten Arten handeln.
Das normale Perikard ist auf einem seitlichen Thoraxröntgenbild häufig als dünne, lineare Trübung zwischen dem vorderen subxiphoiden mediastinalen Fett und dem subepikardialen Fett zu erkennen. In der posteroanterioren (PA) Ansicht kann das Perikard entlang des linken Herzrands gesehen werden.
Der Perikarderguss ist durch eine Ansammlung von überschüssiger Flüssigkeit im Perikardraum, der das Herz umgibt, gekennzeichnet. Meistens ist die Flüssigkeit exsudativ und resultiert aus einer Perikardverletzung oder -entzündung. Serosanguinöse Ergüsse treten vor allem bei Patienten mit tuberkulösen Krebserkrankungen auf, können aber auch bei urämischen und viralen Erkrankungen oder nach einer mediastinalen Bestrahlung vorkommen.
Hemoperikard wird am häufigsten bei Trauma, Myokardruptur nach Myokardinfarkt, myokardialer oder epikardialer Koronararterienruptur, Kathetermanipulation, Aortendissektion mit Ruptur in den Perikardraum oder Spontanblutung bei Antikoagulanzientherapie beobachtet. Das Chyloperikard ist eine seltene Erkrankung, die durch ein Leck oder eine Verletzung des Ductus thoracicus entsteht.
Das Vorhandensein eines Perikardergusses deutet im Allgemeinen auf eine zugrundeliegende Perikarderkrankung hin; die klinische Bedeutung des Perikardergusses hängt jedoch hauptsächlich von seinen hämodynamischen Auswirkungen ab. Die klinische Bedeutung des Perikardergusses hängt jedoch hauptsächlich von seinen hämodynamischen Auswirkungen ab. Letztere hängen von der Geschwindigkeit der Flüssigkeitsansammlung im Perikardraum, der Geschwindigkeit des Anstiegs des intraperikardialen Drucks und der daraus resultierenden Entwicklung einer Perikardtamponade ab. Ein sich schnell ansammelnder Erguss, wie z. B. bei einem traumatisch bedingten Hämoperikard, kann bereits bei einer Flüssigkeitsansammlung von 100-200 ml zu einer Tamponade führen, während eine allmählichere Flüssigkeitsansammlung eine kompensatorische Dehnung des Perikards ermöglicht und trotz einer Flüssigkeitsansammlung von mehr als 1500 ml nicht zu einer Tamponade führt.
Bei Patienten mit hämodynamischem Kompromiss, Tamponade, Hämoperikard oder Pyoperikard ist eine Perikardpunktion erforderlich. Liegen diese Faktoren jedoch nicht vor, ist eine Drainage nur selten angezeigt. Große Ergüsse können manchmal drainiert werden, um die Symptome aufgrund der Kompression der umliegenden Lunge und anderer Strukturen zu lindern. Eine Perikarddrainage kann gelegentlich erforderlich sein, um eine Diagnose auf der Grundlage der Untersuchung der Perikardflüssigkeit oder von Perikardbiopsieproben zu stellen.
Echokardiographie
Die Echokardiographie ist das am häufigsten verwendete bildgebende Verfahren zum Nachweis eines Perikardergusses und/oder einer Verdickung. Ein großer Vorteil der Echokardiographie besteht darin, dass sie am Krankenbett eingesetzt werden kann, um kritisch kranke Patienten zu untersuchen. Das Verfahren ist nicht invasiv und sehr empfindlich bei der Darstellung flüssigkeitsgefüllter Strukturen.
Die echokardiographische Analyse mit 2-dimensionaler, M-Mode- und Doppler-Auswertung kann Folgendes beurteilen:
-
Quantität und Qualität der Perikardflüssigkeit
-
Kollaps der Herzkammern
-
Abweichung des ventrikulären Durchmessers
-
Kollabierbarkeit der Vena cava inferior
-
Strömungsmuster der atrioventrikulären Klappen
Wenn das Volumen der Herzbeutelflüssigkeit klein ist, kann es als anteriorer hypoechoischer oder echofreier Raum hinter dem linken Ventrikel (LV) erscheinen, der auch ein Fettpolster oder einen posterioren oder zirkumferentiellen hypoechoischen oder echofreien Raum darstellen kann (letzteres ist höchstwahrscheinlich ein Erguss).
Wenn der Perikarderguss groß ist, kann sich die perikardiale hypoechoische Zone ausdehnen und die Spitze des rechten Ventrikels (RV) umschließen. In seltenen Fällen kann die Echokardiographie nicht in der Lage sein, Perikardflüssigkeit zu identifizieren, insbesondere bei Vorliegen einer Verengung, eines Tumors oder einer Blutung.
Die Echokardiographie ist auch nützlich, um die hämodynamischen Auswirkungen des Ergusses zu beurteilen: Rechtsatriale Inversion, rechtsventrikuläre Inversion, Septalbewegung und respiratorische Schwankungen des transvalvulären Dopplerflusses (>50 % rechts, >25 % links) weisen auf eine Beeinträchtigung hin.
Wenn die echokardiographischen Befunde nicht schlüssig sind, können CT oder MRT hilfreich sein, um Perikardverdickungen, diffuse oder lokalisierte Ergüsse, Verkalkungen, benachbarte mediastinale und pulmonale Erkrankungen und Neoplasmen zu erkennen.
Elektrokardiographie
Die Elektrokardiographie (EKG) ist von geringem oder keinem diagnostischen Wert. Manchmal können große Perikardergüsse elektrische Wechsel der QRRS-Spannung oder „Pulsus alternans“ aufweisen, die das freie Schwingen des Herzens innerhalb der Perikardflüssigkeit mit einer sich verschiebenden elektrischen Achse widerspiegeln. Eine verringerte EKG-Spannung ist unspezifisch. Massive Ergüsse, wie sie z. B. bei schweren Myxödemen auftreten, erzeugen jedoch eine wirklich „niedrige“ Spannung, die mit derjenigen bei schweren myokardialen oder hämodynamischen Anomalien übereinstimmen kann. Das EKG kann diffuse PR-Senkungen (oft als ST-T-Hebungen angesehen), die auf eine Perikard- oder Myokardentzündung hindeuten, diffuse T-Wellen-Inversionen und eine niedrige Spannung zeigen, was auf einen Erguss hindeutet; die letztgenannten Befunde sind nicht zuverlässig.
MRI und CT
Das Ausmaß von normalem und abnormalem Perikard lässt sich bei den meisten Patienten wegen der besseren Auflösung am besten mit CT und MRI beurteilen. Sowohl im CT als auch im MRT sind die vorderen, seitlichen und hinteren Anteile des Herzbeutels deutlich vom mediastinalen Fettgewebe getrennt. Darüber hinaus lassen sich diskontinuierliche Bereiche mit Perikardverdickung und lokalisierte Ergüsse erkennen. Während die Perikardaussparungen durch MRT und CT klar definiert sind, können sie gelegentlich eine Aortendissektion oder mediastinale Lymphadenopathie vortäuschen.
MRT-Streifen können perikardiale Adhäsionen am darunter liegenden Myokard erkennen, und dynamische Ansichten der LV-Füllung können Verengungen oder restriktive Erkrankungen aufzeigen. MRT-Dehnungskarten können helfen, eine restriktive Erkrankung zu bestätigen. Die chemische Sensitivität der MRT durch spatiospektrale Anregung und/oder durch Inversionskreuzung kann Fett von anderen Materialien im Perikardraum unterscheiden.
Wenn sich Perikardflüssigkeit ansammelt, beginnt sich die Herzsilhouette zu vergrößern und erscheint flaschenartig, dreieckig oder kugelförmig. Die üblichen Einbuchtungen und Erhebungen, die normalerweise entlang der linken und rechten Herzränder zu sehen sind, beginnen sich zu verkleinern, so dass die Form der Herzsilhouette kugelförmig und funktionslos wird.