Haga clic aquí para iniciar la animación del Desarrollo Urogenital de Simbryo (y una música realmente triposa – lo entenderá una vez que se abra la ventana…)
I. Visión general
- El sistema urogenital surge del mesodermo intermedio que forma una cresta urogenital a cada lado de la aorta.
- La cresta urogenital se desarrolla en tres conjuntos de estructuras nefricas tubulares (de la cabeza a la cola): el pronefros, el mesonefros y el metanefros.
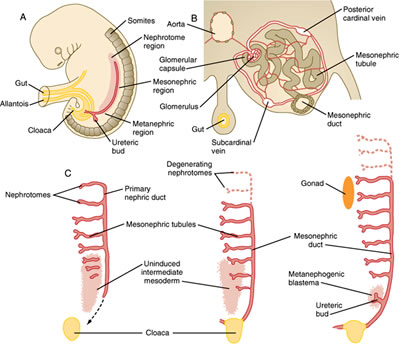
A. El pronefros
- Es el conjunto más craneal de tubos, que en su mayoría retroceden
B. El mesonefros
- Se localiza a lo largo de la sección media del embrión y se desarrolla en túbulos mesonéfricos y el conducto mesonéfrico (conducto de Wolff).
- Estos túbulos llevan a cabo alguna función renal al principio, pero luego muchos de los túbulos retroceden. Sin embargo, el conducto mesonéfrico persiste y se abre a la cloaca en la cola del embrión.
C. El metanefros
- Da lugar al riñón adulto definitivo.
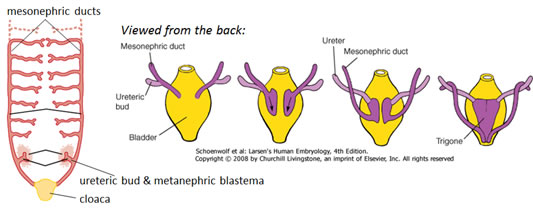
- Se desarrolla a partir de una excrecencia del conducto mesonéfrico caudal, la yema ureteral, y de una condensación del mesodermo intermedio renogénico cercano, el blastema metanéfrico.
II. Pasos en la renogénesis
- Involucra un proceso de inducción recíproca, que es dependiente del ácido retinoico
- El patrón cráneo-caudal establece una región «renogénica» dentro del mesodermo intermedio en la cola del embrión -este mesodermo renogénico es el BLASTEMA METANÉFRICO
- El BLASTEMA METANÉFRICO segrega factores de crecimiento que inducen el crecimiento de la BUDES URETERA desde la porción caudal del conducto mesonéfrico.
- El BUD URETERICO prolifera y responde secretando factores de crecimiento que estimulan la proliferación y luego la diferenciación del blastema metanéfrico en glomérulos y túbulos renales (es decir, induce al blastema a sufrir una transición de mesenquimal a epitelial ).
- Las alteraciones en cualquier aspecto de estos eventos inductivos (por ejemplo, mutaciones de los factores metanéfricos o ureterales o la interrupción de la señalización del ácido retinoico) pueden causar la inhibición del crecimiento de la yema ureteral y la hipoplasia o agenesia renal. A la inversa, puede producirse una duplicación o sobreproliferación de estructuras si hay una ganancia de función de los factores inductores.

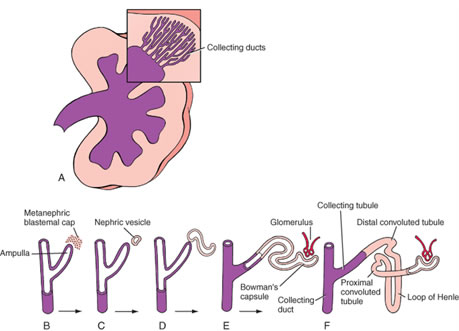
III. Derivaciones de la yema ureteral y del blastema metanéfrico en el riñón adulto
A. Derivaciones del blastema metanéfrico:
- Podocitos que recubren los capilares glomerulares
- Células epiteliales que recubren la cápsula de Bowman
- Túbulos contorneados proximales
- Los gruesos descendentes ramas gruesas de las asas de Henle
- Las ramas finas de las asas de Henle
- Las ramas gruesas ascendentes del asa de Henle
- Túbulos contorneados distales
B. Derivaciones de la yema ureteral:
- Túbulos y conductos colectores
- Cáliz menor y mayor
- Ureteros
IV. Ejemplos de perturbaciones en la inducción o diferenciación del tejido renal
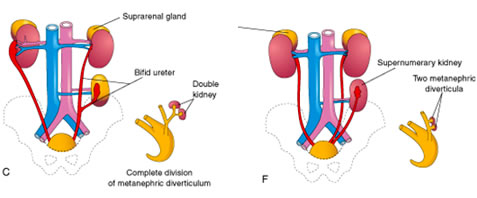
A. Duplicación del tracto urinario
- Se produce cuando la yema ureteral se divide prematuramente antes de penetrar en el blastema metanéfrico
- Resulta en un riñón doble y/o un uréter y pelvis renal duplicados
B. Síndrome de coloboma renal
- El gen Pax2 es esencial para que el mesénquima metanéfrico se diferencie en túbulos epiteliales en respuesta a las señales inductoras de la yema ureteral, por lo que las mutaciones (aunque sean HETEROZIGAS) pueden producir defectos renales. Los pacientes suelen presentar los siguientes síntomas:
- Hipoplasia renal – debida a una proliferación reducida de los epitelios derivados del mesénquima durante el desarrollo.
- Reflujo vesicouretral – muy probablemente debido a una conexión inadecuada del uréter con la vejiga o posiblemente debido a defectos inherentes en las células epiteliales del uréter maduro.
- Colobomas (fisuras ventrales en el iris, la retina y/o el nervio óptico) – debido a un fallo en la fusión de la fisura óptica (la expresión de Pax2 se observa en la parte ventral de la copa óptica y el tallo óptico).
- que se encuentra en lactantes de 0 a 24 meses de edad
- consiste en tipos de células blastemales, epiteliales y estromales
- asociadas con mutaciones en genes relacionados con el desarrollo renal (PAX2, WT1, etc.)
- esencialmente debido a una transformación incompleta de mesenquimal a epitelial (es decir, las células no logran diferenciarse completamente y transformarse en células cancerosas).
- puede surgir debido a diversos factores:
- Pérdida de polaridad: la diferenciación aberrante de las células tubulares da lugar a una localización inadecuada de los canales de Na/K en el dominio apical (en lugar de basal) de las células. El Na+ se bombea apicalmente y el agua le sigue, lo que da lugar a la dilatación de los lúmenes tubulares.
- Proliferación excesiva: el crecimiento excesivo del epitelio tubular puede ocluir el lumen causando una obstrucción.
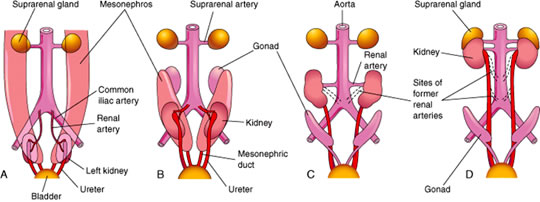
- Los riñones se forman inicialmente cerca de la cola del embrión.
- Los brotes vasculares de los riñones crecen hacia las arterias ilíacas comunes y las invaden.
- El crecimiento del embrión en longitud hace que los riñones «asciendan» hasta su posición final en la región lumbar.
- En lugar de «arrastrar» su suministro de sangre con ellos mientras ascienden, los riñones envían nuevas ramas ligeramente más craneales y luego inducen la regresión de las ramas más caudales.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
- El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
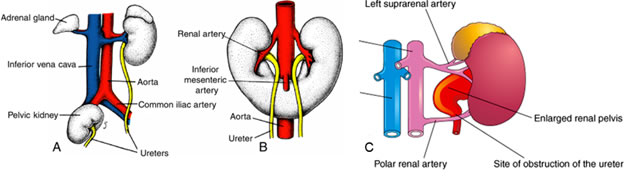
- Riñón pélvico (A): uno o ambos riñones se quedan en la pelvis en lugar de ascender
- Riñón en herradura (B): los dos riñones en desarrollo se fusionan ventralmente en uno solo, en forma de herradura, que queda atrapado en el abdomen por la arteria mesentérica inferior.
- Arterias supernumerarias (C): a menudo pueden tener más de una arteria renal por riñón, lo que suele ser asintomático, pero a veces puede comprimir el uréter causando una acumulación de líquido en la pelvis renal y los túbulos renales (hidronefrosis)
- La parte terminal del intestino posterior termina en la CLOACA, que es una cámara revestida de endodermo que contacta con el ectodermo superficial en la membrana cloacal y se comunica con la alantoides, que es un saco membranoso que se extiende en el ombligo junto al conducto vitelino.
- La cloaca se divide entonces por el SEPTUM URORECTAL
- la porción DORSAL (inferior) se desarrolla en el RECTUM y el CANAL ANAL
- la porción VENTRAL (superior) se desarrolla en la VEJIGA y el SENO UROGENITAL, que dará lugar a la vejiga y a los tractos urogenitales inferiores (uretra prostática y peneana en los varones; uretra y vagina inferior en las mujeres).
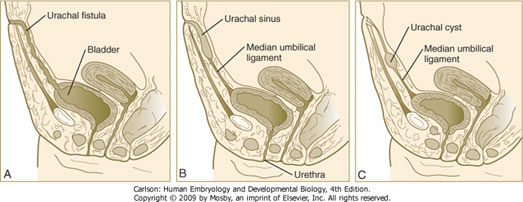
- A medida que la vejiga crece y se expande, los extremos distales de los conductos mesonéfricos son absorbidos por la pared de la vejiga como el TRIGONO.
- Trigonitis: Como derivado del conducto mesonéfrico, el trígono es sensible a las hormonas sexuales y puede sufrir una metaplasia epitelial inducida por las hormonas (por lo general, transformación de un epitelio de tipo transicional a otro de tipo escamoso que puede proliferar en exceso y provocar obstrucciones urinarias).
- Fijación anormal de los uréteres: los uréteres pueden a veces fijarse a la uretra o a partes del aparato reproductor.
- Fístulas, senos y quistes uretrales: se producen cuando persiste un remanente de la alantoides y se encuentran en la línea media a lo largo del trayecto desde el ombligo hasta el vértice de la vejiga (es decir, a lo largo del ligamento umbilical medio).
- Surge principalmente del mesodermo intermedio en la región lumbar del embrión.
- Las células de la cresta neural del tronco migran al centro de las glándulas suprarrenales y se convierten en las células cromafines de la médula suprarrenal. Estas células son esencialmente neuronas simpáticas postganglionares que liberan epinefrina o norepinefrina directamente en el torrente sanguíneo en lugar de inervar un órgano objetivo.
- Las gónadas surgen del mesodermo intermedio dentro de las crestas urogenitales del embrión
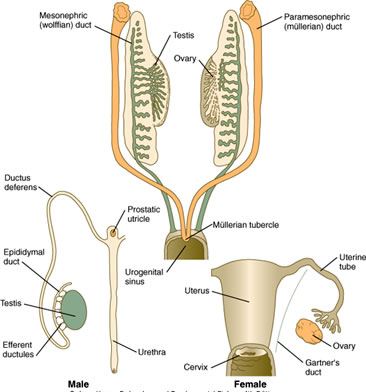
- Los conductos genitales surgen de conductos mesonéfricos y paramesonéfricos emparejados
- Los conductos mesonéfricos Los conductos mesonéfricos dan lugar a los conductos genitales MASCULINOS
- Los conductos paramesonéfricos dan lugar a los conductos genitales FEMENINOS
- Las gónadas y los tractos reproductores son indiferentes hasta las 7 semanas de desarrollo; La diferenciación está influenciada en gran medida por la presencia o ausencia de SRY (en el cromosoma Y)
- Si SRY+, el desarrollo sigue la vía masculina
- Si SRY-, el desarrollo sigue la vía femenina
- Bajo la influencia de SRY, la gónada se desarrolla en un TESTIS que contiene espermatogonias, células de Leydig y células de Sertoli.
- Las células de Leydig producen TESTOSTERONA, que apoya el crecimiento de los conductos mesonéfricos. NOTA: sin testosterona, los conductos mesonéfricos se REGRESAN.
- Una parte de la testosterona se convierte en Dihidroxitestosterona (DHT), que favorece el desarrollo de la glándula prostática, el pene y el escroto.
- Las células de Sertoli producen HORMONA ANTI-MÜLLERIANA (también conocida como Sustancia Inhibidora de Müller, o MIS), que induce la regresión de los conductos paramesonéfricos. NOTA: en ausencia de MIS, los conductos paramesonéfricos PERSISTEN.
- Los testículos surgen en la región lumbar pero luego descienden a la cavidad pélvica y a través del canal inguinal para terminar en el escroto
- El descenso de los testículos se debe a la sujeción de los mismos a la pared corporal anterior por el gubernaculum. Con el crecimiento y la elongación del embrión, junto con el acortamiento del gubernáculo, los testículos son arrastrados a través de la pared corporal, luego del canal inguinal y, finalmente, hacia el escroto.
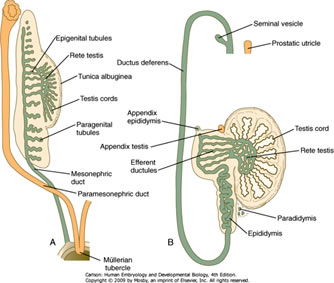
- Yema ureteral: uréter
- Ductos mesonéfricos: rete testicular, conductos eferentes, epidídimo, conducto deferente, vesícula seminal, trígono de la vejiga
- Seno urogenital: vejiga (excepto trígono), glándula prostática, glándula bulbouretral, uretra
- En ausencia de SRY, la gónada se desarrolla en un ovario con oogonias y células estromales.
- Como no se produce testosterona, los conductos mesonéfricos retroceden.
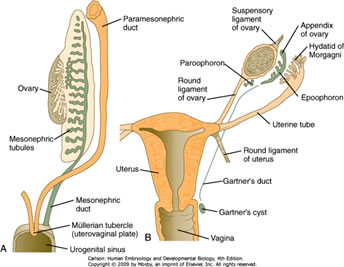
- Como tampoco hay MIS, los conductos paramesonéfricos persisten para dar lugar a los oviductos, el útero y 1/3 superior de la vagina
- El seno urogenital contribuye a la formación de las glándulas bulbouretrales y de los 2/3 inferiores de la vagina
- Yema ureteral: uréter
- Ductos mesonéfricos: trígono de la vejiga
- Ductos paramesonéfricos: oviducto, útero, 1/3 superior de la vagina
- Seno urogenital: vejiga (excepto el trígono), glándula bulbouretral, uretra, 2/3 inferior de la vagina
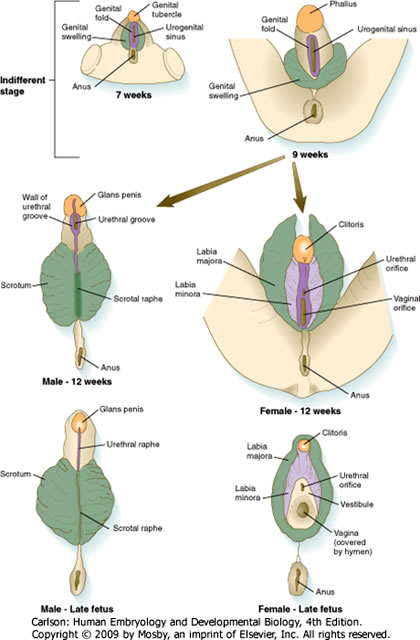
- La proliferación de mesodermo y ectodermo alrededor de la membrana cloacal produce los tejidos primordiales de los genitales externos en ambos sexos: el tubérculo genital, los pliegues genitales y las hinchazones genitales. Los primordios son indistinguibles hasta aproximadamente la semana 12.
- En el MACHO, los primordios se diferencian de la siguiente manera:
- En el FEMENINO, los primordios se diferencian como sigue:
- Se produce en varones genéticos con mutaciones en el SMI o en el receptor del SMI
- Debido a la producción de testosterona y DHT, hay genitales externos masculinos normales y conductos genitales masculinos
- Debido a que efectivamente NO hay inhibición mülleriana, los conductos paramesonéfricos PERSISTEN; es decir.es decir, hay un útero pequeño y trompas de Falopio emparejadas
- Los testículos pueden estar en lo que sería la posición normal de los ovarios (es decir, dentro del ligamento ancho) o uno o ambos testículos pueden descender al escroto.
- Se produce en varones genéticos con mutaciones en el receptor de andrógenos (RA)
- Falta de virilización de debido a la incapacidad del RA para unirse a la testosterona o a la DHT
- Sexo XY inversión con genitales externos femeninos relativamente normales pero testículos no descendidos
- Los conductos mesonéfricos son rudimentarios o faltan debido a la insensibilidad a la señalización de la testosterona
- La producción normal de MIS a partir de las células de Sertoli provoca la regresión del conducto mülleriano, por lo que no hay oviductos, ni útero, ni 1/3 superior de la vagina
- Ocurre en varones genéticos con mutaciones en la 5α-reductasa necesaria para la conversión de la testosterona en el andrógeno más potente dihidrotestosterona (DHT)
- Los genitales externos están parcialmente virilizados
- Los conductos mesonéfricos están intactos ya que sólo requieren testosterona (que sigue presente)
- La producción normal de MIS a partir de las células de Sertoli provoca la regresión de los conductos paramesonéfricos
- Puede presentarse como un DSD en mujeres genéticas a menudo debido a defectos en la 21-hidroxilasa esencial para la síntesis de cortisol -la falta de retroalimentación a la hipófisis provoca la sobreproducción de ACTH y la hiperactividad de la glándula suprarrenal
- El aumento de la producción de hormonas androgénicas débiles de la glándula suprarrenal (no puede fabricar cortisol o aldosterona, pero sí andrógenos como la androstenediona) da lugar a una virilización débil de los genitales externos:
- Clítoris agrandado
- Fusión parcial o completa de los labios mayores
- Los genitales internos son FEMENINOS
- Sin testículos (no hay SRY)
- Sin conductos mesonéfricos (masculinos) (no hay testosterona para apoyar su desarrollo)
- NO MIS, por lo que las estructuras de los conductos müllerianos (femeninos) (útero y oviducto) están intactas.
C. Nefroblastoma (tumor de Wilms)
D. La poliquistosis renal
Un sello distintivo de la agenesia, hipoplasia o disfunción renal en el útero es el oligohidramnios (bajo volumen de líquido amniótico), ya que el líquido amniótico es producido por los riñones. La reducción del volumen de líquido amniótico provoca un aumento de la presión sobre el feto en desarrollo, lo que da lugar a una frente inclinada, una nariz en forma de «pico de loro», dedos acortados e hipoplasia de los órganos internos, en particular del intestino y los pulmones. En conjunto, esta secuencia de anomalías se conoce como secuencia de Potter.

V. Ascenso de los riñones
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.

VI. Malformaciones relacionadas con el ascenso de los riñones
VII. Desarrollo de la vejiga
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.


El contenido de esta página requiere una versión más reciente de Adobe Flash Player.

VIII. Malformaciones relacionadas con el desarrollo de la vejiga
Desarrollo de las glándulas suprarrenales
I. Desarrollo de la corteza suprarrenal
II. Desarrollo de la médula suprarrenal
DESARROLLO DE LOS SISTEMAS REPRODUCTIVOS
I. Resumen
II. Desarrollo del tracto reproductor MASCULINO
A continuación se muestra el desarrollo de la glándula masculina y del tracto reproductor superior – el tubo rojo es el conducto paramesonéfrico que retrocede y el tubo púrpura es el conducto mesonéfrico, que se desarrolla en el epidídimo y el conducto deferente:
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
III. Descenso de los testículos
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
IV. Resumen de los derivados del tracto urogenital masculino
V. Desarrollo del aparato reproductor FEMENINO
A continuación se muestra el desarrollo de la gónada femenina y del tracto reproductor superior – el tubo rojo es el conducto paramesonéfrico que se convierte en el oviducto y el tubo morado es el conducto mesonéfrico, que en su mayoría retrocede:
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
A continuación se muestra el desarrollo del tracto reproductor femenino inferior: el útero, el cuello uterino, y el 1/3 superior de la vagina (derivado de los conductos paramesonéfricos) se muestran en rojo y los 2/3 inferiores de la vagina, las glándulas bulbouretrales (brotes morados que aparecen al final de la película) y el vestíbulo (derivado del seno urogenital) se muestran en amarillo:
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.
VI. Resumen de los derivados del tracto urogenital femenino
VII. Formación de los genitales externos
|
Tubérculo genital |
Plegados genitales |
Genitales Hinchazón |
|
Cuerpo y glande del pene |
Aspecto ventral del pene |
Escroto |
|
Corpora cavernosum &esponjoso |
Rafo peneano |
Rafo escrotal |
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.

|
Tubérculo genital |
Plegados genitales |
Hinchazón genital |
|
Cuerpo y glande del clítoris |
Labios minora |
Labia mayor |
|
Mons pubis |
El contenido de esta página requiere una versión más reciente de Adobe Flash Player.

VIII. Diferencias de diferenciación sexual
Extracto de Ocal (J Clin Res Pediatr Endocrinol. 2011 Sep; 3(3): 105-114):
Anteriormente, los trastornos intersexuales se subdividían en tres grupos principales como: asociados a la disgenesia gonadal, asociados a la subvirilización de individuos 46,XY, y condiciones asociadas a la virilización prenatal de sujetos 46,XX. La nomenclatura utilizada para describir la diferenciación sexual atípica ha cambiado desde entonces (2,3,4,5). En lugar de utilizar términos confusos y/o controvertidos como «intersexualidad», «hermafroditismo» e «inversión del sexo», la declaración de consenso recomendó una nueva taxonomía basada en el término general «DSD» (3). Esta amplia categoría incluye entidades comunes como el síndrome de Turner y el síndrome de Klinefelter, así como trastornos raros como la extrofia cloacal y la afalia. Muchos DSD se asocian con genitales ambiguos, sin embargo, unos pocos pueden presentarse con retraso de la pubertad o amenorrea primaria.
A. 46,XY DSD – Síndrome del conducto mülleriano persistente
B. 46,XY DSD – Síndrome de insensibilidad a los andrógenos (también conocido como «feminización testicular»)
C. 46,XY DSD – Deficiencia de 5α-reductasa
D. 46,XX DSD – genitales externos masculinizados debido a una hiperplasia suprarrenal congénita
NOTA IMPORTANTE: Los varones genéticos (46, XY) también pueden presentar hiperplasia suprarrenal congénita. Sin embargo, en estos casos, los individuos ya están virilizados por la testosterona producida por los testículos, por lo que normalmente no presentarían también un DSD. Sin embargo, como sus glándulas suprarrenales no pueden producir cortisol y/o aldosterona, requieren una terapia de sustitución hormonal inmediata.
1. La vejiga (excepto el trígono) deriva del tejido asociado al:
- blastema metanéfrico
- conductos mesonéfricos
- conductos paramesonéfricos
- cloaca/seno urogenital
ANSWER
2. El escroto en el macho es evolutivamente homólogo a qué estructura en la hembra?
- clítoris
- labios mayores
- labios menores
- mesovario
ANSWER
3. Los glomérulos del riñón derivan de la:
- yema uréter
- blastema metanéfrico
- conductos paramesonéfricos
- conductos mesonéfricos
ANSWER
4. Los riñones en desarrollo pueden a veces fusionarse en un único órgano con forma de herradura que se encontrará generalmente:
- en la cavidad pélvica, envolviendo una arteria ilíaca común derecha o izquierda
- en la cavidad abdominal, a nivel de la arteria mesentérica inferior
- en la cavidad abdominal, a nivel de la arteria mesentérica superior
- en la cavidad abdominal, a nivel de la arteria celíaca
- en su localización normal en la cavidad abdominal, pero casi siempre con arterias supernumerarias
ANSWER
5. El conducto deferente deriva de la:
- yema uréter
- blastema metanéfrico
- conductos paramesonéfricos
- conductos mesonéfricos
ANSWER
6. Enfermedad renal poliquística:
- Se produce por defectos en el desarrollo de los conductos mesonéfricos.
- Suele dar lugar a polihidramnios.
- Se asocia a menudo con la persistencia anormal y posterior formación de quistes dentro del alantoides.
- Puede surgir debido a errores en la polarización apical frente a la basal del epitelio en los túbulos renales.
- Todo lo anterior
Se pregunta
7. La condición conocida como pseudointersexualidad femenina:
- ocurre en individuos genéticamente masculinos (46, XY).
- Se caracteriza por la presencia de genitales externos feminizados.
- Es comúnmente causada por una hiperplasia suprarrenal congénita.
- Todas las afirmaciones anteriores son verdaderas.
- Ninguna de las afirmaciones anteriores es verdadera.
RESPUESTA
8. Los túbulos colectores del riñón derivan de la:
- yema uréter
- blastema metanéfrico
- conductos mesonéfricos
- conductos paramesonéfricos
Respuesta
9. Los oviductos derivan del:
- blastema metanéfrico
- cloaca/seno urogenital
- conductos mesonéfricos
- conductos paramesonéfricos
ANSWER
10. Un embrión que es genéticamente masculino (46,XY) pero que carece de los receptores necesarios para responder a la testosterona suele tener:
- una abertura vaginal, pero NO un útero.
- oviductos.
- ovarios.
- Todo lo anterior.
SANAS
11. Las células intersticiales (de Leydig) del testículo derivan principalmente de:
- la cresta neural
- el mesodermo esplácnico
- el mesodermo somático
- el mesodermo intermedio
- el endodermo
ANSWER
12. El aspecto ventral y el rafe del pene en el macho es homólogo en su desarrollo a qué estructura en la hembra?
- clítoris
- labios mayores
- labios menores
- cuerpo perineal
- mons pubis
ANSWER
13. Las células de la médula suprarrenal derivan de:
- cresta neural
- mesodermo esplácnico
- mesodermo somático
- mesodermo intermedio
- endodermo
ANSWER
Para los puntos 14 – 19, seleccione la opción con letra de la siguiente lista que esté más estrechamente asociada con cada elemento numerado a continuación. Las opciones de la lista pueden usarse una vez, más de una vez o ninguna.
a. blastema metanéfrico mesénquima
b. yema ureteral
c. conducto mesonéfrico
d. conducto paramesonéfrico
e. cloaca / seno urogenital
14. vejiga (excepto el trígono)
ANSWER
15. conducto deferente
ANSWER
16. oviducto (trompa de Falopio)
ANSWER
17. uréter
ANSWER
18. túbulos colectores del riñón
ANSWER
19. 2/3 inferior de la vagina
ANSWER