Cliquez ici pour lancer l’animation Simbryo du développement urogénital (et une musique vraiment trippante – vous comprendrez une fois la fenêtre ouverte…)
I. Vue d’ensemble
- Le système urogénital naît du mésoderme intermédiaire qui forme une crête urogénitale de chaque côté de l’aorte.
- La crête urogénitale se développe en trois ensembles de structures néphriques tubulaires (de la tête à la queue) : le pronéphros, le mésonéphros et le métanéphros.
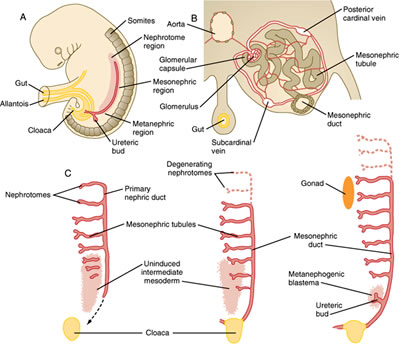
A. Le pronéphros
- C’est l’ensemble de tubes le plus crânien, qui régresse le plus souvent
B. Le mésonéphros
- Est situé le long de la section médiane de l’embryon et se développe en tubules mésonéphriques et en canal mésonéphrique (canal de Wolff).
- Ces tubules assurent une certaine fonction rénale au début, mais ensuite beaucoup de tubules régressent. Cependant, le canal mésonéphrique persiste et s’ouvre sur le cloaque à la queue de l’embryon.
C. Le métanéphros
- Donne naissance au rein adulte définitif.
- Se développe à partir d’une excroissance du canal mésonéphrique caudal, le bourgeon urétéral, et d’une condensation du mésoderme intermédiaire rénogène voisin, le blastème métanéphrique.
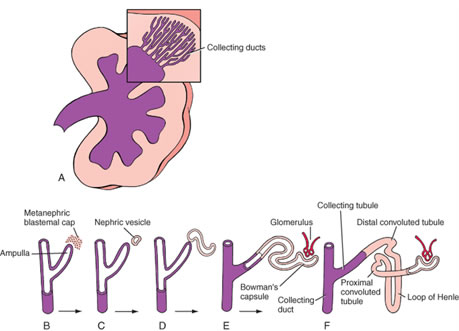
II. Étapes de la rénogenèse
- Intervient un processus d’induction réciproque, qui est dépendant de l’acide rétinoïque
- Le patterning crânio-caudal établit une région « rénogène » au sein du mésoderme intermédiaire dans la queue de l’embryon -ce mésoderme rénogène est le BLASTEMA MÉTANÉPHRIQUE
- Le BLASTEMA MÉTANÉPHRIQUE sécrète des facteurs de croissance qui induisent la croissance du BOULEAU URETÉRIQUE à partir de la partie caudale du canal mésonéphrique.
- Le BUD URETERIQUE prolifère et répond en sécrétant des facteurs de croissance qui stimulent la prolifération puis la différenciation du blastème métanéphrique en glomérules et tubules rénaux (c’est-à-dire qu’il induit le blastème à subir une transition mésenchymateuse à épithéliale ).
- Les perturbations de tout aspect de ces événements inducteurs (par exemple, les mutations des facteurs métanéphriques ou urétériques ou la perturbation de la signalisation de l’acide rétinoïque) peuvent entraîner une inhibition de la croissance du bourgeon urétérique et une hypoplasie ou une agénésie rénale. A l’inverse, une duplication ou une surprolifération des structures peut se produire s’il y a un gain de fonction des facteurs inducteurs.

III. Dérivés du bourgeon urétéral et du blastème métanéphrique dans le rein adulte
A. Dérivés du blastème métanéphrique :
- Podocytes recouvrant les capillaires glomérulaires
- Cellules épithéliales tapissant la capsule de Bowman
- Tubules convolutés proximaux
- Descendants épais. membres épais descendants des boucles de Henle
- Les membres minces des boucles de Henle
- Les membres épais ascendants des boucles de Henle
- Les tubules contournés distaux
B. Dérivés du bourgeon urétéral :
- Tubules collecteurs et canaux
- Calices mineurs et majeurs
- Ureters
IV. Exemples de perturbations de l’induction ou de la différenciation du tissu rénal
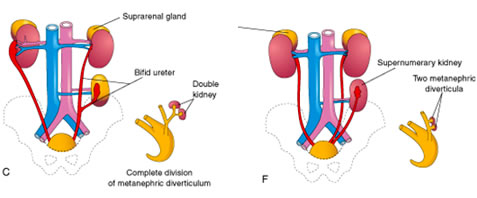
A. Duplication de l’appareil urinaire
- S’observe lorsque le bourgeon urétéral se divise prématurément avant de pénétrer dans le blastème métanéphrique
- Résulte soit en un double rein et/ou un uretère et un bassinet rénal dupliqués
B. Syndrome du colobome rénal
- Le gène Pax2 essentiel pour que le mésenchyme métanéphrique se différencie en tubules épithéliaux en réponse aux signaux inducteurs du bourgeon urétéral, donc les mutations (même si HETEROZYGOUS) peuvent produire des défauts rénaux. Les patients présentent généralement les symptômes suivants :
- Hypoplasie rénale – due à une prolifération réduite des épithéliums dérivés du mésenchyme pendant le développement.
- Reflux vésico-urétéral – très probablement dû à une mauvaise connexion de l’uretère à la vessie ou éventuellement à des défauts inhérents aux cellules épithéliales de l’uretère mature.
- Colobomes (fissures ventrales dans l’iris, la rétine et/ou le nerf optique) – dus à un défaut de fusion de la fissure optique (l’expression de Pax2 est observée dans la partie ventrale de la cupule optique et du pédoncule optique).
- trouvé chez les nourrissons de 0 à 24 mois
- constitué de types de cellules blastiques, épithéliales et stromales
- associé à des mutations dans des gènes liés au développement des reins (PAX2, WT1, etc.)
- essentiellement en raison d’une transformation mésenchymateuse-épithéliale incomplète (c’est-à-dire que les cellules ne parviennent pas à se différencier complètement et à se transformer en cellules cancéreuses).
- peut survenir en raison de divers facteurs :
- perte de polarité : la différenciation aberrante des cellules tubulaires entraîne une localisation inappropriée des canaux Na/K au domaine apical (plutôt que basal) des cellules. Le Na+ est pompé apicalement, l’eau suit, entraînant une dilatation des lumières des tubules.
- Surprolifération : une croissance excessive de l’épithélium des tubules peut occlure la lumière, entraînant un blocage.
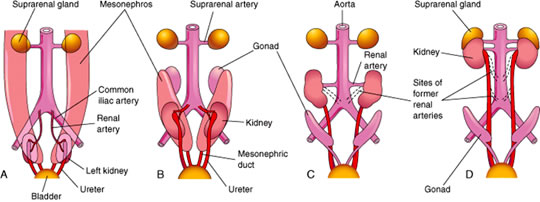
- Les reins se forment initialement près de la queue de l’embryon.
- Les bourgeons vasculaires des reins se développent vers les artères iliaques communes et les envahissent.
- La croissance en longueur de l’embryon entraîne une « ascension » des reins vers leur position finale dans la région lombaire.
- Plutôt que de « traîner » leur approvisionnement en sang avec eux lors de leur ascension, les reins envoient de nouvelles branches un peu plus crâniales, puis induisent la régression des branches plus caudales.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
- Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
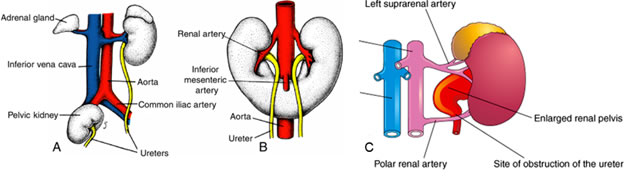
- Rein pelvien (A) : un ou les deux reins restent dans le bassin au lieu de monter
- Rein en fer à cheval (B) : les deux reins en développement fusionnent ventralement en un seul, en forme de fer à cheval, qui se retrouve piégé dans l’abdomen par l’artère mésentérique inférieure.
- Artères surnuméraires (C) : peut souvent avoir plus d’une artère rénale par rein, ce qui est souvent asymptomatique mais peut parfois comprimer l’uretère provoquant un refoulement de liquide dans le bassinet et les tubules rénaux (hydronéphrose)
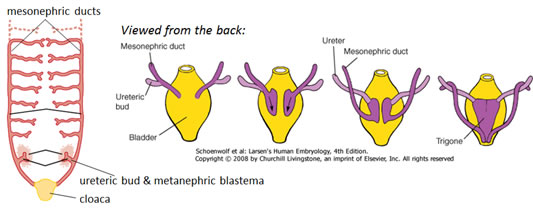
- La partie terminale de l’intestin postérieur se termine par le CLOACA, qui est une chambre tapissée d’endoderme qui entre en contact avec l’ectoderme de surface au niveau de la membrane cloacale et communique avec l’allantois, qui est un sac membraneux qui se prolonge dans l’ombilic le long du canal vitellin.
- Le cloaque est ensuite divisé par le SEPTUM URORECTAL
- la partie DORSALE (inférieure) se développe en RECTUM et CANAL ANAL
- la partie VENTRALE (supérieure) se développe en BLADDER et SINUS UROGENITAL, qui donnera naissance à la vessie et aux voies urogénitales inférieures (urètre prostatique et pénien chez les mâles ; urètre et bas vagin chez la femme).
- Au fur et à mesure de la croissance et de l’expansion de la vessie, les extrémités distales des canaux mésonéphriques sont absorbées par la paroi de la vessie sous forme de TRIGONE.
- Trigonite : En tant que dérivé du DUCT MESONEPHRIQUE, le trigone est sensible aux hormones sexuelles et peut subir une métaplasie épithéliale d’origine hormonale (généralement transformation d’un épithélium de type transitionnel en épithélium de type squameux qui peut proliférer de façon excessive et entraîner des blocages urinaires).
- Attachement anormal des uretères : les uretères peuvent parfois être attachés soit à l’urètre, soit à des parties de l’appareil génital.
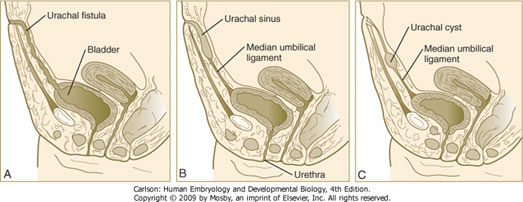
- Fistules, sinus et kystes urétraux : se produisent lorsqu’un reste de l’allantois persiste et se trouvent sur la ligne médiane le long du chemin allant de l’ombilic à l’apex de la vessie (c’est-à-dire le long du ligament ombilical médian).
- Survient principalement du mésoderme intermédiaire dans la région lombaire de l’embryon.
- Les cellules de la crête neurale du tronc migrent vers le centre des glandes surrénales et se développent en cellules chromaffines de la médullaire surrénale. Ces cellules sont essentiellement des neurones sympathiques postganglionnaires qui libèrent de l’épinéphrine ou de la norépinéphrine directement dans la circulation sanguine, par opposition à l’innervation d’un organe cible.
- Les gonades naissent du mésoderme intermédiaire à l’intérieur des crêtes urogénitales de l’embryon
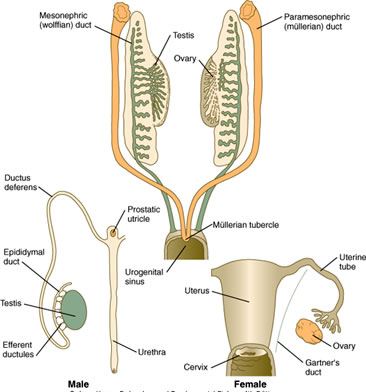
- Les conduits génitaux naissent de conduits mésonéphriques et paramésonéphriques appariés
- Les conduits mésonéphriques donnent naissance aux conduits génitaux MÂLE
- Les conduits paramésonéphriques donnent naissance aux conduits génitaux FEMELLE
- Les gonades et les voies reproductives sont indifférentes jusqu’à 7 semaines de développement ; la différenciation est largement influencée par la présence ou l’absence ou SRY (sur le chromosome Y)
- Si SRY+, alors le développement suit la voie mâle
- Si SRY-, alors le développement suit la voie femelle
- Sous l’influence de SRY, la gonade se développe en un TESTE contenant des spermatogonies, des cellules de Leydig et des cellules de Sertoli.
- Les cellules de Leydig produisent de la TESTOSTERONE, qui soutient la croissance des canaux mésonéphriques. REMARQUE : sans testostérone, les canaux mésonéphriques régressent.
- Une partie de la testostérone est convertie en Dihyroxytestostérone (DHT), qui favorise le développement de la prostate, du pénis et du scrotum.
- Les cellules de Sertoli produisent de l’HORMONE ANTI-MÜLLERIAN (alias Substance Inhibitrice Müllérienne, ou MIS), qui induit la régression des canaux paramesonephriques. NOTE : en l’absence de MIS, les canaux paramesonéphriques PERSISTENT.
- Les testicules naissent dans la région lombaire mais descendent ensuite dans la cavité pelvienne et à travers le canal inguinal pour finir dans le scrotum
- La descente des testicules est due à l’arrimage des testicules à la paroi antérieure du corps par le gubernaculum. Avec la croissance et l’allongement de l’embryon couplés au raccourcissement du gubernaculum, les testicules sont tirés à travers la paroi corporelle, puis le canal inguinal, et enfin dans le scrotum.
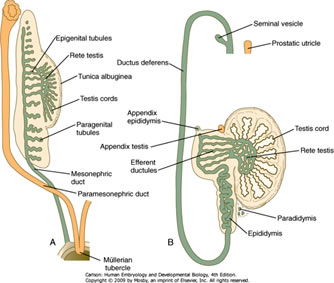
- Bourgeon urétéral : uretère
- Canaux mésonéphriques : rete testis, conduits efférents, épididyme, canaux déférents, vésicule séminale, trigone de la vessie
- Sinus génital : vessie (sauf trigone), prostate, glande bulbo-urétrale, urètre
- En l’absence de SRY, la gonade se développe en un ovaire avec des oogonies et des cellules stromales.
- Puisqu’il n’y a pas de production de testostérone, les canaux mésonéphriques régressent.
- Puisqu’il n’y a pas non plus de MIS, les canaux paramesonephriques persistent pour donner naissance aux oviductes, à l’utérus, et le 1/3 supérieur du vagin
- Le sinus urogénital contribue à la formation des glandes bulbo-urétrales et des 2/3 inférieurs du vagin
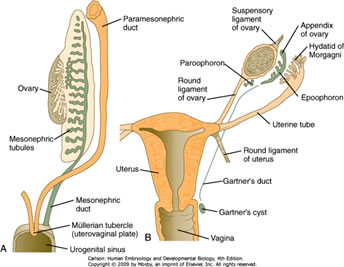
- Bourgeon urétéral : uretère
- Canaux mésonéphriques : trigone de la vessie
- Canaux paramésonéphriques : oviducte, utérus, 1/3 supérieur du vagin
- Sinus génital : vessie (sauf trigone), glande bulbo-urétrale, urètre, 2/3 inférieur du vagin
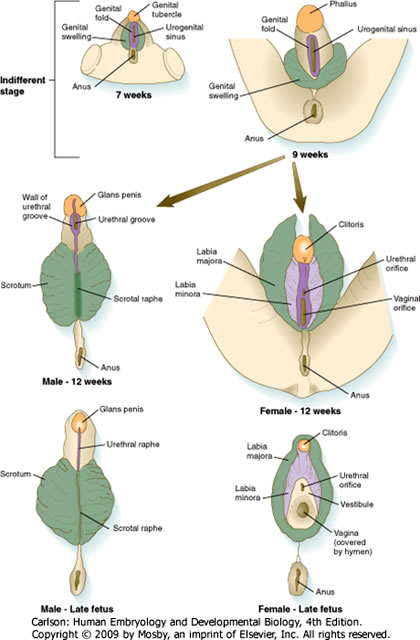
- La prolifération du mésoderme et de l’ectoderme autour de la membrane cloacale produit les tissus primordiaux des organes génitaux externes dans les deux sexes : le tubercule génital, les plis génitaux et les renflements génitaux. Les primordia sont indiscernables jusqu’à la 12e semaine environ.
- Chez le MÂLE, les primordia se différencient comme suit :
- Dans la FEMELLE, les primordia se différencient comme suit :
- Survient chez les mâles génétiques avec des mutations dans le MIS ou le récepteur du MIS
- En raison de la production de testostérone et de DHT, il y a des organes génitaux externes masculins normaux et des canaux génitaux masculins
- Parce qu’il n’y a effectivement AUCUNE inhibition müllérienne, les canaux paramésonéphriques PERSISTENT ; c’est-à-dire qu’il y a un petit utérus et un petit vagin.c’est-à-dire qu’il y a un petit utérus et des trompes de Fallope appariées
- Les testicules peuvent reposer soit dans ce qui serait la position normale pour des ovaires (c’est-à-dire à l’intérieur du ligament large), soit un ou les deux testicules peuvent descendre dans le scrotum.
- Survient chez les mâles génétiques présentant des mutations dans le récepteur des androgènes (AR)
- L’absence de virilisation de en raison de l’incapacité de l’AR à lier la testostérone ou la DHT
- Sexe XY. inversion avec des organes génitaux externes féminins relativement normaux mais des testicules non descendus
- Les canaux mésonéphriques sont rudimentaires ou absents en raison de l’insensibilité à la signalisation de la testostérone
- La production normale de MIS à partir des cellules de Sertoli entraîne la régression du canal müllérien, donc pas d’oviductes, d’utérus, ou de 1/3 supérieur du vagin
- Survient chez les mâles génétiques présentant des mutations de la 5α-réductase nécessaire à la conversion de la testostérone en androgène plus puissant, la dihydrotestostérone (DHT)
- Les organes génitaux externes sont partiellement virilisés
- Les conduits mésonéphriques sont intacts puisqu’ils n’ont besoin que de testostérone (qui est toujours présente)
- La production normale de MIS à partir des cellules de Sertoli entraîne la régression des conduits paramesonéphriques
- Peut se présenter comme un DSD chez les femelles génétiques souvent en raison de défauts dans la 21-.hydroxylase essentielle à la synthèse du cortisol -le manque de rétroaction à l’hypophyse entraîne une surproduction d’ACTH et une suractivité de la glande surrénale
- Une production accrue d’hormones androgènes faibles de la glande surrénale (ne peut pas fabriquer le cortisol ou l’aldostérone mais peut fabriquer des androgènes tels que l’androstènedione) entraîne une faible virilisation des organes génitaux externes :
- Clitoris élargi
- Fusion partielle ou complète des grandes lèvres
- Les organes génitaux internes sont FEMELLE
- Testes absents (pas de SRY)
- Pas de canaux mésonéphriques (mâles) (pas de testostérone pour soutenir leur développement)
- NO MIS, donc les structures des canaux müllériens (femelles) (utérus et oviducte) sont intactes.
C. Néphroblastome (tumeur de Wilms)
D. La maladie polykystique des reins
Une caractéristique de l’agénésie, de l’hypoplasie ou du dysfonctionnement rénal in utero est l’oligohydramnios (faible volume de liquide amniotique) puisque le liquide amniotique est produit par les reins. La réduction du volume du liquide amniotique entraîne une pression accrue sur le fœtus en développement, ce qui se traduit par un front incliné, un nez en « bec de perroquet », des doigts raccourcis et une hypoplasie des organes internes, en particulier de l’intestin et des poumons. Collectivement, cette séquence d’anomalies est connue comme la séquence de Potter.

V. Ascension des reins
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.

VI. Malformations liées à l’ascension des reins
VII. Développement de la vessie
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.


Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.

VIII. Malformations liées au développement de la vessie
DÉVELOPPEMENT DES GANDES SURRÉNALES
I. Développement de la corticosurrénale
II. Développement de la médullaire surrénale
DÉVELOPPEMENT DES SYSTÈMES REPRODUCTIFS
I. Vue d’ensemble
II. Développement de l’appareil reproducteur mâle
Le développement du goitre masculin et de l’appareil reproducteur supérieur est illustré ci-dessous – le tube rouge est le canal paramésonéphrique qui régresse et le tube violet est le canal mésonéphrique, qui se développe dans l’épidydimis et le canal déférent:
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
III. Descente des testicules
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
IV. Résumé des dérivés de l’appareil urogénital masculin
V. Développement de l’appareil reproducteur FÉMININ
Le développement de la gonade femelle et de l’appareil reproducteur supérieur est illustré ci-dessous – le tube rouge est le canal paramesonéphrique qui devient l’oviducte et le tube violet est le canal mésonéphrique, qui régresse le plus souvent :
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
Le développement de l’appareil reproducteur féminin inférieur est illustré ci-dessous – l’utérus, le col de l’utérus, et le 1/3 supérieur du vagin (dérivé des canaux paramésoniques) sont représentés en rouge et les 2/3 inférieurs du vagin, les glandes bulbo-urétrales (bourgeons violets apparaissant à la fin du film) et le vestibule (dérivé du sinus urogénital) sont représentés en jaune :
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.
VI. Résumé des dérivés de l’appareil urogénital féminin
VII. Formation des organes génitaux externes
|
Tubercule génital |
Plis génitaux |
Génitaux. Tuméfactions |
|
Corps et gland du pénis |
Visage ventral du pénis |
Scrotum |
|
Corpora cavernosum & spongiosum |
Raphe pénien |
Raphe scrotal |
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.

|
Tubercule génital |
Plis génitaux |
Grenital Swellings |
|
Corps et gland du clitoris |
Labia minora |
Labia majora |
|
Mons pubis |
Le contenu de cette page nécessite une version plus récente d’Adobe Flash Player.

VIII. Différences de différenciation sexuelle
Extrait de Ocal (J Clin Res Pediatr Endocrinol. 2011 Sep ; 3(3) : 105-114) :
Auparavant, les troubles intersexuels étaient subdivisés en trois groupes principaux comme : associés à la dysgénésie gonadique, associés à la sous-virilisation des individus 46,XY, et les conditions associées à la virilisation prénatale des sujets 46,XX. La nomenclature utilisée pour décrire la différenciation sexuelle atypique a depuis changé (2,3,4,5). Au lieu d’utiliser des termes déroutants et/ou controversés tels que « intersexe », « hermaphrodisme » et « inversion sexuelle », la déclaration de consensus a recommandé une nouvelle taxonomie basée sur le terme générique « DSD » (3). Cette vaste catégorie comprend des entités courantes comme le syndrome de Turner et le syndrome de Klinefelter ainsi que des troubles rares comme l’exstrophie cloacale et l’aphélie. De nombreux DSD sont associés à des organes génitaux ambigus, cependant, quelques-uns peuvent présenter un retard de puberté ou une aménorrhée primaire.
A. 46,XY DSD – Syndrome du canal müllérien persistant
B. 46,XY DSD – Syndrome d’insensibilité aux androgènes (alias « féminisation testiculaire »)
C. 46,XY DSD – Déficit en 5α-réductase
D. 46,XX DSD – organes génitaux externes masculinisés dus à une hyperplasie congénitale des surrénales
Note importante : les hommes génétiques (46, XY) peuvent également présenter une hyperplasie congénitale des surrénales. Cependant, dans ces cas, les individus sont déjà virilisés par la testostérone produite par les testicules, donc ils ne présenteraient généralement pas aussi un DSD. Cependant, comme leurs glandes surrénales ne peuvent pas fabriquer de cortisol et/ou d’aldostérone, ils ont besoin d’un traitement hormonal substitutif immédiat.
1. La vessie (à l’exception du trigone) est dérivée du tissu associé au :
- blastème métanéphrique
- canaux mésonéphriques
- canaux paramésonéphriques
- cloaque / sinus urogénital
SAVANTAGE
2. Le scrotum chez le mâle est homologue au niveau du développement à quelle structure chez la femelle ?
- clitoris
- labia majora
- labia minora
- mesovarium
ANSWER
3. Les glomérules du rein sont dérivés du:
- bourgeon urétéral
- blastème métanéphrique
- conduits paramésonéphriques
- conduits mésonéphriques
ANSWER
4. Les reins en développement peuvent parfois fusionner en un seul organe en forme de fer à cheval que l’on retrouvera généralement :
- dans la cavité pelvienne, enroulé autour d’une artère iliaque commune droite ou gauche
- dans la cavité abdominale, au niveau de l’artère mésentérique inférieure
- dans la cavité abdominale, au niveau de l’artère mésentérique supérieure
- dans la cavité abdominale, au niveau de l’artère cœliaque
- à son emplacement normal dans la cavité abdominale, mais presque toujours avec des artères surnuméraires
ANSWER
5. Le canal déférent est dérivé du:
- bourgeon urétéral
- blastème métanéphrique
- conduits paramonéphriques
- conduits mésonéphriques
ANSWER
6. Maladie polykystique des reins:
- Est due à des défauts de développement des canaux mésonéphriques.
- Résulte généralement en un polyhydramnios.
- est souvent associée à une persistance anormale et à la formation ultérieure de kystes dans l’allantoïde.
- peut survenir en raison d’erreurs dans la polarisation apicale par rapport à la polarisation basale de l’épithélium dans les tubules rénaux.
- Tout ce qui précède
Assez
7. La condition connue sous le nom de pseudo-intersexualité féminine:
- se produit chez des individus génétiquement masculins (46, XY).
- est caractérisée par la présence d’organes génitaux externes féminisés.
- est couramment causée par une hyperplasie congénitale des surrénales.
- Toutes les affirmations ci-dessus sont vraies.
- Aucune des affirmations ci-dessus n’est vraie.
RÉPONSE
8. Les tubules collecteurs du rein sont dérivés des :
- bourgeons urétériques
- blastème métanéphrique
- canaux mésonéphriques
- canaux paramésonéphriques
REPONSE
9. Les oviductes sont dérivés des :
- blastème métanéphrique
- cloaca / sinus urogénital
- conduits mésonéphriques
- conduits paramésonéphriques
ANSWER
10. Un embryon génétiquement mâle (46,XY) mais dépourvu des récepteurs nécessaires pour répondre à la testostérone aura généralement :
- une ouverture vaginale, mais PAS d’utérus.
- des oviductes.
- des ovaires.
- Tout ce qui précède.
Assez
11. Les cellules interstitielles (de Leydig) du testicule sont principalement dérivées de :
- crête neurale
- mésoderme planchnique
- mésoderme aromatique
- mésoderme intermédiaire
- endoderme
ANSWER
12. L’aspect ventral et le raphé du pénis chez le mâle est homologue au développement de quelle structure chez la femelle ?
- clitoris
- labia majora
- labia minora
- corps périnéal
- mons pubis
ANSWER
13. Les cellules de la médullosurrénale sont issues de :
- crête neurale
- mésoderme planchnique
- mésoderme stomatique
- mésoderme intermédiaire
- endoderme
ANSWER
Pour les points 14 à 19, sélectionnez dans la liste suivante l’option la plus étroitement associée à chaque élément numéroté ci-dessous. Les options de la liste peuvent être utilisées une fois, plusieurs fois ou pas du tout.
a. blastème métanéphrique mésenchyme
b. bourgeon urétéral
c. conduit mésonéphrique
d. conduit paramésonéphrique
e. cloaque / sinus urogénital
14. vessie (sauf trigone)
ANSWER
15. canal déférent
ANSWER
16. oviducte (trompe de Fallope)
ANSWER
17. Urètre
ANSWER
18. Tubes collecteurs des reins
ANSWER
19. 2/3 inférieurs du vagin
ANSWER
.