Une étude nationale, la première du genre, a révélé qu’une forme d’imagerie cérébrale qui détecte les « plaques » liées à la maladie d’Alzheimer a influencé de manière significative la gestion clinique des patients atteints de déficience cognitive légère et de démence.
L’étude a révélé que le fait de fournir aux cliniciens les résultats de la tomographie par émission de positons (TEP) qui identifie les plaques amyloïdes dans le cerveau a modifié la gestion médicale – y compris l’utilisation de médicaments et de conseils – dans près de deux tiers des cas, soit plus du double de ce que les chercheurs avaient prévu avant l’étude. La technique, appelée « imagerie TEP amyloïde », a également modifié le diagnostic de la cause des troubles cognitifs chez plus d’un participant à l’étude sur trois.
L’étude multicentrique de plus de 11 000 bénéficiaires de Medicare, publiée le 2 avril 2019 dans le Journal of the American Medical Association (JAMA), a été gérée par l’American College of Radiology et dirigée par des scientifiques de l’Alzheimer’s Association, de l’UC San Francisco, de la Brown University School of Public Health, de la Virginia Commonwealth University School of Public Health, de la Washington University School of Medicine in St. Louis, de la UC Davis School of Medicine et de la Kaiser Permanente Division of Research.
« Nous sommes impressionnés par l’ampleur de ces résultats, qui montrent clairement que l’imagerie TEP amyloïde peut avoir un impact majeur sur la façon dont nous diagnostiquons et soignons les patients atteints de la maladie d’Alzheimer et d’autres formes de déclin cognitif », a déclaré l’auteur principal de l’étude et le chercheur principal Gil Rabinovici, MD, professeur distingué de neurologie au Centre de la mémoire et du vieillissement de l’UCSF et membre de l’Institut Weill des neurosciences de l’UCSF.
« Ces résultats présentent des preuves très crédibles et à grande échelle que l’imagerie TEP amyloïde peut être un outil puissant pour améliorer la précision du diagnostic de la maladie d’Alzheimer et conduire à une meilleure prise en charge médicale, en particulier dans les cas difficiles à diagnostiquer », a ajouté Maria C. Carrillo, Ph.D., responsable scientifique de l’Alzheimer’s Association et co-auteur de l’étude. « Il est important que l’imagerie TEP amyloïde soit plus largement accessible à ceux qui en ont besoin. »
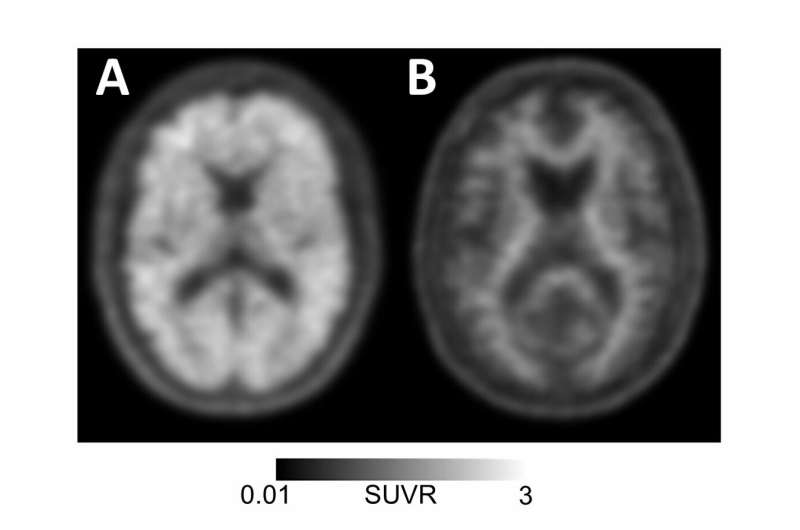
La maladie d’Alzheimer se caractérise par l’accumulation dans le cerveau à la fois de plaques de protéines amyloïdes et d' »enchevêtrements » de protéines tau, dont la présence est requise pour un diagnostic définitif. Jusqu’à récemment, les plaques amyloïdes ne pouvaient être détectées que par l’analyse post-mortem de tissus cérébraux autopsiés. Avec l’avènement de la TEP amyloïde – qui consiste à injecter aux patients des molécules « traceuses » qui adhèrent aux plaques amyloïdes et peuvent être utilisées pour visualiser leur emplacement dans le cerveau – il est devenu possible de détecter les plaques avec un scanner cérébral et donc de diagnostiquer plus précisément les personnes vivant avec la maladie.
Bien qu’il n’existe pas de traitement curatif de la maladie d’Alzheimer, un diagnostic précoce permet aux médecins de prescrire des thérapies appropriées de gestion des symptômes, de conseiller les familles sur les questions importantes de sécurité et de planification des soins et d’orienter les personnes vers des essais cliniques de nouveaux médicaments prometteurs. Il permet également aux personnes atteintes de la maladie et à leur famille de planifier l’avenir, notamment les questions juridiques et financières, et d’accéder aux ressources et aux programmes de soutien. Les résultats de l’imagerie TEP qui ne révèlent aucun signe d’accumulation amyloïde dans le cerveau excluent la maladie d’Alzheimer comme cause de la perte de mémoire, ce qui peut inciter à évaluer des causes alternatives et parfois réversibles, comme les effets secondaires des médicaments, les troubles du sommeil ou de l’humeur et d’autres conditions médicales.
Cependant, malgré l’approbation par la FDA des traceurs TEP amyloïdes, l’utilisation de l’imagerie TEP amyloïde pour aider au diagnostic précis de la cause de la démence d’une personne n’est actuellement pas couverte par Medicare ou les plans d’assurance maladie, ce qui la rend inaccessible à la plupart des gens.
Lancée en 2016, l’étude IDEAS (Imaging Dementia-Evidence for Amyloid Scanning), d’une durée de quatre ans, a été élaborée par une équipe de scientifiques réunis par l’Association Alzheimer pour déterminer si l’apprentissage des résultats de l’imagerie TEP amyloïde modifierait la prise en charge médicale et les résultats de santé des personnes souffrant de perte de mémoire et de déclin cognitif. IDEAS a recruté près de 1 000 spécialistes de la démence dans 595 sites aux États-Unis et a enrôlé plus de 16 000 bénéficiaires de Medicare souffrant de troubles cognitifs légers ou de démence de cause incertaine. Dans le cadre de leur politique de couverture avec développement des preuves, les Centers for Medicare & Medicaid Services (CMS) ont remboursé les examens TEP de l’amyloïde réalisés dans 343 établissements et interprétés par plus de 700 spécialistes en imagerie dans le cadre de cette étude clinique.
« Il s’agissait d’une étude unique dans le monde réel qui a examiné l’impact de l’imagerie TEP amyloïde dans les cliniques communautaires et d’autres milieux non universitaires, et démontre pour la première fois l’impact de cette technologie dans les soins de démence dans le monde réel », a déclaré Rabinovici.
Les résultats nouvellement publiés de la première phase de l’étude IDEAS se sont concentrés sur la façon dont les examens TEP amyloïdes ont modifié le diagnostic des médecins et les plans de traitement pour les 11 409 participants qui ont terminé l’étude. En tant que critère d’évaluation principal de l’étude, les scientifiques ont recueilli des données sur la façon dont les médecins ont modifié les prescriptions de médicaments des participants et les conseils en matière de sécurité et de planification future. Comme critère secondaire, les chercheurs ont évalué si les résultats de l’imagerie TEP ont amené les médecins à modifier les diagnostics des participants. Enfin, plusieurs critères d’évaluation exploratoires comprenaient les décisions des médecins concernant l’orientation vers des essais cliniques sur la maladie d’Alzheimer.
Les données nouvellement publiées révèlent que les médecins ont modifié leur prise en charge clinique de plus de 60 % des patients de l’étude, soit plus du double de ce que les auteurs avaient prévu à l’avance.
Chez les participants qui ont rejoint l’étude avec une déficience cognitive légère et dont les scanners cérébraux ont révélé la présence de dépôts amyloïdes significatifs, les cliniciens étaient deux fois plus susceptibles de prescrire des médicaments contre la maladie d’Alzheimer après l’imagerie TEP (~40 pour cent avant l’imagerie contre ~82 pour cent après l’imagerie). Chez les personnes atteintes de démence et présentant une accumulation significative d’amyloïde sur les scanners TEP, les prescriptions de ces médicaments sont passées de ~63 % à ~91 % après l’étude. Les médecins ont cessé d’utiliser ces médicaments chez certains patients dont les scanners ont révélé un faible dépôt d’amyloïde. En outre, pour environ un quart des participants à l’étude, les médecins ont modifié les prescriptions de médicaments non liés à la maladie d’Alzheimer et les recommandations de conseil en fonction des résultats de l’imagerie TEP.
Les examens TEP qui n’ont révélé aucune accumulation significative d’amyloïde ont conduit les médecins à exclure la maladie d’Alzheimer pour environ un patient sur trois qui avait précédemment reçu un diagnostic d’Alzheimer. En revanche, les examens TEP qui ont révélé une accumulation significative de plaques amyloïdes ont conduit à un nouveau diagnostic de la maladie d’Alzheimer chez près de la moitié des patients qui n’avaient pas été diagnostiqués auparavant.
Les chercheurs ont également découvert qu’un tiers des participants qui avaient été précédemment orientés vers des essais cliniques sur la maladie d’Alzheimer ne présentaient aucun signe d’accumulation amyloïde selon l’imagerie TEP, ce qui exclut généralement la maladie d’Alzheimer comme cause de leurs symptômes cognitifs. Sur la base des résultats de l’imagerie, les médecins ont pu s’assurer que presque tous les patients orientés vers des essais sur la maladie d’Alzheimer étaient amyloïdes-positifs (93 %), ce qui est essentiel pour le succès de ces essais.
« Des diagnostics précis sont essentiels pour s’assurer que les patients reçoivent les traitements les plus appropriés. En particulier, les médicaments contre la maladie d’Alzheimer peuvent aggraver le déclin cognitif chez les personnes atteintes d’autres maladies du cerveau », a déclaré Rabinovici. « Mais ce qui est peut-être plus fondamental, c’est que les personnes qui viennent à la clinique avec des inquiétudes concernant des problèmes de mémoire veulent des réponses. Un diagnostic précoce et définitif peut permettre aux individus de participer à la planification de la prochaine phase de leur vie et de prendre des décisions qui, autrement, devraient finalement être prises par d’autres personnes. »
L’équipe IDEAS analyse actuellement les données de la deuxième phase de l’étude, qui examinera comment la TEP à l’amyloïde affecte les résultats de santé après le scanner. Les chercheurs utilisent les données des réclamations CMS pour documenter les taux d’hospitalisation et les visites aux urgences des participants à l’étude IDEAS, et les comparent aux participants présentant des problèmes neurologiques similaires mais n’ayant pas subi de TEP amyloïde. Ils prévoient de publier leurs résultats en 2020. En outre, les chercheurs élaborent une deuxième étude (appelée New IDEAS) pour inclure davantage de personnes présentant des présentations cliniques typiques et atypiques de la maladie d’Alzheimer et recruter un groupe d’étude qui reflète mieux la diversité raciale et socio-économique de la population nationale.
Explore plus loin
L’imagerie amyloïde aide à évaluer une éventuelle maladie d’Alzheimer