Dette EKG blev sendt til mig på sms uden oplysninger:

Jeg svarede: “Jeg har et EKG med store T-bølger og en computerfortolkning af ***Akut MI***: Jeg svarede: “Vis mig hele 12-kanalen.”
Her er det:
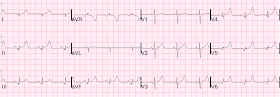
INFERIOR MYOCARDIAL INFARCTION, POSSIBLY ACUTE
ST ELEVATION, CONSIDER ANTERIOR INJURY
Dette var mit svar, hvor jeg mistænkte, at han var bekymret for mulige hyperakutte T-bølger:
“Jeg mistænker, at disse ikke repræsenterer hyperakutte T-bølger. Selv om T-bølgerne overgår R-bølgerne, har de ekstrem konkavitet opad. Selv om MI sagtens kan have opadgående konkavitet, er det normalt ikke så udtalt. Hvis der er tale om en patient med brystsmerter, ville jeg få et formelt ekko og serielle EKG’er. Og kigge efter et gammelt EKG.”
De fandt dette gamle EKG scannet ind i journalen fra en stresstest. Der var ingen andre:
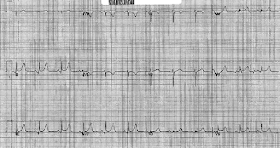
Bemærk lighederne med EKG’et ovenfor, hvilket bekræfter, at de er baseline
Så sendte han den kliniske historie, som var om en ICD, der ikke fungerede, men uden brystsmerter eller SOB.
Og det viser sig, at dette var baseline-EKG’et. Der var ikke noget ACS her.
Diskussion
På denne blog viser jeg en masse EKG’er, der blev sendt til mig, og som viser subtile fund af OMI (akut koronar okklusion).
Jeg er nødt til at vise flere sådanne tilfælde.
Det er ikke alle store T-bølger, der er hyperakutte!
Nogle er baseline normale, især i tidlig repolarisering
Nogle er hyperkaliæmi, men de er peakede og skarpe
Nogle er store, men også med en højspændt R-bølge, S-bølge eller QRS, eller ved en bred QRS (f.eks, LBBB, paced rytme, LVH, tidlig repol) og således ikke proportionelt store
Hvad gør en hyperakut T-bølge?
1. Vigtigst: T-bølgens størrelse, eller det samlede areal under kurven, er større i iskæmiske hyperakutte T-bølger. Det er IKKE højden (spændingen) i sig selv, der har betydning: T-bølgerne ved tidlig repolarisering kan være meget høje i V2-V4, men QRS-spændingen er også høj. Jeg siger altid, at hyperakutte T-bølger er “fede”, ikke bare høje.
2. T-bølgestørrelsen, eller fedme, er større, når der er mindre konkavitet. Et lige ST-segment (mindre konkavitet opad) øger arealet under kurven (eller størrelsen, fatness) af T-bølgen.*
3. Det er ikke den absolutte størrelse, men størrelsen i forhold til QRS.
4. Symmetri er vigtig. Hyperakutte T-bølger er mere symmetriske. T-bølger ved tidlig repolarisering har en langsommere opadgående bevægelse end nedadgående bevægelse og dermed mere opadgående konkavitet.
*Interessant nok forsøgte vi i vores undersøgelse, hvor LAD-Early repol-formlen blev afledt og valideret, at evaluere forskellen i opadgående konkavitet mellem subtil LAD-okklusion og tidlig repol, men kunne ikke finde en forskel. Ikke desto mindre evaluerede vi ikke LAD-okklusion i den hyperakutte fase, hvor T-bølger er mest hyperakutte, og derfor er jeg stadig overbevist om, at der er en forskel.
10 tilfælde af inferior hyperakutte T-bølger


- Er disse hyperakutte T-bølger i EKG #1, tegn på akut OMI (Occlusion-related Myocardial Infarction)?
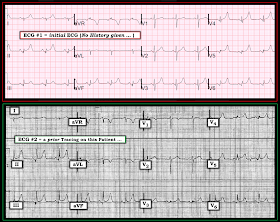
Figur-1: TOP ( = EKG #1) – Initialt EKG i dette tilfælde. BOTTOM ( = EKG #2) – En tidligere sporing på denne patient (se tekst).
- De unormale T-bølger i EKG nr. 1 har et meget ens udseende med næsten identisk udseende toppeformede T-bølger i ikke mindre end 8 afledninger (dvs. afledninger I, II, III, aVF; V3-thru-V6 – og muligvis i V2). Akut OMI er meget mere sandsynligt at være lokaliseret end at være generaliseret til så mange afledningsområder.
- Der er ingen reciprokke ændringer. Selv om det ikke er et uvægerligt fund – vil de fleste akutte OMI’er, der manifesterer hyperakutte ST-T-bølger som markant unormale som vist i figur 1, vise i det mindste en vis spejlvendt reciprok ændring i mindst ét modsatliggende leadområde.
- Trods kun minimal ændring i frontalplanets akse – var ST-segmentet i afledning aVL tidligere (i EKG nr. 2) indadbøjet og forbundet med en ret dyb T-bølgeinversion. Dette ses ikke i EKG nr. 1.
- Lignende ST-coving med lav T-bølgeinversion blev set i den tidligere sporing i afledning V1 – men er ikke længere til stede.
- T-bølger synes at være uforholdsmæssigt mere fremtrædende i den nyere sporing (dvs. i EKG #1) – i langt større omfang, end jeg ville forvente ud fra de ændringer, jeg ser i brystafledningens QRS-morfologi.
- Det kunne repræsentere iskæmi.
- Da årsagen til at få EKG #1 var “ICD-fejlfunktion” – måske var der en vedvarende arytmi – og T-bølgeændringer afspejler en “hukommelseseffekt”?
- Da det tidligere EKG ( = EKG #2) blev taget “fra en stresstest” – måske lå patienten ikke på ryggen på det tidspunkt, eller var i gang med at træne (eller havde lige trænet) – ALT dette kan ændre ST-T-bølgernes udseende uden nødvendigvis at indikere iskæmisk ændring.
- Når bekymrende udseende T-bølger er generaliserede og ser næsten identiske ud i hele tracéet – er det mindre sandsynligt, at dette fund repræsenterer akut OMI, især hvis der heller ikke er nogen reciprok ændring. Når det er sagt, HVIS du stadig er i tvivl om, hvorvidt EKG’et er akut – så kan det være nødvendigt med serielle tracinger; søgning efter tidligere EKG’er på patienten (til sammenligning); hjertemarkører; bedside Echo under brystsmerter (for at se efter vægbevægelsesanormaliteter); og løbende klinisk evaluering, indtil du kan være mere sikker!
- En anamnese er afgørende for intelligent fortolkning. Hvis man lærer, at de høje, toppede T-bølger i EKG nr. 1 ikke er forbundet med nyopståede brystsmerter, reducerer man straks sandsynligheden for, at disse T-bølger repræsenterer en “hyperakut” ændring.
- Tilgængelighed af et tidligere EKG kan være en uvurderlig hjælp til at understøtte vores indtryk enten for eller imod “hyperakutte” ændringer. Det er nødvendigt at foretage en vurdering ledning for ledning for at afgøre, OM der er sket (eller ikke er sket) en meningsfuld ændring, siden den tidligere sporing blev foretaget.