Introduction
Mycoplasma pneumoniae -infektio vaikuttaa ihoon ja limakalvoihin jopa 25 %:ssa tapauksista1 , ja se voi aiheuttaa erythema multiformea (EM)2 ja Stevens-Johnsonin oireyhtymää/toksista epidermaalista nekrolyysiä (SJS/TEN).3 Näiden sairauksien kliininen päällekkäisyys, joka on johtanut kirjallisuudessa pitkään käytyyn keskusteluun4-9 , vaikeuttaa diagnoosia joissakin tapauksissa10,11 . Hiljattain julkaistiin laaja katsaus 202 tapauksesta, joissa oli esiintynyt M-pneumonian aiheuttamaa EM:ää, SJS:ää ja limakalvotulehdusta ilman ihottumaa.12 Johtopäätöksissään kirjoittajat ehdottivat uutta kokonaisuutta, jota he kutsuivat nimellä Mycoplasman aiheuttama ihottuma ja limakalvotulehdus. Esittelemme tapauksen, jota oli vaikea luokitella ja joka sopi yhteen kuvatun uuden kokonaisuuden kanssa. Kuten kyseiset kirjoittajat ehdottivat, uskomme, että tästä kokonaisuudesta voisi olla apua näiden tapausten diagnosoinnissa ja hoidossa päivittäisessä käytännössä.
Tapauksen kuvaus
Potilaalla, aiemmin terveellä 16-vuotiaalla tytöllä, oli seitsemän päivän ajan ollut 38,5 °C:n kuumetta, odynofagiaa, yskää ja vinkunaa. Hänellä todettiin akuutti keuhkoputkentulehdus ja hän sai hoitoa inhaloitavalla budesonidilla ja ibuprofeenilla. Myöhemmin hänet otettiin vastaan nopeasti alkaneiden iho- ja limakalvovaurioiden vuoksi. Hän ei ollut saanut muita lääkkeitä, eikä hän ilmoittanut aiemmin sairastaneensa herpesinfektiota.
Fyysinen tutkimus paljasti voimakkaan stomatiitin, johon liittyi kaikkia huulia sekä suun, suulakihalkion ja nielun limakalvoja koskettavia juoksevia haavaumia ja rupia ja johon liittyi molemminpuolista sidekalvon liikakasvua, johon liittyi vuotoa. Kasvojen, vartalon, raajojen, välilihan ja sukupuolielinten limakalvojen iholla havaittiin lukuisia epäsäännöllisiä, turvonneita, eryteemaattisia, punoittavia laattoja, joissa oli keskellä rakkuloita ja eryteemaattinen sädekehä, mikä antoi niille epätyypillisten kohdevaurioiden vaikutelman (kuva 1). Kämmenet ja jalkapohjat eivät kärsineet. Nielurisojen eritteitä ei havaittu, eikä pään ja kaulan alueella ollut tunnusteltavia imusolmukkeita. Rintakehän kuuntelussa havaittiin narskuttelua. Vatsaontelon tutkimus oli normaali.
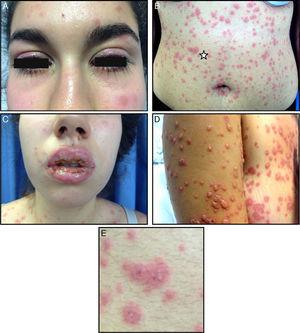
A, Bilateraalinen sidekalvon hyperemia, johon liittyy vuotoa. B, Epäsäännölliset, ödeemaiset eryteemaiset papulat, joissa on keskellä rakkuloita ja eryteemaattinen halo, jotka muodostavat tunnusteltavia epätyypillisiä kohdevaurioita, jotka ovat levinneet laajalti kasvoihin, vartaloon, raajoihin sekä välilihan ja genitaalien limakalvoille vaikuttamatta kämmeniin ja jalkapohjiin. C, Eroosiot, juoksevat haavaumat ja rupi huulilla ja limakalvoilla. D, Ihovaurioiden muutokset 2 päivää ihottuman puhkeamisen jälkeen. E, Epätyypillisten kohdevaurioiden yksityiskohta (vastaa tähtialuetta kuvassa B).
Potilas otettiin hoitoon kliinisen epäilyn perusteella, että kyseessä oli M pneumoniae-infektion aiheuttama erythema multiforme major. Laboratoriokokeet olivat seuraavat: C-reaktiivinen proteiini, 21 mg/dl; anti-streptolysiini O -tiitteri, 222U/ml; valkosolujen määrä, 22850 solua/μl (82,3 % neutrofiilejä, ei epätyypillisiä lymfosyyttejä); M pneumoniae IgM -vasta-aine, 292U; herpes simplex -viruksen, Epstein-Barr-viruksen ja sytomegaloviruksen serologiset tutkimukset, negatiiviset. Rintakehän röntgenkuvassa todettiin keuhkokuumeen infiltraatti oikeassa ylälohkossa (kuva 2). Ihobiopsiassa todettiin voimakas vacuolaarinen rajapinnan leesio, yksittäisiä nekroottisia keratinosyyttejä ja laaja dermoepidermiaalinen irtauma ilman epiteelin nekroosia (kuva 3).

Histopatologia: laaja vacuolaarinen rajapinnan leesio, yksittäisiä nekroottisia keratinosyyttejä ja laaja dermoepidermaalinen erotus ilman epiteelin nekroosia. Hematoksyliini-eosiini, alkuperäinen suurennosx10.
Hoito aloitettiin laskimonsisäisellä metyyliprednisolonilla, 1mg/kg/d, klaritromysiinillä ja asikloviirillä. Asikloviiri peruutettiin serologisten tulosten saamisen jälkeen. Paikallisia kortikosteroideja ja antibiootteja annettiin sidekalvoille ja suun limakalvoille, ja nestetukea ja kipulääkitystä annettiin, kunnes potilaan tila parani.
Ihomuutokset lisääntyivät vielä kolmen päivän ajan, ja ne koskettivat jopa 20 %:a kehon pinta-alasta, ja ne saivat kuorimaisen, purppuramaisen ulkonäön, ja vaurioita havaittiin samanaikaisesti eri vaiheissa. Joihinkin leesioihin kehittyi velttoja rakkuloita, jotka eivät yhdistyneet tai repeytyneet. Nikolskin merkki oli negatiivinen, eikä kuoriutumista esiintynyt. Kymmenen päivän kuluttua potilaan tila oli parantunut niin paljon, että hänet voitiin kotiuttaa, ja hänellä oli vain jäljellä oleva hyperpigmentaatio.
Keskustelu
M pneumoniae on osallisena jopa 40 prosentissa epätyypillisistä keuhkokuumeista, erityisesti lapsilla ja nuorilla aikuisilla.1 Se aiheuttaa ihomuutoksia jopa neljänneksellä potilaista, ja epäspesifinen ihottuma on yleisin, vaikka stomatiittia, emättimen haavaumia, pityriasis roseaa, Kawasakin tautia, leukosytoklastista vaskuliittia, subkorneaalista pustulaarista dermatiittia, Sweetin oireyhtymää, tromboottista trombosytopeenista purppuraa, Raynaud’n oireyhtymää, Henochin ja Schonleinin purppuraa ja muita tiloja havaitaan niin ikään.10 EM:n tarkkaa esiintyvyyttä lapsilla ja nuorilla aikuisilla, jotka saavat M pneumoniae- ja muiden Mycoplasma-lajien aiheuttaman infektion13 , ei tiedetä, kun taas SJS:n esiintyvyydeksi on arvioitu noin 5 %, vaikka sekava nimikkeistö saattaa vaikuttaa näihin tietoihin.10,11 Näiden oireyhtymien kliinisen päällekkäisyyden vuoksi EM:ää, SJS:ää ja TEN:ää on vuosikymmenien ajan pidetty yhtenä oireyhtymän osana. Severe Cutaneous Adverse Reactions -tutkimuksessa todettiin kuitenkin, että EM ja SJS/TEN voidaan erottaa kahteen erilliseen ryhmään niiden kliinisten ominaisuuksien perusteella.5 Myöhemmin tehty monikeskustutkimus vahvisti tämän luokittelun paikkansapitävyyden ja sen korrelaation etiologisten ja ennustetekijöiden kanssa,8 ja näitä kahta sairautta pidetään nyt erillisinä kokonaisuuksina.9 Potilaamme oli vaikea luokitella varmuudella yhteen näistä ryhmistä, koska infektioperäinen alkuperä, akuutti puhkeaminen, leesioiden kohdemorfologia ja suotuisa kliininen kulku tukivat EM-diagnoosia, kun taas yleiset oireet, keskushermostoon keskittynyt levinneisyys ja leesioiden suuri pinta-ala yhdessä kolmen limakalvon voimakkaan osallistumisen kanssa vastasivat SJS:ää. Näiden tilojen väliset erot on tiivistetty taulukkoon 1.
Mykoplasman aiheuttaman ihottuman ja limakalvotulehduksen, erythema multiformen ja Stevens-Johnsonin oireyhtymän/toksisen epidermaalisen nekrolyysin spektrin erot.
| Epidemiologia | Etiologia | perusvaurio | Keski-ikä=12 v12 Hengitystieinfektion eteneminen |
M pneumoniae | Vesikkelit, rakkulat, limakalvotulehdus (≥2 limakalvoa) | Muuttuja Erityisesti akraalinen |
Muuttuja | Edullinen 8 % uusiutumisprosentti |
Makrolidit | |
|---|---|---|---|---|---|---|---|---|---|---|
| EM | Keski-ikä=25 v8 Historia HSV-infektio |
46% HSV8 (5% lääkkeellinen-liittyvät) | Korostuneet tyypilliset/atyyppiset kohdevauriot | Acral | 10% | Edullinen, 30% uusiutumisprosentti | Oireeton Harkitse HSV-suppressiota |
|||
| SJS-spektri | Keski-ikä=45 v8 Lääkealtistus |
45% lääkkeisiin liittyvää8 Muut taudit (kollageenitauti, HIV, kasvaimet, 15% HSV) |
Litteät epätyypilliset kohdevauriot Makuloista ja laikuista syntyvät rakkulat |
Runko | 10% | 4%a | Syövän aiheuttavien lääkkeiden lopettaminen Tukitoimet |
|||
| SJS/TEN | 10-30% | 7%a | ||||||||
| TEN | >30% | 40%a |
Lyhenteet: SJS, Stevens-Johnsonin oireyhtymä; TEN, toksinen epidermaalinen nekrolyysi.
Mortaliteetti.
Canavanin ym. hiljattain julkaisemassa tutkimuksessa,12 kirjoittajat tarkastelivat M pneumoniae -bakteeriin liittyvän limakalvoihottuman 202 julkaistun tapauksen epidemiologisia ja kliinisiä ominaisuuksia. Heidän tuloksensa, joista teemme yhteenvedon tässä, saivat heidät ehdottamaan uuden, EM-taudista erillisen kokonaisuuden luomista. Heidän potilaansa olivat nuoria (keski-ikä 11,9 vuotta), ja heillä oli ihottumaa edeltävällä viikolla alkuvaiheen oireita, jotka koostuivat yskästä, huonovointisuudesta ja kuumeesta. Vaurioiden levinneisyys oli 46 %:lla akraalinen, 31 %:lla laajalle levinnyt ja 23 %:lla vartalolla; vaurioiden morfologia oli vaihteleva, ja yleisimmät muodot olivat rakkulat ja rakkulat (77 %) ja kohdevauriot (48 %). Limakalvojen osallistuminen oli voimakasta, ja se oli diagnoosin kannalta olennaista. Yleisin oli suun limakalvotulehdus, jota esiintyi 94 prosentissa tapauksista, ja seuraavaksi yleisimpiä olivat molemminpuolinen märkivä sidekalvotulehdus (82 %) ja urogenitaalisten limakalvojen osallistuminen (63 %). Vaurioituneiden limakalvojen keskimääräinen lukumäärä oli 2,5. Taudin kulku oli suurimmalla osalla potilaista hyvänlaatuinen, ja 81 prosentilla potilaista tauti parani täysin. Vain 4 % potilaista tarvitsi kyseisen katsausartikkelin mukaan hoitoa tehohoitoyksikössä, ja arvioitu kuolleisuus oli 3 %. Potilaita hoidettiin pääasiassa antibiooteilla (80 %) ja systeemisillä kortikosteroideilla (35 %); vähemmistö (8 %) sai suonensisäistä immunoglobuliinia. Uusiutumisprosentti ei ollut erityisen korkea (8 %). Kirjoittajat päättelivät, että etiologia, vaurion morfologia ja kliininen kulku sekä näiden potilaiden mahdollisesti erilainen hoito oikeuttivat määrittelemään kliinisen kokonaisuuden, joka eroaa klassisesta herpes simplex -viruksen aiheuttamasta EM:stä ja lääkkeiden aiheuttamasta SJS/TEN:stä. He ehdottivat termiä mykoplasman aiheuttama ihottuma ja mukosiitti (MIRM). Tämä uusi luokitus on erityisen hyödyllinen tapauksissa, joissa esiintyy M pneumoniaen aiheuttamaa laajaa limakalvotulehdusta ilman ihottumaa (näille kirjoittajille MIRM sine rash), joka ei sopeutunut aiempiin luokituksiin ja joka voi johtua tietyistä M pneumoniae-kannoista.
Etiologisen ja patogeneettisen hypoteesin mukaan MIRM:n aiheuttaa B-solujen proliferoivien kloonien immunoglobuliinituotanto, joka johtaa immuunikompleksien laskeutumiseen iholle ja komplementin aktivoitumiseen. Tämä erottaa tilan myös EM:stä ja SJS/TEN:stä, jotka johtuvat tyypin IV viivästyneestä yliherkkyysreaktiosta ja Fas-ligandin välittämästä sytotoksisuudesta.
Johtopäätös
Tapauksemme on yhteensopiva Canavanin ym. kuvailemien tapausten kanssa, ja sen luokittelu tähän uuteen entiteettiin hälventäisi diagnostiset epäilyt, jotka säilyivät sen jälkeen, kun oli pantu täytäntöön vakavia ihovaikutuksia koskevan tutkimuksen kriteerit. Kannatamme siksi kyseisten kirjoittajien ehdotuksen hyväksymistä.
Infektioiden ja lääkkeiden aiheuttamien vakavien limakalvosairauksien luokittelu on monimutkaista, koska niiden välillä on kliinistä päällekkäisyyttä. Vuosikymmeniä kestäneen kiistan jälkeen EM erotettiin SJS/TEN:stä vuonna 2002.8 Samoin vuonna 2013 lääkereaktio, johon liittyy eosinofiliaa ja systeemisiä oireita (DRESS), erotettiin SJS:n kirjosta.14 MIRM:n hyväksyminen itsenäiseksi kokonaisuudeksi voisi helpottaa potilaidemme oikeaa diagnoosia ja asianmukaisempaa hoitoa.
Eettiset ilmoituksetIhmisten ja eläinten suojelu
Tekijät ilmoittavat, että tätä tutkimusta varten ei tehty kokeita ihmisillä tai eläimillä.
Tietojen luottamuksellisuus
Tekijät ilmoittavat noudattaneensa sairaalansa määräyksiä potilastietojen julkaisemisesta.
Oikeus yksityisyyteen ja tietoon perustuva suostumus
Tekijät ilmoittavat, että tässä artikkelissa ei paljasteta yksityisiä potilastietoja.
Eristöristiriidat
Tekijät ilmoittavat, että heillä ei ole eturistiriitoja.