残念なことに、私は、糖尿病です。 腎不全(一般に腎臓障害と呼ばれる)と管理されていない糖尿病は、密接に関係しています。 また、腎不全や透析に至らなかったとしても、糖尿病患者の50%は一生のうちに何らかの腎障害を経験します。
今回は、腎不全や腎症が糖尿病患者に与える影響と、糖尿病患者が腎不全や透析を避けるための方法を見ていきましょう。 腎不全、糖尿病、高血糖の関係を探りながら、危険因子、原因、症状を見ていきます。
また、糖尿病の人が腎臓に障害が起きるとどうなるかを見ていきます。
まず、リディアがTheDiabetesCouncilに連絡したときの話を聞いてみましょう。
- リディアの話
- 腎不全とは何でしょうか。
- Types of kidney failure
- 糖尿病の人の慢性腎不全、または糖尿病性腎臓病
- 2種類の糖尿病性腎臓病
- 腎不全の原因
- 慢性腎不全の症状
- 糖尿病が腎臓に与える影響と、糖尿病が腎不全を引き起こすことはありますか
- Did you know
- リディアはどうですか?
- 糖尿病による腎臓へのダメージを防ぐためにできること
- 年1回の腎臓のスクリーニング
- 糖尿病による腎障害を防ぐためのその他の対策
- 腎不全の食事
- 腎不全のステージ
- ESRDの2つの治療法
- 血液透析
- 腎臓移植はしない場合に比べて長命
- Live vs. deceased donor
- 移植リスト
- より詳しい情報が必要ですか?
- Over to you
リディアの話
リディアは医師から検査結果を受け取りましたが、それは彼女にとって非常に憂慮すべきものでした。 尿中に過剰な量のタンパク質があり、これは通常、腎臓障害の初期徴候です。 彼は、彼女の腎臓が糖尿病に冒されていること、そして彼女が糖尿病の自己管理に取り組む必要があることをリディアに告げました。 そして、さらに腎臓の状態を見るために、いくつかの検査を命じました。
リディアは腎臓透析センターに向かっているのでしょうか? 糖尿病のサポートグループで知り合った友人のトレーシーは、彼女が知る中で初めて透析を受けた人でした。 トレーシーは、透析センターに入ったり出たりして、とても大変な生活を送っているようだった。 リディアはトレーシーのようになることを恐れていました。
リディアは、自分が糖尿病の自己管理を効率的に行っていないことを知っていました。 彼女の A1C は、過去数年の間に数回、8% を超えていました。 ほとんどの場合、彼女は7.5パーセント前後を維持していましたが、腎臓病を含む糖尿病の合併症を避けるために、7パーセント以下にし、それを維持することを医師が望んでいることを彼女は知っていました。 彼女は今、腎臓病やその他の関連する合併症を避け、糖尿病と健康な生活を送るために、糖尿病を回復させる目標を設定する準備ができていました。 私たちは、リディアや他の糖尿病患者が腎臓、血圧、糖尿病の関係を理解できるよう、時間をかけて研究することにしました。
すべての糖尿病患者が透析センターを避け、糖尿病とともに健康に暮らせたら素晴らしいことです。 何しろ、糖尿病が問題なのではなく、高血糖が問題なのですから ではさっそく、リディアのために、そしておそらくあなたのために、何がわかるか見てみましょう!
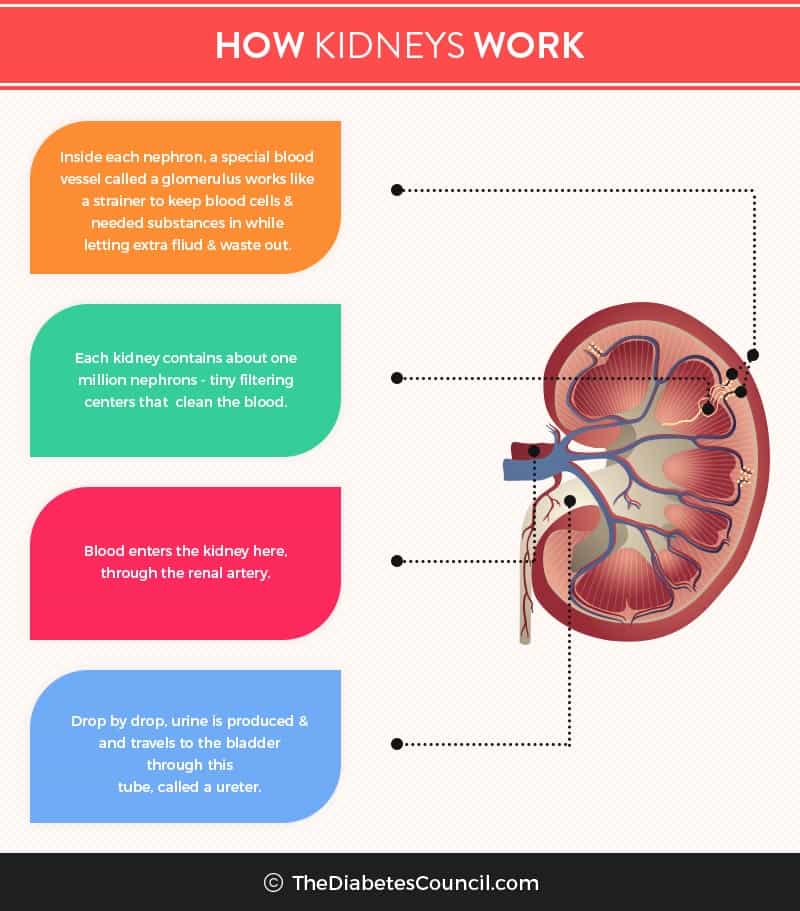
リディアの担当医はまず、彼女の尿にタンパク質が含まれていることを示すマイクロアルブミン検査を行いました。 彼女はカットオフ値よりも高いタンパク質の量を持っていたので、主治医はさらに検査を命じました。 おそらく彼は、腎臓に障害があるかどうか、その程度を判断するために、GFR(糸球体濾過量)の検査を命じたのでしょう。
腎不全とは何でしょうか。
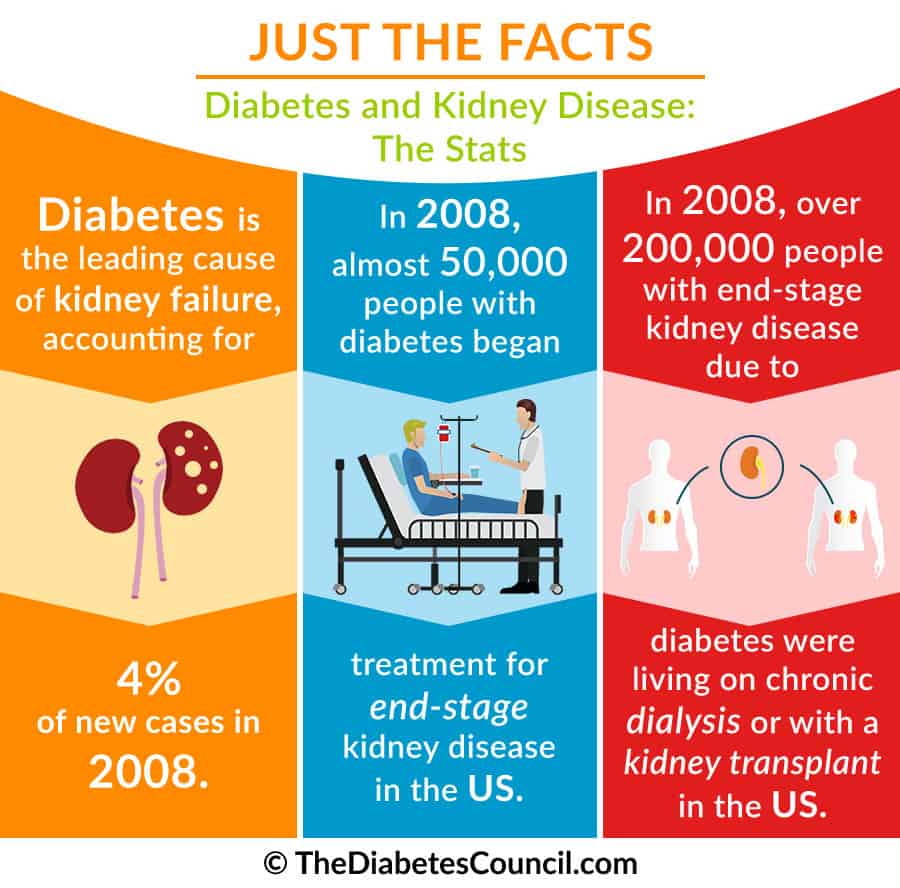
「2型糖尿病における腎機能障害のリスクファクター」というRavi Retnakaranらの研究において、2型糖尿病が末期腎不全(ESRD)の主要原因であると確認されました。 すべてではないが、多くの2型糖尿病患者が生涯のうちに腎機能障害を発症する可能性が高い。 英国の前向き糖尿病研究では、2型糖尿病と診断されてから10年以内に24.9%の患者が微量アルブミン尿を発症したが、血漿クレアチニンの上昇(>250μmol/l)または腎代替療法の必要性によって評価すると、そのうちのわずか0.8%がESRDになったことが示された。
米国では毎年10万人を超える人々が腎不全と診断されることになる。 このうち44%は糖尿病が原因です。 患者さんやそのご家族に身体的、精神的、感情的な負担をかけるだけでなく、経済的にも大きな負担となり、年間3200万円の医療費がかかります。
腎不全はCKD(慢性腎臓病)の最終結果として起こるものです。 腎不全は、腎症、腎不全、腎不全とも呼ばれ、腎臓が正常に機能せず、血液から老廃物をろ過できない状態を指します。 腎不全は、血液から廃棄物をろ過することは、腎臓の主な機能です。
Types of kidney failure
腎臓、上腹腔にある2つの豆状の器官に関連して、障害の2つの異なる種類があります。
最初に、急性腎不全がある。 この種の腎不全は通常可逆的で、その原因があるのが普通です。 慢性腎不全では、腎臓への「急性」攻撃ではなく、むしろ時間の経過とともに腎臓の機能が慢性的に消耗していくため、通常、原因もありますが、ダメージは不可逆的です。 糖尿病の人は、急性腎不全になることがあります。
以下の記事をお読みになることをお勧めします:
- Diabetes and Anemia:
- 10 Superfoods for Diabetes
- Can Diabetes Bankrupt a Country?
- Controlling Type 2 Diabetes Through Diet – Expert’s Panel
- Couples with Diabetes.Have A Diet? What You Need To Know
糖尿病の人の慢性腎不全、または糖尿病性腎臓病
我々の目的のために、慢性腎不全に焦点を当てる。
糖尿病の人の慢性腎不全は、糖尿病性腎臓病と呼ぶこともある。 糖尿病を伴う慢性腎不全では、尿の量が減ったり、尿が出なくなったり、血液中のクレアチニン値や尿素値の上昇でわかるように、血液中の老廃物が増えたりすることがあります。 また、尿中の血液量やタンパク質の減少も腎不全のシグナルとなります。
2種類の糖尿病性腎臓病
糖尿病性腎臓病には2種類存在します。 その種類は、尿中に含まれるタンパク質の量に関係します。 糖尿病性腎臓病の2種類とは:
- 微量アルブミン尿:初期腎症とも呼ばれ、尿に終わる量は30~300mg/日です。 このままであったり、治療でよくなったり、マクロアルブミン尿に進行したりします。
- マクロアルブミン尿:蛋白尿、顕性腎症とも呼ばれ、尿中に終わる蛋白の量が300mg/日以上です。 この状態は元に戻すことができず、ESRD(末期腎不全)に進行します
腎不全では、体内の水分量が増えてむくみがひどくなります。 これは、腎臓が体内の塩分と水分の濃度に影響を与えるためです。 腎臓の働きが悪くなると、血圧を効果的に調節できなくなります。 また、高血圧は腎臓に悪影響を及ぼし、不全に至ることもあります。 血液中の酸濃度が上昇し、カリウムとリンの濃度も上昇します。 血中カルシウム濃度が低下します。
血中カルシウム濃度が低下すると、骨の健康が損なわれ、貧血状態になります。 また、慢性腎不全では、心血管疾患のリスクが高まります。 腎臓が機能しなくなった時点で、一生透析が必要になります。
腎不全の原因

これまで述べたように、腎不全の原因はほぼ半数が糖尿病とされています。 下のグラフから、腎不全の原因として最も多いのが糖尿病で、次いで高血圧、糸球体腎炎、嚢胞性疾患、泌尿器科疾患などとなっています。
実際に糖尿病の人はどれぐらい腎不全になるのか
退役軍人についての調査から、糖尿病の人の腎臓病の有病率は大部分が男性で白人であることがわかっています。 糖尿病に伴うESRD(末期腎不全)を見ると、有病率は男性で高く、黒人の集団で高くなっています。
糖尿病の退役軍人415,910人のうち44,671人(10.7%)が何らかの腎疾患と診断されていました。 平均年齢は67歳で、約98%が男性、60%が白人の民族であった。 糖尿病性腎症の有病率は6.0%であった。 ESRDは4.2%の被験者に認められました。 糖尿病に関連したESRDの有病率は、白人退役軍人に比べて黒人退役軍人で高く、女性退役軍人に比べて男性で高かった
慢性腎不全の症状
腎不全の初期段階では、ほとんどの人が何の違和感も感じない。 自覚症状がないため、年1回の検診が早期腎不全の発見と治療において非常に重要です。 腎臓の機能の半分が失われても、それに気づかないことがあります。 さらに病気が進行すると、最初の兆候として、手、顔、足、足首の腫れが現れます。 また、尿中のタンパク質の増加により、尿が泡立つこともあります。
慢性腎不全で現れるその他の症状は、下の画像の通りです。
糖尿病が腎臓に与える影響と、糖尿病が腎不全を引き起こすことはありますか
間違いなく糖尿病は腎臓に悪影響を与え、腎不全を引き起こすことができます。 腎不全になる理由の第一位であることは、これまで見てきたとおりです。 私たちが食べ物を消化するとき、体は食べ物を老廃物に変えます。 腎臓は、小さな穴がたくさん開いていて、老廃物をろ過するフィルターとして機能しています。 通常、タンパク質と赤血球は大きすぎて、腎臓にある100万個のフィルターを通過することができません。 高血糖は、腎臓が血液を過剰に濾過するようになる。 これは、糖尿病が腎臓に存在する化学物質の上昇を引き起こし、糸球体が漏れてタンパク質を通すようにするためです。 フィルターが目詰まりを起こし、やがて摩耗します。 このような状態が何年も続くと、糸球体からのタンパク質の漏れが始まります。 血糖値が高くなると、腎臓の糸球体にあるタンパク質が結合してしまいます。 これらのタンパク質が結合すると、腎臓の中に傷ができます。 糸球体が「瘢痕化」すると、この状態を糸球体硬化症と呼びます。 この状態が進行するには何年もかかり、この瘢痕化した組織は次第に腎臓全体とすべての組織を覆っていきます。 こうなると、腎臓は老廃物を体外に排出するという機能を果たせなくなります。
Did you know

リディアはどうですか?
リディアの微量アルブミン尿を特定すれば、医者はリディアの腎臓病の悪化を抑える治療を提供できるかも知れません。 つまり、リディアは医師のアドバイスに従うことで、腎臓が悪くならないようにできるかもしれません。
それでも、糖尿病をコントロールしていても、自己管理の努力にもかかわらず、腎臓を悪くしてしまうことがあるのです。 だからといって、自己管理をしてはいけないというわけではありません。 腎臓を守るためだけでなく、糖尿病を自己管理すべき理由はたくさんあります。 もしマクロアルブミン尿になるまで待っていたら、リディアはおそらく末期腎不全(ESRD)、透析センター、腎臓移植リストに移行するでしょう。
糖尿病が腎臓にダメージを与えるその他の方法
糖尿病は腎臓が体に提供するろ過システムに障害をもたらすだけでなく、糖尿病は、膀胱が満杯であるという信号を送る神経にも障害を与える可能性があります。 この圧力が腎臓にダメージを与えるのです。 膀胱に長時間滞留した尿は、尿路感染症(UTI)のリスクとなります。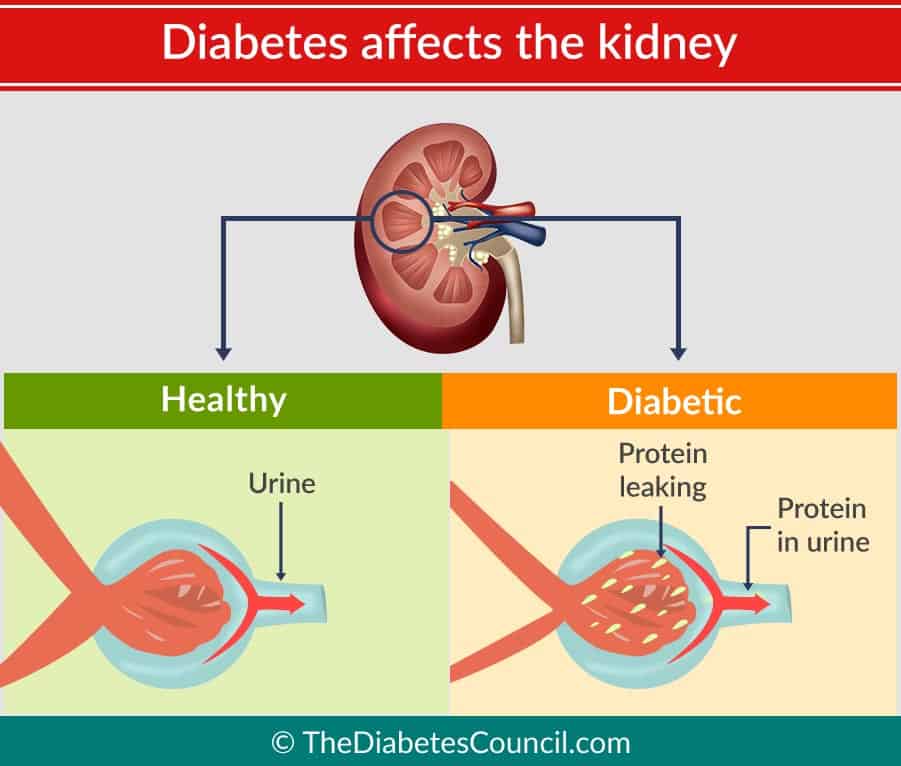
糖尿病による腎臓へのダメージを防ぐためにできること
年1回の腎臓のスクリーニング
- マイクロアルブミンまたはACR(アルブミン/クレアチニン比)尿検査
自己管理能力をよく実践しA1C値を7パーセント以下にしているほかに、糖尿病が腎臓へダメージをかけていないことを確かめるために、毎年スクリーニングを受けておくとよいでしょう。 微量アルブミン検査は、糖尿病の診断時に行い、その後は毎年行う必要があります。 この検査を行うには、検査室で尿検体を採取する必要があります。 尿に蛋白がある場合は、腎臓を守るために食事中の塩分と蛋白を減らすよう、管理栄養士に相談することを医師に勧められるかもしれません。 30未満の数値は正常とみなされます。 つまり、尿にこぼれるタンパク質が少ないということです。 これは良いことです。
- 糸球体濾過量
腎臓が本来の働きをするために、推定糸球体濾過量(eGFR)も行う必要があります。 60ml/分未満では腎臓病の疑いがあります。 GFRは診断時に行い、その後は毎年(腎障害がある場合はもっと頻繁に)行います。
糖尿病による腎障害を防ぐためのその他の対策
- 血糖値とA1Cを目標値に保つ
いつものように自己管理をしましょう!!! A1Cと血糖値を目標範囲内に保ちましょう。 糖尿病のほとんどの人は、A1Cは7%未満であるべきです。 空腹時血糖値の目標値は現在80~130mg/dl、食事開始2時間後の血糖値は180mg/dl以下であることが望ましいとされています。 年齢やその他の健康状態によって、医師が別の目標値を設定することもあります。 これらの重要な数値の目標値をどうするか、医師に相談してみましょう。
- 禁煙
当たり前のことですが、これは当たり前のことなのです。 糖尿病の場合、タバコを吸うと病状が悪化します。 糖尿病は血行に影響を及ぼしますが、タバコも血行を悪くします。 ニコチンは血液中の酸素と結合し、酸素が体の組織に行き渡らないようにします。 これが血行を悪化させるのです。 あなたの州の禁煙外来に連絡してください。 ほとんどの場合、ニコチンパッチ、ガム、トローチなど、禁煙に役立つものを提供しています。
- Keep your blood pressure control
糖尿病を持つほとんどの人にとって、血圧の目標は130/80未満です。 自分の目標値がわからない場合は、医師に相談してください。 血圧の薬は必ず処方通りに飲みましょう。
- Keep your blood cholesterol control
あなたのコレステロールの数値はすべて目標値であるべきです。 特にLDLコレステロール(低密度リポタンパク質)に注目しましょう。 これらは悪い脂肪です。 この検査結果の値は100未満に保ちたいものです。 これは、あなたの動脈に蓄積し、あなたの腎臓を損傷するプラークを引き起こす可能性がありますあなたの血流に浮かぶ悪い脂肪のように多くを持っていないことを意味します。
良い脂肪またはHDL(高密度リポタンパク質)を増やすことも重要です。 良い脂肪」を含む食品をより多く食べることで、この数値を50より上に上げることができます。
- Stay active
毎日30分の身体活動を心がけましょう。 ウォーキングは素晴らしい運動で、ほとんどの人が怪我をせずに行うことができます。 その他の有酸素運動としては、水泳、自転車、ランニングなどがあります。 週3~4回の筋力トレーニングもお忘れなく。
- Eat healthy foods
糖尿病の食事計画に従って、タンパク質の量に注意し、塩入れから加工肉やその他の加工食品、レストランの塩(ナトリウム)に気をつけましょう。
- 腎臓にダメージを与える薬は避ける
イブプロフェンやナプロキセンなどのNSAIDS(非ステロイド性抗炎症薬)は避けることです。
糖尿病をコントロールしないと、腎臓に何が起こるのでしょうか?
高血糖は、糖尿病のすべての長期合併症の原因となっています。 それは腎不全でも変わりません。 A1Cと血糖値を抑え、血圧やコレステロールも管理することが、腎障害や腎不全を防ぐことにつながります。
1型と2型糖尿病の腎不全の経過に違いはあるのか
1993年10月のDiabetologia誌の研究で、1型糖尿病の人と2型糖尿病の人のESRDの経過を比較することが示されました。 その中で、次のようなことがわかりました。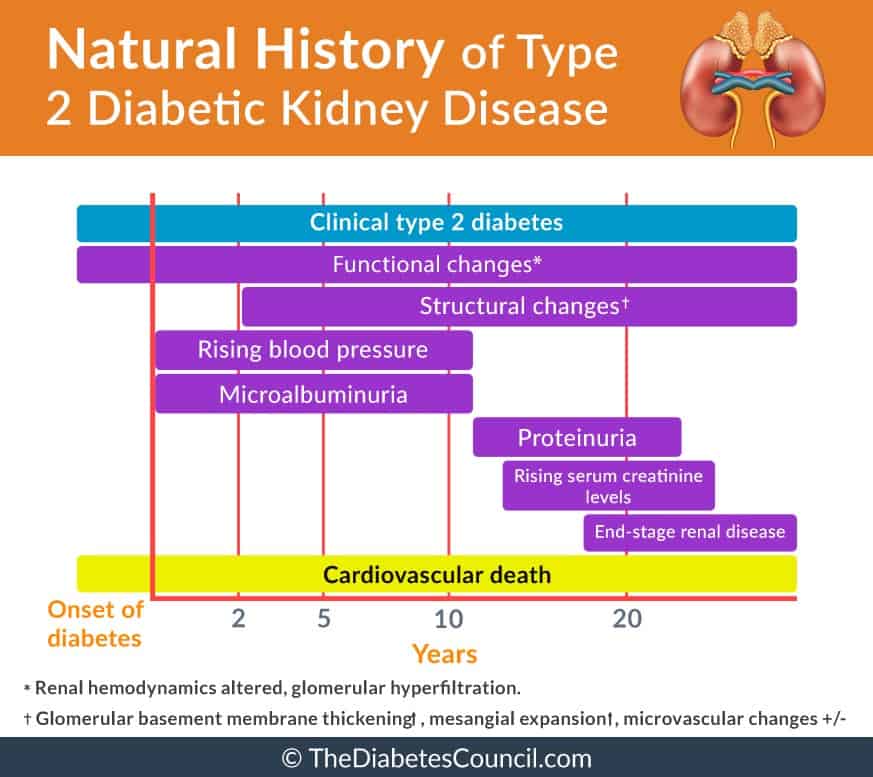
- 1型では診断後10年間の平均グルコース値が高い
- 1型では収縮期血圧が低い
- 1型では2型よりESRD前の糖尿病の期間が長い
- 1型では網膜症、胃下垂など他の糖尿病の微細血管合併症を持ちやすい 2型では胃下垂など他の糖尿病性合併症を持ちやすい
- 1型では網膜症が多くなる
- 1型は心疾患やうっ血性心不全(CHF)になりにくい
- 脳卒中と血管手術の割合は同等
- 1型も2型も高血圧の一等親がいる可能性は同じ
3型では糖尿病性合併症を持ちやすい 1型では糖尿病性合併症を持ちやすい
腎不全の食事
もしあなたがすでに慢性腎不全であるなら、その場合は。 医師や栄養士は、「腎臓食」と呼ばれる食事計画を始めるよう勧めます。「
あなたの腎臓は損傷しています。したがって、あなたの腎臓は、彼らが過去にできたように、通常の量のタンパク質を処理することはできません。 また、腎臓は電解質を調節する役割を担っているため、塩分やカリウムの過剰摂取もできません。 タンパク質、ナトリウム、カリウムの量を減らさないと、老廃物をろ過するために腎臓の働きが悪くなり、ESRDの発症が早まります。 腎臓食は、タンパク質、脂肪、ナトリウムまたは塩分、カリウムの量が少ない食事です。 と聞かれることがほとんどです。
- タンパク質を含む食品、特に牛乳、卵、チーズなどの動物性食品を減らす
- あなたの体は、以前のように高コレステロール食品を扱うことができないとあなたの血流中の過剰なコレステロールのすべてから動脈にプラークの蓄積を得るようにコレステロールも低い低脂肪食を食べる
- あなたの食事で高い塩やナトリウムを避けてください。 腎臓を保護するために、血圧を良い範囲に保つために、ナトリウムを1500mg/日に抑えましょう(缶詰、冷凍食品、加工食品、肉類)
- 腎臓がこの電解質を調節できなくなったので、カリウムの過剰摂取を避けましょう。 カリウムは心臓の鼓動を規則正しく保ち、筋肉が正しく働くのを助けますが、腎臓病ではカリウムの値が高くなり、不整脈、あるいは心停止になることがあります。 カリウムを多く含むアプリコット、オレンジ、ジャガイモ、バナナなどの食品は避けましょう
腎不全のステージ
慢性腎臓病の5つのステージは、主に糸球体ろ過量(GFR)に基づいています。 第1期は基本的に腎臓の障害がない状態、第2期は障害が少ない状態です。 次のグラフは、慢性腎臓病の5つのステージを詳しく説明したものです。
| CKDのステージ | GFR Range | ステージの説明 | 治療のステージ |
| CKDステージ1 | 90以上 | 腎機能は正常である。 しかし、尿所見、構造の異常、または遺伝学的にCKDが指摘される。 | 血圧のコントロール、危険因子、観察。 |
| CKDステージ2 | 60-89 | 血圧のコントロール、危険因子、観察。 | |
| CKDステージ3A
CKDステージ3B |
45-59 | 血圧、危険因子のコントロール、観察 | |
| CKDステージ4 | 15-29 | 腎機能が著しく低下 | ESRDを計画する。 |
| CKDのステージ5 | 15歳未満または透析中 | 末期腎不全(ESRD)または腎不全 | 透析または移植、またはその両方を選択すること。 |
妊娠糖尿病と腎不全
妊娠すると体に大きな負担がかかり、妊娠糖尿病の妊婦の腎臓病は起こりうるし、実際に起こっているのです。 妊娠後期のタンパク尿が問題となる。 妊娠前に糖尿病を患っていても、腎機能に異常がなければ、ほとんど問題はないようである。
妊娠前に糖尿病を患っていて、すでに腎臓の機能が低下している状態で妊娠した場合は、あまりうまくいきません。 妊娠中に腎機能が低下し、永久的な障害を引き起こす危険性があります。
末期腎不全とは 人は腎臓病の第5段階に入ると、「末期腎不全」またはESRDと呼ばれる状態になります。 この時点で、腎臓は深刻なダメージを受けています。 ESRDになると、どうなるのでしょうか。 治療法はあるのでしょうか。
腎臓が機能しなくなり、体内の老廃物をろ過する仕事をしなくなった場合、治療法には2つの選択肢があります。 定期的に透析を受けるか、腎臓移植を受けるかです。 多くの場合、その両方が行われます。 このような場合、腎臓移植リストで適合する腎臓が提供されるのを待ちながら、透析を受けることになります。
ESRDの2つの治療法
ESRDの治療オプションは次のとおりです。
腎臓の透析には2種類あります。
血液透析
血液透析が必要な場合は、「ダイアライザー」という小さな繊維でできたフィルター付きの機械に血液を入れて循環させる透析方法と、「ダイアライザー」という小さな繊維でできたフィルターに血液を入れる透析方法とがあります。 病院のベッドか椅子に座り、”血液透析グラフト “を使って機械に接続します。 水分の摂取量に注意しなければなりませんが、登録栄養士が毎日の水分摂取量を教えてくれます。 血液透析中は、水分が血圧を上昇させることがあります。 そうすると、心臓がより強く働かなければならなくなります。 これが、透析中の水分制限の理由です。
準備をする
血液透析を行う前に、まず血流を確保することが必要です。 血液を体外に取り出し、血液中の老廃物を除去して、血液を体内に戻すために、血液回路に針を刺します。 この手術には、一晩の入院が必要な場合もあれば、外来手術が行われる場合もあります。 血液透析に使用されるアクセスは3種類あります。
- 透析瘻
専門の外科医は、あなた自身の血管を使用して瘻孔を作ります。 通常、腕の動脈と静脈をつなぎます。 血流が多くなると、静脈が大きくなり、丈夫になります。 そうすると、透析針を刺すのに使えるようになります。 手術後、移植片が治るまで数週間待たなければなりません。
- 透析グラフト
外科医がグラフトを選択した場合、静脈と動脈はチューブで接続されます。 ここでの主な利点は、瘻孔よりも早く使用できることです。
- 一時的なアクセスのためのカテーテル
腎臓病が急速に進行すると、血流への永久的なアクセスを確立するための時間がない場合があります。 そんなとき、柔らかい素材でできたカテーテルを静脈に入れることになります。 カテーテルは、首、胸、または足の鼠径部付近に留置されます。 このアクセスは一時的なものですが、長期的なアクセスにカテーテルを使用する患者さんもいます。 3週間以上、一時的なアクセスが必要な場合は、ほとんどの場合、皮膚の下に設置されます。 これは、快適性を向上させ、一時的なアクセス部位の感染症などの合併症のリスクを減らすのに役立ちます。 腹膜透析では、患者さんのおなかを自然のフィルターとして使い、老廃物を取り除きます。 透析液」と呼ばれる洗浄液が使用されます。 この形式の透析は、どこでも行えるので、透析センターに通う必要がありません。 このため、透析を受けている人は、日常生活における通常の活動をより容易に行うことができます。
腹膜透析には、CAPD(連続携行式腹膜透析)とCCPD(連続サイクラー支援腹膜透析)の2種類があり、一般に使用されています。
どの方法があなたに適しているか、医師と相談してください。
透析は慢性腎不全の方の命を救いますが、正常に機能している腎臓の約10%しか、体内の老廃物をろ過することができません。 さらに、透析は、次のような他の深刻な健康問題を引き起こす可能性があります。
- 貧血または正常な赤血球の減少
- 神経損傷
- 感染症
- 心疾患
- 高血圧
腎臓移植はしない場合に比べて長命
なお、透析を受けた人の平均寿命はわずか5年間だそうです。 研究では、長期の腎臓透析よりも移植の方が有利な傾向にある。 移植は大きな手術で、回復に時間がかかります。 移植は拒絶反応を起こす可能性があります。 しかし、臓器移植後は、より元気になり、食事制限も少なくなり、全体的に生活の質が向上する可能性があります。
生体ドナーから腎臓を移植した場合、12年から20年生きられると予想されます。 もしあなたの腎臓が亡くなったドナーから得られたものであれば、あなたは今後8年から12年生きられると予想されます。 透析になる前に腎臓移植ができれば、透析の人よりも10~15年長く生きられることになります。 死亡したドナーからであろうと、生きているドナーからであろうと、あなたに適合する臓器を見つける必要があります。 これは、長い間透析を受けていると、移植後の新しい腎臓の寿命が短くなるためです。 それでも、ほとんどの場合、透析よりも移植が望ましいのです。
透析が必要なほどではないが、腎臓の機能が確かに落ちていることがわかっている場合、先制移植を検討するのもよいでしょう。 これは、透析を始める前に移植を行うことで、最良の結果が得られると定義されています。 この方法では、生活の質が向上し、透析を受けている人よりも余命が延びます。 この種の移植は、1型糖尿病の患者さんにとって二重に有益です。 先制移植では、ほとんどの場合、生きたドナーからの腎臓が使われます。
先制移植の詳細とよくある質問については、以下をご覧ください。 http://www.bidmc.org/~/media/Files/Centers%20and%20Departments/TransplantInstitute/preemptfaq.pdf
Live vs. deceased donor
腎移植片の機能が向上することなどから、すべてのケースでライブドナーが望ましいとされています。 前述したように先天性透析を行う場合には間違いなく好ましい方法である。 それでも、どんなに長く透析を受けなければならない人でも、生体ドナーからの移植臓器があれば、その方が良いのです。
移植リスト
腎臓移植を受けるには、腎臓移植リストに載る必要があります。 お住まいの地域の移植施設を探すには、臓器調達・移植ネットワーク(OPTN)のウェブサイトをご覧ください。 会員種別で「Transplant Centers by Organ」を選択し、臓器種別で「Kidney」を選択し、お住まいの州を選択します。 あなたのニーズに最も適した移植センターを選択します。 医師と相談し、適切な臓器提供者が見つかるまでは待機リストに載ることを覚悟してください。
より詳しい情報が必要ですか?
全米腎臓財団から、糖尿病と腎臓病に関する情報を提供する無料の小冊子を受け取ることができます。 NKFから無料の情報を請求できる全国のフリーダイヤルは(855)653-2273です。
また、www.kidney.org/store .
Over to you
私がこの記事を調査し書くにあたって、あなたが糖尿病と腎臓病について何か知っていればいいなと願っています。 もし、あなたが糖尿病で腎不全になったことがあり、その経験を私たちと共有したい場合は、下のコメント欄からお願いします。 また、透析を受けた経験のある方も、よろしければシェアしてください。 糖尿病で腎臓を健康に保つことができた方は、その方法をぜひ教えてください。 もし何か抜けていたら、ぜひ教えてください!
TheDiabetesCouncil Article | Reviewed by Dr. Jack Isler MD on May 23, 2020
- Was this Helpful ?
- Yes No