心嚢液のイメージング(下の画像参照)では、心エコーや断層撮影装置(MRI、CT、EBT)はかなり感度が高く、通常の15~35mLの量でも心嚢液の存在を確認することができます。 心嚢液が、心臓が内側に収縮する収縮期のみに見られる臓側心膜と壁側心膜の間の均質なまたはエコーのない空間として現れ、拡張期に心膜層の分離が1mm未満であれば、心膜疾患がなく正常と見なされる。 臓側層と壁側層の間にある脂肪はエコーで偽陽性を示すことがあるが、MRIやCTでは識別可能である。
心嚢液貯留は、主に炎症と心臓手術に関連した、多くの異なる状態の後に起こりうる。
心エコーは、その入手のしやすさとベッドサイドで使用できることから、依然として選択される画像診断法である。 心嚢液貯留のルーチン分析には、2次元、Mモード、ドップラー分析に加え、標準的な視野が重要である。
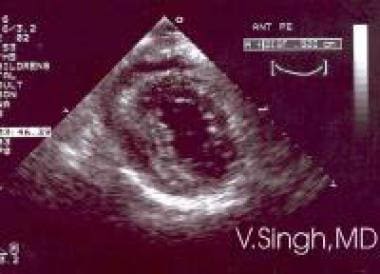 Effusion, pericardialを参照。 2次元(2D)心エコーで見た心嚢液貯留。
Effusion, pericardialを参照。 2次元(2D)心エコーで見た心嚢液貯留。  Effusion, pericardialを参照した心嚢液貯留。 Mモード心エコーで見た心嚢液貯留。
Effusion, pericardialを参照した心嚢液貯留。 Mモード心エコーで見た心嚢液貯留。  滲出液、心膜。 心嚢液貯留の患者の低電圧QRS複合体、頻脈、PR上昇、ST変化を示す心電図です。
滲出液、心膜。 心嚢液貯留の患者の低電圧QRS複合体、頻脈、PR上昇、ST変化を示す心電図です。  限局性心嚢液貯留。 胸部造影CTで心嚢液貯留を示す。 胸水は右側に溜まっている。 心エコーと比較したCTの利点は、位置の特定ができることである(提供:Eugene Lin, MD Seattle, WA)
限局性心嚢液貯留。 胸部造影CTで心嚢液貯留を示す。 胸水は右側に溜まっている。 心エコーと比較したCTの利点は、位置の特定ができることである(提供:Eugene Lin, MD Seattle, WA) 無症状の胸水は通常、他の理由で行われるX線撮影によって初めて発見される。 心臓のシルエットを強調するX線撮影によって発見するためには、最低でも約250mLの液溜まりが必要である。 心嚢液の増加は、心嚢水(透過液)、真性心嚢液貯留(滲出液)、心外膜炎(膿性の場合)、心膜血(血液がある場合)、またはこれらの混合物である
通常の心嚢は、しばしば側胸部単純撮影で前縦隔下脂肪と心膜下脂肪間の薄い直線状の混濁として確認される。 前方視(PA)では、心膜は左心窩部に沿って確認することができる。
心嚢液貯留は、心臓を取り囲む心膜腔に過剰な液体が貯留することを特徴とする。 最も一般的には、心嚢液が滲出し、心膜の損傷または炎症に起因する。 心嚢液貯留は、主に結核性がんの患者にみられるが、尿毒症やウイルス性疾患、縦隔照射の後にもみられることがある。
心膜症は、外傷、心筋梗塞後の心筋破裂、心筋または心外膜冠動脈の破裂、カテーテル操作、心膜腔への破裂を伴う大動脈解離、抗凝固療法中の自然出血などで最もよくみられるものである。 心嚢液貯留は、胸管の漏出または損傷から生じるまれな疾患である
心嚢液貯留の存在は、一般的に心膜の基礎疾患を示す;しかしながら、心嚢液の臨床的意義は主にその血行動態への影響に関連している。 後者は、心膜腔に液体が集まる速度、心膜内圧の上昇速度、およびその結果生じる心タンポナーデの発生に依存する。 外傷による血性心膜に伴うような急速に貯留する胸水は、100~200mL程度の液体の貯留でタンポナーデとなることがある。一方、より緩やかな液体の貯留では、心膜が代償的に伸展し、1500mLを超える液体の貯留にもかかわらず、タンポナーデを示さないことがある
心嚢穿刺は血行障害、タンポナーデ、血性心膜、心嚢炎のある患者において必要となる。 しかし、これらの因子がない場合、ドレナージが適応となることはほとんどない。 大きな胸水は、周囲の肺や他の構造物の圧迫による症状を緩和するために排出されることがある。 心嚢液や心膜生検標本の検査に基づいた診断を行うために、心嚢液の排出が必要となることがある。 心エコー法の大きな利点は、重症患者を検査するためにベッドサイドに持ち運べることである。 この技術は非侵襲的であり、液体に満たされた構造を画像化するのに非常に高い感度を持つ。
2次元、Mモード、およびドップラー評価を用いた心エコー解析は、以下を評価することができる。
-
心嚢液の量と質
-
心室の崩壊
-
心室の呼吸変動
-
下大静脈虚脱
-
房室弁の流動様式
- 心室性心不全
心嚢液量が少ない場合。 これは、左心室(LV)の後方にある前方の低エコーまたは無エコーの空間として現れることがあるが、脂肪パッドまたは後方もしくは周方向の低エコーまたは無エコーの空間(後者は浸出液である可能性が高い)である。
心嚢液が大きい場合、心膜低エコー領域は右心室(RV)尖端を取り囲むように拡大することがある。 まれに、心エコー検査では、特に狭窄、腫瘍、出血がある場合、心嚢液を確認できないことがある。
心エコー検査は、胸水による血行動態への影響を評価するのにも有用である:右房反転、右心室反転、中隔運動、ドップラー経弁流における呼吸変動(>50%右、>25%左)により危険性が示される。
心エコー検査で結論が出ない場合、CTまたはMRIは、心膜肥厚、びまん性または限局性の浸出液、石灰化、隣接する縦隔および肺の疾患、および新生物の検出に有用である。 時に、大きな心嚢液がQRRS電圧の電気的交替、または、心嚢液の中で心臓が自由に動き、電気軸が移動する “pulsus alternans “を示すことがある。 心電図電圧の低下は、非特異的である。 しかし、重度の粘液水腫でみられるような大量の胸水は、重度の心筋または血行動態の異常でみられるのと同様の真の “低 “電圧を発生させる。 心電図は、心膜または心筋の炎症を示すびまん性PR低下(しばしばST-T上昇とみなされる)、びまん性T波逆転、低電圧を示し、胸水を示唆するが、後者の所見は信頼性がない。
MRI および CT
心膜の正常および異常の程度は、分解能が良いため、ほとんどの患者においてCTおよびMRIで最もよく理解される。 CTおよびMRIでは、心膜の前方、側方、および後方の部分が縦隔脂肪から明確に分離される。 さらに、心膜肥厚の不連続な領域や局所的な胸水も確認することができる。 心膜凹部はMRIやCTで明確に定義されるが、時には大動脈解離や縦隔リンパ節腫脹を模倣することがある。
MRIの縞模様は、心膜とその下の心筋の癒着を識別することができ、LV充填の動的ビューは、狭窄または拘束性疾患を識別することができる。 MRIストレインマップは拘束性疾患を確認するのに役立つ。
心嚢液が蓄積すると、心臓のシルエットが拡大し始め、フラスコ状、三角形、または球状に見えるようになる。 通常、左右の心臓の境界に沿って見られるくぼみや隆起は減少し始め、心臓のシルエットは球状で特徴のない形になります
。