- Total Hip Replacement
- Overzicht van de ziekte
- Symptomen
- Diagnose
- Chirurgische procedure
- Postoperatieve zorg
- Risico’s
- MAKOPlasty Total Hip Replacement
- MAKOPlastieprocedure
- RIO®-kenmerken:
- Direct Anterior Approach Total Hip Replacement
- door Amir Jamali, MD
- Total Hip Replacement
- TOTALE HIPVERVANGING (ANTERIOR APPROACH)
- FAQ Volledige heupprothese
- Download onze brochure over totale heupprothese met directe anterieure benadering voor meer informatie.
Total Hip Replacement
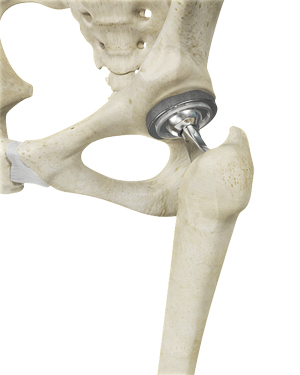
Total hip replacement is een chirurgische ingreep waarbij het beschadigde kraakbeen en bot uit het heupgewricht wordt verwijderd en vervangen wordt door kunstmatige componenten. Het heupgewricht is een van de grootste gewichtdragende gewrichten van het lichaam, gelegen tussen het dijbeen (femur) en het bekken (acetabulum). Het is een kogelgewricht, waarbij de kop van het dijbeen de kogel is en het bekkenacetabulum de kom vormt. Het gewrichtsoppervlak is bedekt met glad gewrichtskraakbeen dat als een kussen fungeert en soepele bewegingen van het gewricht mogelijk maakt.
Verschillende ziekten en aandoeningen kunnen schade aan het gewrichtskraakbeen veroorzaken. Een totale heupprothese-operatie is een optie om ernstige artritispijn te verlichten die uw dagelijkse activiteiten beperkt.
Overzicht van de ziekte
Arthritis is een ontsteking van de gewrichten die resulteert in pijn, zwelling, stijfheid en beperkte beweging. Heupartritis is een veel voorkomende oorzaak van chronische heuppijn en invaliditeit. De drie meest voorkomende types van artritis die de heup treffen zijn:
- Osteoartritis: Wordt gekenmerkt door het progressief afslijten van het kraakbeen van het gewricht. Naarmate het beschermende kraakbeen afslijt, schuren de botuiteinden tegen elkaar en veroorzaken ze pijn in de heup. Reumatoïde artritis: Dit is een auto-immuunziekte waarbij het weefsel dat het gewricht bekleedt (synovium) ontstoken raakt, wat leidt tot de productie van overmatige gewrichtsvloeistof (synoviale vloeistof). Dit leidt tot verlies van kraakbeen, wat pijn en stijfheid veroorzaakt.
- Traumatische artritis: Dit is een type artritis als gevolg van een heupblessure of -fractuur. Dergelijke letsels kunnen het kraakbeen beschadigen en gedurende een periode pijn en stijfheid in de heup veroorzaken.
Symptomen
Het meest voorkomende symptoom van heupartritis is gewrichtspijn en stijfheid met een beperkt bewegingsbereik tot gevolg. Krachtige activiteit kan de pijn en stijfheid doen toenemen, wat mank lopen kan veroorzaken.
Diagnose
De diagnose wordt gesteld door evaluatie van de medische voorgeschiedenis, lichamelijk onderzoek en röntgenfoto’s.
Chirurgische procedure
Een operatie kan worden aanbevolen, als conservatieve behandelingsopties zoals ontstekingsremmende medicijnen en fysiotherapie de symptomen niet verlichten.
De operatie wordt uitgevoerd onder algehele anesthesie. Tijdens de ingreep wordt een chirurgische snede over de heup gemaakt om het heupgewricht bloot te leggen en wordt het dijbeen uit het acetabulum losgemaakt. Het oppervlak van de kom wordt gereinigd en het beschadigde of gewrichtsschade veroorzakende bot wordt verwijderd met een ruimer. De acetabulumcomponent wordt met schroeven of soms met botcement in de kom gebracht. Binnenin de acetabulumcomponent wordt een liner van kunststof, keramiek of metaal geplaatst. Vervolgens wordt het femur of dijbeen geprepareerd door het artrosebot met speciale instrumenten te verwijderen, zodat de nieuwe metalen femurcomponent er precies in past. De femurcomponent wordt dan in het femur geplaatst, hetzij door een perspassing of met botcement. Vervolgens wordt de femurkopcomponent van metaal of keramiek op de femursteel geplaatst. Alle nieuwe onderdelen worden met speciaal cement op hun plaats vastgezet. De spieren en pezen rond het nieuwe gewricht worden hersteld en de incisie wordt gesloten.
Postoperatieve zorg
Na het ondergaan van een totale heupprothese moet u speciale zorg in acht nemen om te voorkomen dat het nieuwe gewricht uit de kom gaat en om te zorgen voor een goede genezing. Enkele van de gebruikelijke voorzorgsmaatregelen die moeten worden genomen, zijn:
- Vermijd een gecombineerde beweging van het buigen van uw heup en het naar binnen draaien van uw voet
- Houd gedurende 6 weken een kussen tussen uw benen tijdens het slapen
- Kruis nooit uw benen en buig uw heupen nooit voorbij een rechte hoek (90)
- Vermijd het zitten op lage stoelen
- Vermijd het bukken om dingen op te rapen, In plaats daarvan kan een grijper worden gebruikt om dit te doen
- Gebruik een verhoogde toiletbril
Risico’s
Zoals bij elke grote chirurgische ingreep, zijn er bepaalde potentiële risico’s en complicaties verbonden aan een totale heupprothese-operatie. De mogelijke complicaties na een totale heupprothese omvatten:
- Infectie
- Dislocatie
- Fractuur van het dijbeen of het bekken
- Beschadiging van zenuwen of bloedvaten
- Vorming van bloedstolsels in de beenaderen
- Lengteongelijkheid van de benen
- De heupprothese heupprothese kan verslijten
- Falen van pijnverlichting
- Weervorming
- Drukzweren
Totale heupprothese is een van de meest succesvolle orthopedische ingrepen die worden uitgevoerd voor patiënten met heupartritis. Deze ingreep kan de pijn verlichten, de functie herstellen, uw bewegingen op het werk en bij het spelen verbeteren en u een betere levenskwaliteit bieden.
MAKOPlasty Total Hip Replacement
Degeneratieve gewrichtsaandoening (DJD), een veel voorkomende oorzaak van heuppijn, is een chronische aandoening die de levenskwaliteit van de getroffen personen belemmert. Er zijn verschillende soorten DJD en de meest voorkomende zijn osteoartritis (OA), posttraumatische artritis, reumatoïde artritis (RA), avasculaire necrose (AVN) en heupdysplasie.
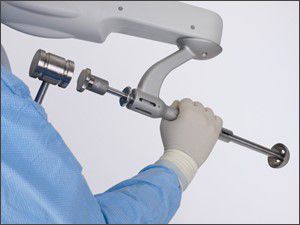
MAKOplasty® Total Hip Replacement is een nieuw chirurgisch alternatief voor patiënten met degeneratieve gewrichtsaandoeningen (DJD). Bij deze procedure wordt de chirurg geholpen door een interactief orthopedisch systeem met robotarm (RIO®) om de implantaten nauwkeuriger uit te lijnen en te plaatsen.
MAKOplasty kan worden overwogen bij patiënten met pijn bij het dragen van gewicht op het aangetaste gewricht, pijn of stijfheid in de heup tijdens het lopen of het uitvoeren van andere activiteiten, en ook bij patiënten die niet reageren op een conservatieve behandelingslijn.
MAKOPlastieprocedure

Nauwkeurige plaatsing en uitlijning van het heupimplantaat is van cruciaal belang bij heupprothesechirurgie. MAKOplasty® Total Hip Replacement maakt gebruik van een CT-scan van de heup van de patiënt om een 3-D-model van het bekken en het dijbeen te genereren. Deze helpen de chirurg bij het plannen van de operatie.
Tijdens de operatie biedt de RIO®-software dynamische informatie om de nauwkeurigheid van de procedure te verbeteren. Dergelijke real-time informatie helpt de chirurg bij de precieze plaatsing van het implantaat, wat moeilijk te bereiken kan zijn met traditionele chirurgische technieken.
- Nauwkeurige plaatsing van het heupimplantaat met behulp van het door de chirurg bestuurde robotarmsysteem met afname van het mogelijke risico op heupdislocatie
- Gelijkmatige beenlengte, waardoor minder behoefte is aan een schoenlift
- Versterkte levensduur van het implantaat door afname van abnormale wrijving tussen implantaat en bot
Robotic Arm Interactive Orthopedic System (RIO®)
RIO®-kenmerken:
- Plan implantaatgrootte, -oriëntatie en -uitlijning nauwkeurig met behulp van CT-afgeleide 3D-modellering
- Maakt vóór de sectie vastleggen van patiëntspecifieke kinematische tracking door volledige flexie en extensie mogelijk
- Realtime intra-operatieve aanpassingen voor juiste heupkinematica en zacht-weefsel balans
- Minimaal invasief en botsparend, met minimaal weefseltrauma voor sneller herstel
Direct Anterior Approach Total Hip Replacement
door Amir Jamali, MD
Laatst bijgewerkt op 4/29/2017
Total Hip Replacement
Total hip arthroplasty is een van de meest succesvolle medische procedures die ooit zijn uitgevonden. Jaarlijks worden in de Verenigde Staten ongeveer 300.000 van dergelijke procedures uitgevoerd. Deze ingreep kan een grote verscheidenheid van aandoeningen behandelen die uiteindelijk leiden tot ernstige artritis van de heup. Artritis wordt gekenmerkt door vernietiging van het gewrichtskraakbeen en direct contact van de benige oppervlakken van de heupkom en de femurkop. Dit kan leiden tot pijn, stijfheid, onvermogen om te lopen, zitproblemen en andere handicaps. Het belangrijkste doel van een totale heupprothese is de pijn te verlichten. Veel patiënten kunnen na de ingreep echter verder lopen en hebben na de operatie vaak geen loophulpmiddelen meer nodig.
De ingreep wordt meestal uitgevoerd onder algehele of spinale verdoving. De procedure kan worden uitgevoerd terwijl de patiënt op zijn zij of op zijn rug ligt. De heup kan van voren, van achteren of van opzij worden benaderd. Nadat de heup is blootgelegd, wordt de hals van het dijbeen onder een bepaalde hoek doorgesneden en wordt de dijbeenkop verwijderd. Dit maakt een goed zicht op de heupkom mogelijk. De artritische heupkom is vaak zijn kraakbeen kwijt en heeft veel botsporen ontwikkeld. Een apparaat, een ruimer, wordt gebruikt om de heupkom voor te bereiden op een metalen cup door deze halfrond te maken en een bloedend oppervlak van bot bloot te leggen om ingroei van bot op de heupkomcomponent (acetabulumcomponent) mogelijk te maken. Vervolgens wordt de component op zijn plaats geslagen. Zodra de acetabulumcomponent is aangebracht, wordt een tweede component of prothese in de femurschacht geplaatst. De femurcomponent is meestal gemaakt van titanium of een kobalt-chroomlegering. Afhankelijk van het specifieke ontwerp kan het worden geïmplanteerd met botcement of met direct contact met het bot (perspassing).
TOTALE HIPVERVANGING (ANTERIOR APPROACH)
De volgende casus is een illustratie van de stappen die worden ondernomen bij een totale heupprothese die werd uitgevoerd bij een 29-jarige vrouw met ernstige avasculaire necrose van de femurkop en secundaire artritis.
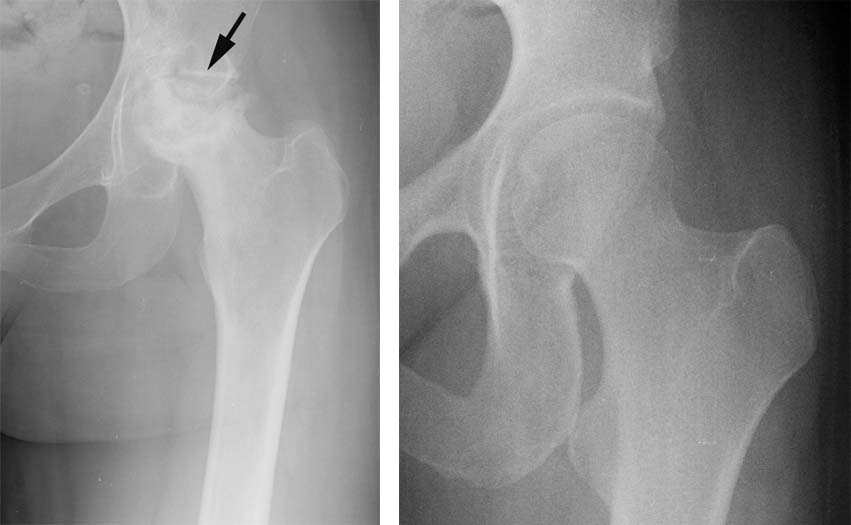
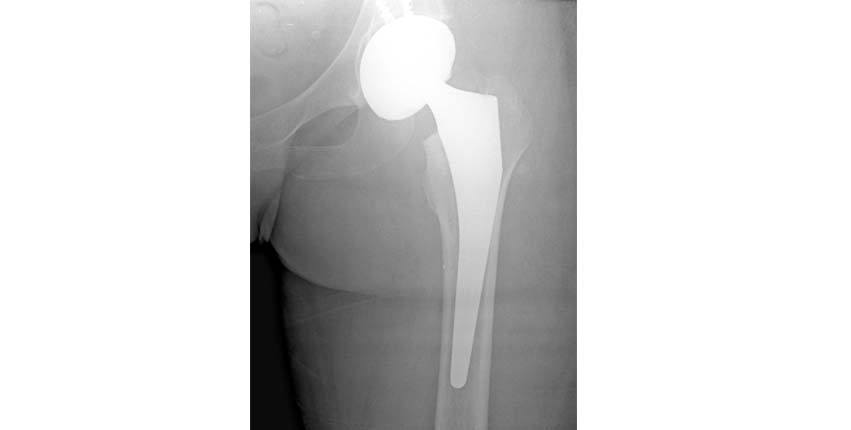
1.Op de röntgenfoto van de heup van deze patiënte (links) is de vergevorderde avasculaire necrose van de femurkop te zien. Dit is te zien als vervlakking en fragmentatie van het bovenste aspect van de femurkop. Op het moment van de röntgenfoto zien we ook dat ze afplatting heeft ontwikkeld aan de rand van de heupkom (pijl). Een normale heupfoto wordt onmiddellijk onder de heupfoto van de patiënte getoond.
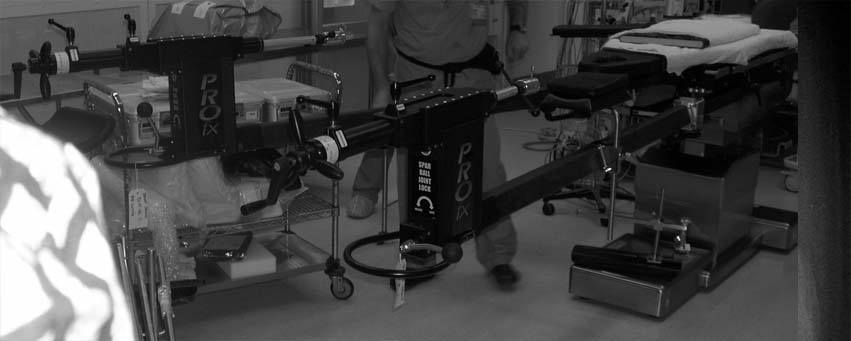
2.Een speciale operatietafel wordt gebruikt om het been te positioneren en zo de chirurgische opname te vergemakkelijken. De tafel maakt het mogelijk het been naar de grond te buigen om directe toegang tot de bovenkant van het dijbeen mogelijk te maken via de incisie aan de voorkant.
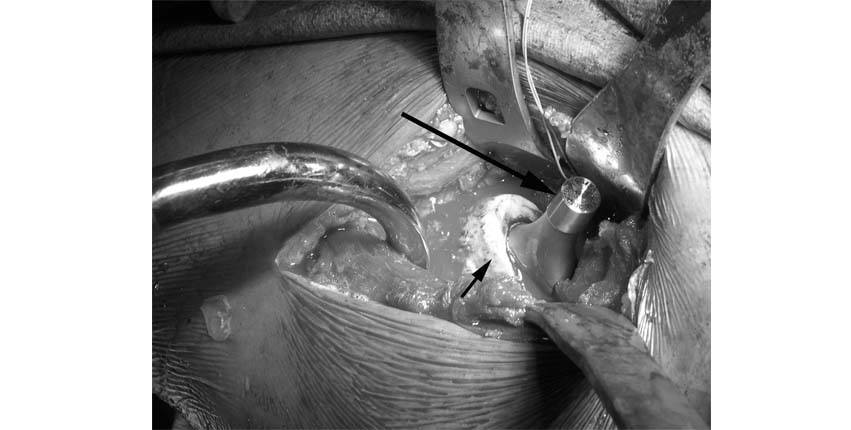
3.Een speciale haak is aan de tafel bevestigd die helpt het dijbeen omhoog te houden terwijl een titanium steel in het bovenste deel van het dijbeen wordt geplaatst. Op deze foto is de prothese of metalen steel (lange pijl) volledig in het femur geplaatst, waarbij de hals van de prothese naar de camera is gericht (korte pijl).

4.Een keramische femurkopcomponent is op de metalen femurcomponent gemonteerd. De keramische kopcomponent is bolvormig en meet in dit geval 36 mm. De femurkop past in een precies passend keramisch inzetstuk dat in de heupkomcomponent (acetabulumcomponent) wordt vergrendeld. De combinatie van de femurkop en de insert vormt het “dragende oppervlak”, dat in dit geval keramiek op keramiek is.
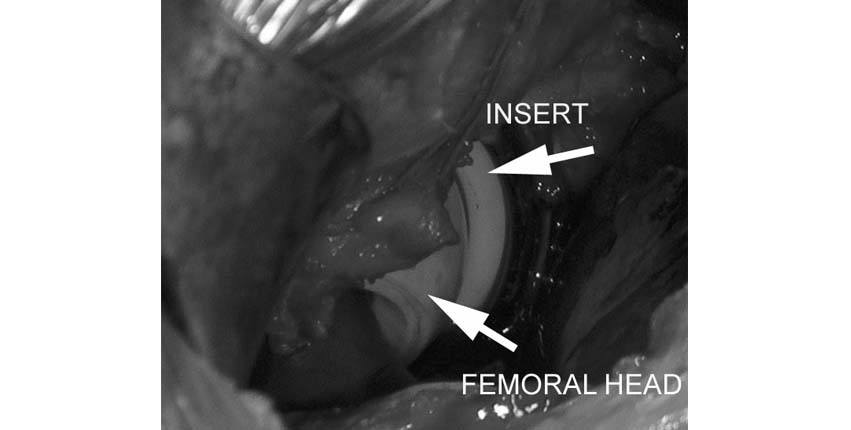
5.Op dit punt is de femurkop in de heupkomcomponent geplaatst. De heup wordt nu “gereduceerd” (terug op zijn plaats gezet). Er wordt een laatste controle van de positie van de heupimplantaten uitgevoerd. Het been wordt in extreme posities bewogen om er zeker van te zijn dat de heupimplantaten niet uit elkaar komen als gevolg van een ontwrichting. Mogelijke redenen voor een ontwrichting van de heup zijn een abnormaal contact tussen de implantaten, een onnauwkeurige plaatsing van de implantaten of onvoldoende spanning van de weke delen (spieren).
6.
FAQ Volledige heupprothese
Waar zijn de huidige heupprotheses van gemaakt?
De meeste hedendaagse metalen heupprotheses zijn gemaakt van titaniumlegeringen of kobalt-chromiumlegeringen. De beste manier om te begrijpen welke implantaten in de huidige prothesen worden gebruikt, is ze in twee delen op te splitsen. Ten eerste zijn er de metalen componenten die rechtstreeks aan het bot worden bevestigd. Dit kan gebeuren met behulp van cement (meestal op het dijbeen) of via een cementloos of ingroeiproces waarbij het bot daadwerkelijk op het metaal groeit. Het tweede deel van de heupprothese bestaat uit de onderdelen die daadwerkelijk ten opzichte van elkaar bewegen (het lager). Deze kunnen bestaan uit metaal op polyethyleen kunststof (het meest voorkomend) of andere lagers zoals keramiek op keramiek of metaal op metaal.
Hoe lang blijf ik in het ziekenhuis?
In de meeste gevallen blijven patiënten minimaal 2 dagen en meestal 3-4 dagen in het ziekenhuis in onze faciliteit.
Wil ik na de operatie naar huis of naar een verpleeginrichting?
Dit hangt af van hoeveel hulp u thuis heeft. Het doel van de fysiotherapie, zowel in het ziekenhuis als thuis, is om u weer zelfstandig te maken. Als dit niet kan worden bereikt terwijl u in het ziekenhuis bent, is een krachtige therapiekuur in een verpleeghuis voor ervaren verpleegkundigen het beste antwoord om verder te gaan op de weg naar onafhankelijkheid.
Kan ik mijn volledige gewicht op het been zetten na een heupprothese?
In de meeste gevallen van ingroeiende prothesen beperken we de mate van gewicht dragen op het been gedurende 4 tot 6 weken.
Wat betekent de term “dragend oppervlak”?
Dragend oppervlak verwijst naar de oppervlakken die daadwerkelijk met elkaar in contact komen bij een totale heupprothese. Het ideale dragende oppervlak voor een gewricht is kraakbeen. Dit is het gevolg van zijn elektrische eigenschappen, watergehalte en architectuur. Daardoor heeft kraakbeen op kraakbeen een lagere wrijving dan ijs op ijs. Bij totale gewrichtsvervanging is het doel een gewricht met lage wrijving te verkrijgen waarbij zo weinig mogelijk puin wordt geproduceerd en dat een lange levensduur heeft die het hele leven van de patiënt meegaat. De verschillende huidige opties voor lageroppervlakken bij gewrichtsvervanging omvatten metaal-op-polyethyleen, keramiek-opkeramiek en metaal-op-metaal.
Wanneer gebruikt u botcement?
Botcement heeft een lange geschiedenis van gebruik bij totale heupvervanging. De afgelopen 15 jaar is het gebruik ervan afgenomen vanwege het risico van losraken van gecementeerde gewrichtsprothesen. In onze pogingen om de resultaten van de gecementeerde gewrichtsprothesen te verbeteren, zijn een aantal cementloze implantaten ontwikkeld. Cementloze implantaten zijn afhankelijk van de ingroei of aangroei van bot op hun oppervlak. De verschillende oppervlakken kunnen bestaan uit een opgeruwd oppervlak, een oppervlak met kleine bolletjes, of een vezelig metaalgaas. De cementloze implantaten aan de komzijde hebben buitengewoon goed gepresteerd. Een aantal eerdere cementloze implantaten aan de femurzijde presteerde niet zo goed als gecementeerde femurcomponenten. We hebben echter belangrijke lessen geleerd over factoren die verband houden met het succes van cementloze femurcomponenten. Momenteel blijkt uit een aantal gepubliceerde rapporten dat sommige cementloze femur- en acetabulumontwerpen na 10 jaar een succespercentage van 98 tot 100% hebben. Deze zijn gelijk of beter dan veel gecementeerde ontwerpen met dezelfde tijdsintervallen. Momenteel gebruiken we voornamelijk cementloze ontwerpen, tenzij we ons zorgen maken over de fixatie van dergelijke implantaten. In dergelijke gevallen bieden gecementeerde implantaten onmiddellijke fixatie aan het bot en maken ze onmiddellijk dragen van het gewicht van de patiënt mogelijk.
slijten heupen?
Totale heupprothesen kunnen verslijten. Dit is in verband gebracht met een hogere activiteit, met polyethyleen met slechte mechanische eigenschappen, en met femurkoppen met een grotere diameter. Met lageroppervlakken zoals sterk vernet polyethyleen, metaal-op-metaal en keramiek-op-keramiek kan de slijtage van heupprothesen nu eindelijk onder controle worden gebracht.
Kan ik joggen na mijn heupprothese?
Er is geen gepubliceerde studie die de klinische resultaten van heupprothesen bij hardlooppatiënten heeft gedocumenteerd. De associatie van hogere uitvalpercentages bij jongere, actievere patiënten suggereert echter dat dergelijke activiteiten kunnen leiden tot een eerdere behoefte aan revisiechirurgie.
Moet ik na mijn operatie nog andere voorzorgsmaatregelen nemen?
Afhankelijk van de benadering zijn er bepaalde voorzorgsmaatregelen/posities die na de heupprothese moeten worden vermeden. Voor de meeste posterieure benaderingen wordt de patiënt gevraagd zijn heup niet meer dan 90 graden te buigen, zijn knie niet naar binnen te draaien (interne rotatie) tijdens activiteiten zoals het oprapen van een voorwerp van de vloer, en diepe, gedempte banken te vermijden. Anterieure of laterale heupbenaderingen vereisen vaak anterieure heupvoorzorgsmaatregelen (de voet niet naar buiten draaien terwijl ze plat staan of liggen).
Zal mijn beenlengte na de operatie gelijk zijn?
Uw chirurg zal zich inspannen om na de operatie gelijke beenlengtes te bereiken. De belangrijkste factor voor succes na een totale heupprothese is het verkrijgen van een stabiele heup (een heup die niet uit de kom gaat). De stabiliteit van de heup hangt af van de plaatsing van de implantaten, de strakheid van de zachte weefsels en de benige anatomie. In sommige gevallen moet het been iets worden verlengd om voldoende spanning van de weke delen te verkrijgen.
Wat zou er gebeuren als mijn heup uit de kom gaat?
Een uit de kom geraakte heup kan ontstaan tijdens activiteiten waarbij de voorzorgsmaatregelen niet zijn gevolgd of als gevolg van laksheid van de weke delen of impingement. Impingement is een situatie waarbij de component of benige structuren zodanig met elkaar in contact komen dat ze de heup uit de kom duwen.
Wat is de “anterieure benadering totale heupprothese”?
De anterieure benadering voor totale heupprothese is een chirurgische benadering van de heup die al meer dan 30 jaar wordt gebruikt voor totale heupprothese in Europa en meer recentelijk in de Verenigde Staten. Het grote voordeel van de ingreep is dat deze een werkelijk “minimaal invasieve” manier biedt om de heupprothese uit te voeren. Er wordt gebruik gemaakt van het spierinterval tussen de musculus tensor fasciae latae en de musculus sartorius. Bij de operatie wordt geen spier doorgesneden, waardoor een zeer stabiele heup ontstaat met minimale schade aan de weke delen van de heup. Er zijn geen voorzorgsmaatregelen voor buigen of positioneren na de operatie. Wij gebruiken een speciale tafel, de “fractuurtafel”, om de operatie uit te voeren. Hiermee kunnen we het been tijdens de operatie positioneren en zowel de kom als het dijbeen blootleggen.
Wat als ik een auto-ongeluk heb met een heupprothese? Kan het bot rond de prothese breken?
Ja, trauma van welke aard dan ook na een heupprothese kan leiden tot zeer ernstige breuken die nog moeilijker te behandelen zijn dan een breuk zonder heupprothese. De behandeling van deze letsels vereist vaak het gebruik van platen en staven of de volledige revisie van de heupprothese met plaatsing van een nieuwe, lange femurcomponent om de breuk te overbruggen.
Wat is een resurfacing totale heupprothese?
Resurfacing totale heupprothese is een type heupprothese waarbij de femurcomponent op de hals van het femur wordt geplaatst in plaats van een steel langs de schacht te laten lopen. De cup-component in de heupkom is meestal een volledig metalen component uit één stuk.
Heeft u kraakbeenvervangende procedures voor de heup?
Op dit moment is de ervaring met de behandeling van kraakbeendefecten in de heup beperkt tot een paar verspreide rapporten. Deze omvatten het gebruik van microfractuur, mozaïekplastiek, en osteochondrale allotransplantatie. De uitdaging bij de heup is de moeilijke toegang tot het gewricht, de specifieke geometrie van de bal en de kom, en de beperkte bloedtoevoer van de kop van het femur.
Download onze brochure over totale heupprothese met directe anterieure benadering voor meer informatie.
- Barton C, Kim PR. Complicaties van de directe anterieure benadering voor totale heupartroplastiek. Orthop Clin North Am. Jul 2009;40(3):371-375.
- Bender B, Nogler M, Hozack WJ. Direct anterior approach for total hip arthroplasty. Orthop Clin North Am. Jul 2009;40(3):321-328.
- Bhandari M, Matta JM, Dodgin D, et al. Outcomes following the single-incision anterior approach to total hip arthroplasty: a multicenter observational study. Orthop Clin North Am. Jul 2009;40(3):329-342.
- Nakata K, Nishikawa M, Yamamoto K, Hirota S, Yoshikawa H. A clinical comparative study of the direct anterior with mini-posterior approach: two consecutive series. J Arthroplasty. Aug 2009;24(5):698-704.
- Rachbauer F, Kain MS, Leunig M. The history of the anterior approach to the hip. Orthop Clin North Am. Jul 2009;40(3):311-320.
- Restrepo C, Parvizi J, Pour AE, Hozack WJ. Prospectieve gerandomiseerde studie van twee chirurgische benaderingen voor totale heupartroplastiek. J Arthroplasty. Aug 2010;25(5):671-679 e671.
- 7Auffarth A, Resch H, Lederer S, et al. Does the choice of approach for hip hemiarthroplasty in geriatric patients significantly influence early postoperative outcomes? A randomized-controlled trial comparing the modified Smith-Petersen and Hardinge approaches. J Trauma. May 2011;70(5):1257-1262.
- Baba T, Shitoto K, Kaneko K. Bipolaire hemiarthroplastie voor femurhalsfractuur met behulp van de directe anterieure benadering. World J Orthop. Apr 18 2013;4(2):85-89.
- Barrett WP, Turner SE, Leopold JP. Prospectieve gerandomiseerde studie van directe anterior vs postero-laterale benadering voor totale heupartroplastiek. J Arthroplasty. Oct 2013;28(9):1634-1638.
- Martin CT, Pugely AJ, Gao Y, Clark CR. A comparison of hospital length of stay and short-term morbidity between the anterior and the posterior approaches to total hip arthroplasty. J Arthroplasty. May 2013;28(5):849-854.
- Poehling-Monaghan KL, Kamath AF, Taunton MJ, Pagnano MW. Direct Anterior versus Miniposterior THA met dezelfde geavanceerde perioperatieve protocollen: Verrassende vroege klinische resultaten. Clin Orthop Relat Res. 1 aug 2014.
- Post ZD, Orozco F, Diaz-Ledezma C, Hozack WJ, Ong A. Direct Anterior Approach for Total Hip Arthroplasty: Indicaties, techniek en resultaten. J Am Acad Orthop Surg. Sep 2014;22(9):595-603.
- Rathod PA, Orishimo KF, Kremenic IJ, Deshmukh AJ, Rodriguez JA. Vergelijkbare verbetering in loopparameters na directe anterieure & posterieure benadering totale heupartroplastiek. J Arthroplasty. Jun 2014;29(6):1261-1264.
- Taunton MJ, Mason JB, Odum SM, Springer BD. Direct anterior total hip arthroplasty yields more rapid voluntary cessation of all walking AIDS: a prospective, randomized clinical trial. J Arthroplasty. Sep 2014;29(9 Suppl):169-172.
- Unger AC, Dirksen B, Renken FG, Wilde E, Willkomm M, Schulz AP. Behandeling van femurhalsfractuur met een minimaal invasieve chirurgische benadering voor hemiarthroplastiek – klinische en radiologische resultaten bij 180 geriatrische patiënten. Open Orthop J. 2014;8:225-231.
- Zawadsky MW, Paulus MC, Murray PJ, Johansen MA. Early outcome comparison between the direct anterior approach and the mini-incision posterior approach for primary total hip arthroplasty: 150 consecutive cases. J Arthroplasty. Jun 2014;29(6):1256-1260.