Dit ECG werd naar mij ge-sms’t zonder informatie:

Ik antwoordde: “Laat me de hele 12-kanaals zien.”
Hier is het:
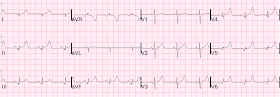
INFERIOR MYOCARDIAL INFARCTION, POSSIBLY ACUTE
ST ELEVATION, CONSIDER ANTERIOR INJURY
Dit was mijn antwoord, waarin ik vermoedde dat hij zich zorgen maakte over mogelijke hyperacute T-golven:
“Ik vermoed dat dit geen hyperacute T-golven zijn. Hoewel de T-golven hoger zijn dan de R-golven, hebben ze extreme opwaartse concaviteit. Hoewel MI gemakkelijk opwaartse concaviteit kan hebben, is het meestal niet zo uitgesproken. Als het een borstpijnpatiënt is, zou ik een formele echo en seriële ECG’s laten maken. En zoek naar een oude EKG.”
Ze vonden deze oude, gescand in de kaart van een stress test. Er waren geen andere:
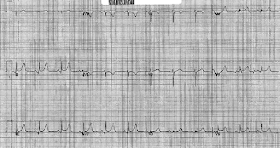
Let op de overeenkomsten met het ECG hierboven, waardoor wordt bevestigd dat het om een uitgangs ECG gaat.
Toen stuurde hij de klinische voorgeschiedenis, waarin sprake was van een niet goed werkende ICD, maar zonder pijn op de borst of SOB.
En het blijkt dat dit het uitgangs ECG was. Er was hier geen ACS.
Discussie
Op deze blog laat ik veel ECG’s zien die mij zijn toegestuurd en die subtiele bevindingen van OMI (acute coronaire occlusie) laten zien.
Ik moet meer van dergelijke gevallen laten zien.
Niet alle grote T-golven zijn hyperacuut!
Sommige zijn basislijn normaal, vooral in Vroege Repolarisatie
Sommige zijn hyperkaliëmie, maar ze zijn gepiekt en scherp.
Sommige zijn groot, maar ook met een R-golf met hoge spanning, S-golf, of QRS, of door een breed QRS (bijv, LBBB, paced ritme, LVH, vroege repol) en dus niet proportioneel groot
Wat maakt een hyperacute T-wave?
1. Belangrijkste: Grootte van de T-golf, of totale oppervlakte onder de curve, is groter bij ischemische hyperacute T-golven. Het is NIET de hoogte (spanning) op zich die van belang is: de T-golven van vroege repolarisatie kunnen zeer hoog zijn in V2-V4, maar de QRS spanning is ook hoog. Ik zeg altijd dat hyperacute T-golven “dik” zijn, niet alleen hoog.
2. T-golfgrootte, of dikheid, is groter wanneer er minder concaviteit is. Een recht wordend ST-segment (minder opwaartse concaviteit) vergroot de oppervlakte onder de curve (of grootte, vetheid) van de T-golf.*
3. Het gaat niet om absolute grootte, maar om grootte in verhouding tot de QRS.
4. Symmetrie is belangrijk. Hyperacute T-golven zijn meer symmetrisch. De T-golven van vroege repolarisatie hebben een langzamere opwaartse slag dan neerwaartse, en dus meer opwaartse concaviteit.
*Intrigerend is dat wij in onze studie waarin de LAD-Early repol formule werd afgeleid en gevalideerd, probeerden het verschil in opwaartse concaviteit tussen subtiele LAD occlusie en vroege repol te evalueren, maar geen verschil konden vinden. Desalniettemin evalueerden wij LAD-occlusie niet in de hyperacute fase, wanneer T-golven het meest hyperacuut zijn, en dus ben ik er nog steeds van overtuigd dat er een verschil is.
10 gevallen van inferieure hyperacute T-golven


- Zijn deze hyperacute T-golven in ECG-1, indicatief voor acute OMI (Occlusie-Gerelateerd Myocardinfarct)?
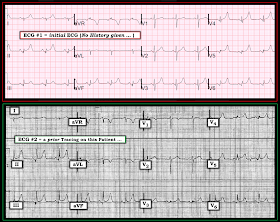
Figuur-1: BOVEN ( = ECG #1) – Initieel ECG in dit geval. BOTTOM ( = ECG #2) – Een eerdere tracing bij deze patiënt (zie tekst).
- De abnormale T-golven in ECG #1 zien er zeer gelijkaardig uit met bijna identiek ogende gepiekte T-golven in niet minder dan 8 afleidingen (d.w.z. afleidingen I, II, III, aVF; V3-thru-V6 – en mogelijk in V2). Acute OMI is veel waarschijnlijker gelokaliseerd, dan gegeneraliseerd naar zoveel afleidingsgebieden.
- Er zijn geen wederkerige veranderingen. Hoewel dit geen onveranderlijke bevinding is, vertonen de meeste acute OMI’s die hyperacute ST-T-golven vertonen die duidelijk abnormaal zijn, zoals te zien is in figuur 1, ten minste enige spiegelbeeldige reciproke verandering in ten minste één afleidingsgebied dat er tegenover ligt.
- Ondanks niet meer dan een minimale verandering in de frontale as – was het ST-segment in afleiding aVL eerder (in ECG #2) gegroefd en geassocieerd met een vrij diepe T-golfinversie. Dit wordt niet gezien in ECG #1.
- Zelfde ST coving met ondiepe T-golf inversie werd gezien in de vorige tracering in afleiding V1 – maar is niet langer aanwezig.
- T-golven lijken onevenredig meer prominent te zijn in de nieuwere tracering (dat wil zeggen, in ECG #1) – in veel grotere mate dan ik zou verwachten op basis van de veranderingen die ik zie in de borstafleiding QRS morfologie.
- Het zou om ischemie kunnen gaan.
- Omdat de reden voor het verkrijgen van ECG #1 een “ICD-storing” was – misschien was er een aanhoudende aritmie – en de veranderingen in de T-golven een “geheugeneffect” weerspiegelen?
- Aangezien het voorafgaande ECG ( = ECG #2) werd genomen “na een stresstest” – misschien lag de patiënt op dat moment niet op de rug, of was hij aan het sporten (of had hij net getraind) – ALLES wat het verschijnen van de ST-T golven kan veranderen zonder noodzakelijkerwijs te wijzen op een ischemische verandering.
- Wanneer zorgwekkend uitziende T-golven gegeneraliseerd zijn en er bijna identiek uitzien in de gehele tracing – is het minder waarschijnlijk dat deze bevinding een acute OMI vertegenwoordigt, vooral als wederkerige verandering ook afwezig is. Dat gezegd hebbende, ALS u nog steeds twijfelt of het ECG acuut is – dan kunnen seriële tracings; zoeken naar eerdere ECG’s van de patiënt (ter vergelijking); cardiale markers; bedside Echo tijdens pijn op de borst (op zoek naar wandbewegingsafwijking); en voortdurende klinische evaluatie nodig zijn totdat u meer zekerheid hebt!
- Een geschiedenis is essentieel voor een intelligente interpretatie. Als u weet dat de hoge, gepiekte T-golven in ECG 1 niet geassocieerd zijn met beginnende pijn op de borst, vermindert u onmiddellijk de waarschijnlijkheid dat deze T-golven een “hyperacute” verandering vertegenwoordigen.
- De beschikbaarheid van een voorafgaand ECG kan van onschatbare waarde zijn ter ondersteuning van onze indruk voor of tegen “hyperacute” veranderingen. Lead-per-lead beoordeling is nodig om te bepalen IF zinvolle verandering is opgetreden (of niet) sinds de eerdere tracing werd gedaan.