
Un bărbat hispanic în vârstă de 53 de ani se prezintă plângându-se de vedere încețoșată la distanță și de aproape, dureri de cap după muncă și vedere dublă în timpul cititului. El raportează că, atunci când apare vederea dublă, simte o durere de ochi în jurul tâmplelor și are senzația că un ochi se întoarce spre exterior (deși nu este sigur care ochi). Cum ați aborda acest caz?
Diplopia este cel mai frecvent un simptom al alinierii greșite a ochilor. Alternativ, poate apărea din cauza unei probleme la fel de simple ca o modificare a erorii de refracție. Dar, în cel mai rău caz, diplopia poate fi primul semn al unei tulburări musculare sau neurologice.
Deci, orice plângere de diplopie trebuie să fie un motiv de îngrijorare.
În acest al patrulea episod al seriei „Back to the Basics” (Înapoi la elementele de bază), discutăm despre importanța istoricului cazului, opțiunile de diagnostic primar și opțiunile de tratament nechirurgical atunci când un pacient se plânge de diplopie.
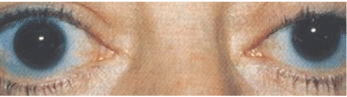
Exoftalmia este una dintre posibilele constatări la pacienții care prezintă boală tiroidiană, unul dintre cele câteva diagnostice posibile la pacienții care se prezintă cu diplopie.
Curtesy: Christopher Lievens, O.D.
Istoric
Un istoric amănunțit, deși este important pentru orice examinare oftalmologică completă, poate ajuta cu adevărat la stabilirea diagnosticului la pacienții cu diplopie. Anamneza trebuie să includă următoarele întrebări:
Diplopia este monoculară sau binoculară? Aceasta este prima întrebare pe care trebuie să o puneți.1 Cel mai simplu mod de a face acest lucru este să întrebați dacă diplopia dispare dacă pacientul închide un ochi. Diplopia binoculară dispare atunci când oricare dintre ochi este închis. Cu toate acestea, diplopia monoculară dispare doar cu un anumit ochi închis, nu cu niciunul.2
Diplopia monoculară este rară și se datorează cel mai adesea unei aberații optice care are ca rezultat imagini multiple în ochiul diplopic. Cauzele diplopiei monoculare includ: distorsiunea sau cicatrizarea corneei (de exemplu, keratoconus), subluxația cristalinului sau a unei lentile intraoculare, anomalii ale vitreului, deschideri multiple ale irisului (policoria) și afecțiuni ale retinei (de ex, cicatrizarea sau distorsiunea maculară).1 Așadar, nu este surprinzător faptul că diplopia monoculară se poate disipa dacă se folosește un orificiu stenoidal.3
Diplopia binoculară apare cel mai adesea atunci când ochii nu sunt aliniați și există puncte necorespunzătoare pe cele două retină stimulate. Capacitatea de fuziune a sistemelor binoculare este perturbată, iar o singură imagine nu poate fi menținută. Modificările funcției optice a ochiului, care creează anizikonia, pot provoca, de asemenea, diplopie binoculară, deși mult mai rar. Aniseikonia poate apărea secundar unei erori de refracție, unei operații de refracție sau unei operații de cataractă. Diferența dintre aceste două tipuri de diplopie: un obiect apare în două locații diferite vs. un obiect care apare diferit (ca mărime) în fiecare ochi.1,2,4
Diplopia este constantă sau intermitentă? Cauzele diplopiei intermitente includ boala tiroidiană, miastenia gravis, scleroza multiplă și defalcarea exo/eso. Cauzele diplopiei constante includ paralizia nervilor cranieni, cazurile de tiroidă sau miastenia gravis și cazurile post-chirurgicale. Cel mai frecvent caz chirurgical care poate duce la diplopie este operația de cataractă.
Diplopia este prezentă la distanță, de aproape sau la ambele? Multe diagnostice pot fi excluse dacă diplopia este prezentă doar la o anumită distanță. Acest lucru este important în cazuri precum excesul de divergență sau insuficiența de convergență/exotropia alternantă intermitentă de aproape.
Care este direcția diplopiei? Este orizontală, verticală sau torsională? Pacientul trebuie să explice ce vede după această întrebare.
Cauzele diplopiei orizontale includ boala tiroidiană a ochilor (boala Graves sau oftalmopatia), oftalmoplegia internucleară (INO), sindromul unu și jumătate și insuficiența de convergență. Diplopia verticală poate fi un semn al bolii tiroidiene a ochiului, al paraliziei nervilor cranieni, al deviației înclinate sau al sindromului Browns. Deviația skew și paralizia oblică superioară, precum și paralizia oblică inferioară pot cauza diplopie torsională.
Cât timp a trecut de la debutul diplopiei?
Diplopia a progresat sau a rămas stabilă? Anumite diagnostice sunt mai susceptibile de a fi progresive, cum ar fi scleroza multiplă, miastenia gravis și boala tiroidiană. Altele apar brusc și rămân stabile, cum ar fi paralizia nervilor cranieni.
Ați avut vreodată diplopie în trecut? Dacă da, există ceva care ajută la rezolvarea diplopiei, cum ar fi privitul într-o anumită direcție sau înclinarea capului?1 Această întrebare îl ajută pe medic să stabilească diagnosticul, deoarece unele diagnostice, cum ar fi miastenia gravis și boala tiroidiană, pot produce multiple episoade diplopice. Altele, cum ar fi paraliziile nervilor cranieni și INO, sunt, în general, evenimente care apar o singură dată.
În timp ce pacientul răspunde la fiecare întrebare, puneți întrebări de urmărire pentru a completa informațiile primite.
Țineți minte că diplopia este mai puțin frecventă la copii decât la adulți din mai multe motive. Cel mai frecvent este lipsa de înțelegere legată de vârstă. Dacă un copil este întrebat dacă vede dublu, este posibil ca el/ea să nu înțeleagă pe deplin întrebarea. De asemenea, sistemele vizuale ale copiilor sunt încă în curs de maturizare; prin urmare, ei pot suprima mai ușor imaginile multiple decât sistemele vizuale ale adulților.
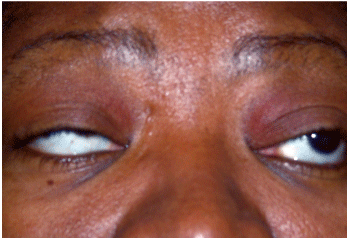
Ptoza și nealinierea oculară pot fi indicii ale miasteniei gravis (MG). Aproximativ 48% până la 53% dintre pacienții cu MG se manifestă inițial doar cu MG oculară.
Curtea: Paul C. Ajamian, O.D.
Testări suplimentare
În general, istoricul necesită timp, dar vă ajută să decideți ce teste să comandați și ce diagnostice să luați în considerare.1 Pe măsură ce adunați mai multe informații, adaptați testele suplimentare și referințele la posibilele diagnostice de lucru.1
În afară de examenul oftalmologic complet de bază, testele suplimentare ar trebui să includă versiuni și ducturi (ducturi forțate, dacă este posibil). Testul în trei trepte Parks (pentru diplopia verticală) și testul Hess Lancaster sau testul cu lentile roșii (pentru diplopia orizontală) pentru a ajuta la identificarea mușchiului paretic. Realizați, totuși, că aceste teste pot da rezultate neconcludente dacă sunt implicați mai mulți mușchi, ca în cazul paraliziei nervului cranian (CN III).
Nu toate cazurile de diplopie necesită un bilanț medical, dar trebuie să efectuați teste exhaustive dacă un pacient se prezintă cu diplopie și alegeți să nu îl trimiteți la medic.
Un alt aspect de luat în considerare în decizia de trimitere a unui pacient: comitanția. Adesea, mușchii implicați secundar unui proces patologic sau unei probleme subacționează mai mult într-o direcție decât în alta, cauzând noncomitanța. Deviația va fi mai mare într-unul dintre cele nouă câmpuri de privire față de celelalte priviri. O deviație de lungă durată este probabil să fie comitantă; magnitudinea deviației rămâne aproximativ aceeași în toate cele nouă priviri.
Dacă se justifică o trimitere, trimiterile medicale primare ar trebui să fie la medicină internă; endocrinologie; otorinolaringologie; neurologie; sau neuro-oftalmologie. Atunci când sunt necesare teste suplimentare, trebuie solicitată o analiză completă a sângelui. Testele suplimentare includ un test Enlon (fostul Tensilon) pentru a exclude miastenia gravis și testul T3 total/triiodotironină totală (T3), T4 total/tiroxină totală/tiroxină serică (T4) și hormonul de stimulare a tiroidei (TSH) cu CT sau RMN pentru a exclude, de asemenea, boala tiroidiană.
Dacă există paralizii multiple ale nervilor cranieni, se justifică un bilanț complet, având în vedere probabilitatea mai mare a proceselor care amenință viața.5
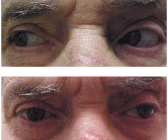
Acest pacient cu oftalmoplegie internucleară s-a prezentat cu debut brusc de diplopie. La privirea spre dreapta (sus), el poate abduce ochiul drept și adduce ochiul stâng. La încercarea de a privi spre stânga (jos), el prezintă o capacitate scăzută de a adduce ochiul drept dincolo de linia mediană.
Curtea: Andrew S. Gurwood, O.D.
Cauzele diplopiei
Există o serie de cauze nemecanice sau neurologice pentru diplopie. Acestea includ:
Erori de refracție necorectate sau subcorectate. Modificările în eroarea de refracție pot provoca diplopia cu comutație de fixare, care apare la pacienții cu antecedente de strabism. Modificarea erorii de refracție sau a prescripției determină fixarea cu ochiul nondominant, ceea ce duce la diplopie. Acest lucru poate apărea în cazul lentilelor de contact monovision, al implanturilor IOL sau în urma unei intervenții chirurgicale refractive. Alte cauze optice pot fi legate de centrarea optică sau de trecerea de la lentile bifocale cu vârf plat la lentile cu adaos progresiv.2,4
Boala tiroidiană a ochiului (boala Graves sau oftalmopatie). Această boală autoimună este cea mai frecventă cauză de diplopie orizontală sau verticală la adulți. Este, de asemenea, cea mai frecventă cauză de exoftalmie la adulți și se poate prezenta cu alte semne și simptome, cum ar fi retracția pleoapelor, decalajul pleoapelor în mersul în jos, chemoză, umflarea pleoapelor, senzația de corp străin, fotofobie și scăderea vederii. Retracția pleoapelor este cel mai frecvent semn; apare la 90% dintre pacienții cu boală tiroidiană.6 De asemenea, 60% au exoftalmie, iar 40% au miopatie extraoculară restrictivă.7
Boala Graves apare secundar hipertiroidismului, dar semnele și simptomele oculare (unilaterale sau bilaterale) nu sunt întotdeauna prezente în timpul acestei componente a bolii.
Boala Graves are o evoluție variabilă, dar progresivă. Semnele și simptomele pot apărea și după tratament sau chiar la pacienții care sunt eutiroidieni (fără semne de laborator de boală tiroidiană).
Musul drept inferior (limitarea ridicării) este în general primul mușchi implicat. Mușchii rectus medial și rectus superior, secvențial, sunt următorii în ordinea implicării. Acești pacienți prezintă în mod obișnuit o hipotropie și o esotropie; exotropia este rar întâlnită. Ducerile forțate, atunci când sunt efectuate, sunt pozitiveo constatare care diferențiază această afecțiune de multe altele. Mușchii extraoculari par măriți la CT sau RMN. TSH este sub nivelul normal, în timp ce T4 și T3 sunt de obicei crescute.3,8,7-14
Myasthenia gravis (MG). Această boală autoimună este cauzată de o tulburare a transmiterii joncțiunii neuromusculare care are ca rezultat o slăbiciune variabilă a mușchilor voluntari. Aproximativ 48% până la 53% dintre pacienții cu MG se manifestă inițial doar cu MG oculară, o variantă care implică mușchii extraoculari, ridicător și orbicular.15
MG se poate deghiza în multe afecțiuni, care afectează orice mușchi sau grup de mușchi. Se poate prezenta ca o hipertropie, esotropie sau exotropie, sau poate mima orice număr de afecțiuni neurologice. Semnele și simptomele suplimentare ale MG oculare includ ptoza și slăbiciunea oculomotorie. Nu există o implicare a pupilei în MG.
MG se caracterizează prin variabilitatea semnelor și simptomelor. Acestea tind să se înrăutățească spre sfârșitul zilei, când pacientul este obosit sau după o activitate obositoare. Testul Enlon trebuie efectuat pentru a ajuta la confirmarea diagnosticului.1,3,9,16,17
Boala nervilor cranieni (CN). Multe semne și simptome diferite însoțesc plângerea de diplopie atunci când nervii cranieni sunt implicați secundar oricărui tip de proces patologic.
CN III. Al treilea nerv cranian poate fi implicat parțial sau total și, prin urmare, se poate prezenta cu semne și simptome diferite. Implicarea completă a CN III înseamnă că ochiul este ptotic cu implicarea pupilei și că ochiul nu se poate ridica sau deprima (adică ochiul este în jos și în afară). Dacă pupila este cruțată și pacientul se plânge de dureri de cap și/sau dureri în jurul orbitei, cel mai probabil acesta are o boală microvasculară (cel mai frecvent diabet). Boala microvasculară rareori afectează mai mult de un nerv cranian.
Dacă paralizia CN III este parțială, ochiul va fi ptotic și nu se va ridica dacă este implicată diviziunea superioară sau există o pareză de depresiune și adducție cu o pupilă mare, nereactivă, dacă este implicată diviziunea inferioară.
Paralizia CN III poate fi congenitală, datorată unui traumatism la naștere sau unui sindrom neurologic. Atunci când se manifestă în copilărie, este cel mai frecvent secundară unei infecții postvirale, unui traumatism sau unei tumori (de exemplu, gliom pontin). Cea mai frecventă cauză pentru paralizia CN III la adulți este boala microvasculară, cum ar fi hipertensiunea sau diabetul, dar poate apărea, de asemenea, secundar unui anevrism, unui traumatism sau unei tumori.1,3,12
CN IV. În cazul paraliziei CN IV, diplopia verticală se manifestă cel mai frecvent la vârsta adultă, secundar decompensării unei paralizii congenitale. Paralizia CN IV poate fi, de asemenea, dobândită.
Este important să se facă diferența între cele două, deoarece o paralizie CN IV dobândită este mai mult motiv de îngrijorare și este posibil să fie legată de un proces patologic. Paralizia congenitală a CN IV se manifestă cu o înclinare constantă a capului spre partea opusă mușchiului afectat încă din copilărie. De asemenea, nu va exista nicio plângere de înclinare a imaginii, chiar dacă există mai mult ca sigur ciclotropie datorită faptului că inciclotorsiunea este o acțiune a oblicului superior. Pacientul va avea amplitudini fuzionale verticale mari și ducturi forțate negative.
Paralizia CN IV necongenitală apare cel mai frecvent secundar traumatismelor și bolilor microvasculare, dar la 30% dintre pacienți, este idiopatică.8,5,18
Când un pacient are diplopie verticală, trebuie administrat testul Parks în trei etape. Pentru început, efectuați testul de acoperire în privirea primară. Care ochi este ochiul hipertropic? Apoi, efectuați testul de acoperire în privirile din stânga și din dreapta (întoarcerea capului). În care privire este hipertropicul mai mare? În cele din urmă, cu înclinarea capului la dreapta și la stânga, în ce direcție este hiper mai mare?
În acest moment, se poate determina un anumit mușchi afectat, dacă există un singur mușchi care cauzează hipertropia. Dacă sunt implicați mai mulți mușchi, atunci testul în trei etape Parks nu va ajuta la individualizarea mușchiului afectat.
CN VI. Paralizia CN VI se prezintă ca o esodeviație necomplicată care este mai gravă în câmpul de privire al rectului lateral slab. Constatările sunt negative la testarea ducturilor forțate.
Paralizia CN VI poate fi dobândită la orice vârstă. Dacă este dobândită în copilărie, cea mai frecventă cauză este o tumoră (în special gliomul pontin). Infecția postvirală este a doua cauză cea mai frecventă.
Tânărul adult are o probabilitate diferită în raport cu copiii. Gliomul pontin nu este la fel de frecvent în această grupă de vârstă, iar paralizia CN VI este secundară unor cauze diverse în această grupă de vârstă. Adulții care prezintă paralizie CN VI au mai multe șanse să o dobândească secundar unui traumatism, unei boli microvasculare sau sclerozei multiple.3,5
Case Report: Vedere dublă în timp ce citește
Un bărbat hispanic în vârstă de 53 de ani se prezintă plângându-se de vedere încețoșată la distanță și de aproape, dureri de cap după muncă și vedere dublă în timp ce citește. El raportează că, atunci când apare vederea dublă, simte o durere de ochi în jurul tâmplelor și are senzația că un ochi se întoarce spre exterior (deși nu este sigur care ochi). Anamneza sa medicală este nesemnificativă.
La examinare, toate pretestările au fost normale până când a fost efectuat testul de acoperire. La distanță, cu cea mai bună corecție, pacientul avea o exoforie de 16,00 dioptrii prismatice (PD) de aproape, iar cu o adăugare, avea o exotropie intermitentă alternantă de 25,00PD. Punctul de convergență de aproape (NPC) a fost de 13 cm, iar recuperarea a fost de 25 cm după trei încercări. De asemenea, vergențele base-out (BO) au fost reduse la pauză și la recuperare.
Acuditatea vizuală a fost de 20/20- O.U. la distanță și de aproape cu o prescripție de +0,75 -1,00 x 090 O.D. și +0,50 -0,75 x 085 O.S. și un adaos de +1,75. Toate constatările segmentului anterior au fost în limite normale, iar constatările segmentului posterior conduc la un diagnostic primar de suspect de glaucom.
Am diagnosticat, de asemenea, insuficiență de convergență secundară exoforiei/exotropiei mai mari la aproape și vergențe NPC și BO reduse.
Am prescris prismă pentru a atenua o parte din tensiune la aproape și a elimina diplopia. Rețeta, dată numai pentru aproape, a inclus prisme de magnitudine 3BI O.D. și 2BI O.S.
Am instruit pacientul să revină o lună mai târziu pentru a urmări plângerea de diplopie, semnele și simptomele și pentru a face unele teste suplimentare de glaucom, dar el nu a revenit la clinică și a fost ulterior pierdut la urmărire.
Oftalmoplegie internucleară (INO), sindromul unu și jumătate și insuficiență de convergență. Acestea sunt trei cauze frecvent observate de diplopie orizontală.
INO implică slăbiciune de adducție de partea unei leziuni la nivelul fasciculului longitudinal medial (MLF) și nistagmus monocular al ochiului opus care abduce. Poate fi monoculară sau binoculară (leziuni ale MLF-WEBINO, sau INO bilateral cu ochi de perete). Atunci când este binocular, pacientul pare cu ochi de perete, deoarece fiecare ochi este așezat lateral. Convergența este de obicei păstrată, iar diplopia apare secundar lipsei unei game complete de mișcări oculare.
Sindromul unu și jumătate este o leziune a MLF și a nucleului abducens sau a formațiunii reticulare pontine paramediane (PPRF), astfel încât ochiul afectat nu poate abduce sau adduce. Este un INO plus, de unde și numele de sindromul unu și jumătate.3,19-24 Atât INO, cât și sindromul unu și jumătate sunt cel mai frecvent dobândite secundar sclerozei multiple, unei tumori sau unei boli vasculare.5
Insuficiența de convergență, prin definiție, se caracterizează în primul rând printr-o exoforie (sau exotropie) mai mare la aproape decât la distanță. Decompensarea este posibilă în cazul unei nepotriviri oculare stabile anterior, pe măsură ce pacientul îmbătrânește. Acest lucru se întâmplă în cazul paraliziei congenitale a CN IV și poate apărea și în cazul insuficienței de convergență, în ambele cazuri, prezentându-se ca diplopie.
Devierea înclinată și sindromul Browns. Acestea sunt cauze adesea observate pentru diplopia verticală. Deviația Skew poate fi comitantă sau necomitantă, dar este o dezaliniere verticală dobândită din cauza disfuncției supranucleare secundare proceselor patologice ale trunchiului cerebral sau cerebelului. Prin urmare, oricare dintre ochi este hiper, dar mușchiul specific nu poate fi determinat prin testul în trei etape Parks. Pacientul prezintă, de asemenea, multiple semne și simptome asociate la nivelul trunchiului cerebral și al cerebelului, cum ar fi ataxie, nistagmus, confuzie și tulburări de memorie.
Sindromul Browns este o deficiență de ridicare a unui ochi pe măsură ce acesta se adduce. Este o restricție mecanică a tecii tendinoase a oblicului superior; prin urmare, testarea ducturilor forțate va fi pozitivă. Sindromul Browns poate fi confundat cu o pareză oblică inferioară, dar pareza oblică inferioară are ducturi forțate negative. Pacientul cu sindrom Browns este hipotropic în privirea primară, iar această afecțiune este adesea congenitală.1,5,8,8,9,25-34
Chirurgia cataractei. Pacienții se pot plânge de diplopie în urma operației de cataractă din patru motive principale: trauma chirurgicală a mușchilor extraoculari sau a țesuturilor moi din jurul mușchilor (cel mai frecvent), centrarea slabă a cristalinului intraocular, o afecțiune preexistentă (de ex, boala tiroidiană a ochiului) cu dezaliniere mascată din cauza cataractei, sau afecțiuni datorate ocluziei prelungite a cataractei (de exemplu, privarea senzorială).4,35
În niciun caz nu este aceasta o listă exhaustivă a cauzelor pentru diplopia orizontală sau verticală. Luați în considerare faptul că orice problemă sau boală a trunchiului cerebral sau a mezencefalului poate provoca diplopie.
Opțiuni de tratament optic
Multe opțiuni de tratament pot ajuta la rezolvarea diplopiei, fie că este verticală sau orizontală. O rețetă actualizată ar trebui să fie întotdeauna primul tratament.
Alte opțiuni includ lentile de contact moi sau permeabile la gaze, care, comandate special, pot avea cantități mici de prismă verticală în lentile.36 Monovisionul este o altă opțiune.37 Nu există lentile de contact care să conțină prismă orizontală din cauza problemelor de fezabilitate.
Prisma este adesea utilizată și poate fi șlefuită sau lipită pe lentilă (prismă Fresnel) într-o pereche de ochelari. Prisma Fresnel este disponibilă în mărimi foarte mici, de la 1,00 dioptrii de prismă (PD) până la mărimi mari de 40,00PD.
Când nu există alte opțiuni de tratament optic, utilizați ocluzia. Aceasta se realizează prin degradarea imaginii unui ochi, eliminând astfel diplopia monoculară sau binoculară. Opțiunile pentru a face acest lucru includ lac transparent pe lentilă, bandă translucidă, o lentilă high plus, filtru Bangerter, lentilă mată sau patch-uri.1,2,38
Diplopia poate apărea secundar la ceva la fel de simplu ca o eroare de refracție necorectată sau la fel de complicat ca o boală a trunchiului cerebral în combinație cu multiple semne și simptome sistemice. În calitate de practicieni, trebuie să ținem cont de faptul că diplopia este adesea un semn de rău augur și poate fi înfricoșătoare pentru pacient.
Este foarte important să realizăm o bună anamneză împreună cu multiple teste adjuvante pentru a determina dacă diplopia este secundară unei probleme sistemice, care trebuie să fie trimisă la un specialist, sau poate fi gestionată de către practicianul optometrist.
Dr. Girgis este profesor asistent la Nova Southeastern University College of Optometry din Fort Lauderdale, Fla.
1. Wessels IF. Diplopia. Disponibil la: www.emedicine.com/ oph/topic191.htm (accesat la 9 aprilie 2008).
2. Kushner BJ. Diplopia dobândită recent la adulții cu strabism de lungă durată. Arch Ophthalmol 2001 Dec; 119(12):1795-801.
3. Brazis PW, Lee AG. Diplopia orizontală binoculară dobândită. Mayo Clin Proc 1999 Sep;74(9):907-16.
4. Kushner BJ. Diplopia de comutare a fixării. Arch Ophthalmol 1995 Jul; 113(7):896-9.
5. Friedman N, Pineda R, Kaiser P. The Massachusetts Eye and Ear Infirmary Illustrated Manual of Ophthalmology. Philadelphia: W.B. Saunders Company, 1998 26,30-8.
6. Durairaj VD. Perspective clinice ale bolii oculare tiroidiene. Am J Med 2006 Dec;119(12):1027-8.
7. Bartley GB. Caracteristicile epidemiologice și evoluția clinică a oftalmopatiei asociate cu boala tiroidiană autoimună în Olmsted County, Minnesota. Trans Am Ophthalmol Soc 1994;92:477-588.
8. Brazis PW, Lee AG. Diplopia verticală binoculară. Mayo Clin Proc 1998 Jan;73(1):55-66.
9. Rhee DJ, Pyfer MF. Manualul de ochi Wills: Office and Emergency Room Diagnosis and Treatment of Eye Disease. Ed. a 3-a. Philadelphia: Lippincott Williams & Wilkins, 1999:170-3,299-302.
10. Bartley GB, Gorman CA. Criterii de diagnostic pentru oftalmopatia Graves. Am J Ophthalmol 1995 Jun;119(6):792-5.
11. Bartley GB, Fatourechi V, Kadrmas EF, et al. Incidența oftalmopatiei Graves în Olmsted County, Minnesota. Am J Ophthalmol. 1995 Oct;120(4):511-7.
12. Bartley GB, Fatourechi V, Kadrmas EF, et al. Caracteristicile clinice ale oftalmopatiei Graves într-o cohortă de incidență. Am J Ophthalmol 1996 Mar;121(3):284-90.
13. Bartley GB, Fatourechi V, Kadrmas EF, et al. Cronologia oftalmopatiei Graves într-o cohortă de incidență. Am J Ophthalmol 1996 Apr;121(4):426-34.
14. Vargas ME, Warren FA, Kupersmith MJ. Exotropia ca semn de miastenia gravis în oftalmopatia distiroidiană. Br J Ophthalmol 1993 Dec;77(12):822-3.
15. Brazis PW, Lee AG. Diplopia orizontală binoculară dobândită. Mayo Clin Proc 1999 Sep;74(9):907-16.
16. Bever CT Jr, Aquino AV, Penn AS, et al. Prognosticul miasteniei oculare. Ann Neurol 1983 Nov;14(5):516-9.
17. Weinberg DA, Lesser RL, Vollmer TL. Miastenia oculară: o tulburare proteică. Surv Ophthalmol 1994 Nov-Dec;39(3):169-210.
18. Kanski JJ. Clinical Ophthalmology, ed. a 4-a. Boston: Butterworth-Heinemann, 1999:624.
19. Sharpe JA, Rosenberg MA, Hoyt WF, Daroff RB. Exotropia pontină paralitică: un semn de paralizie acută unilaterală a privirii pontine și oftalmoplegie internucleară. Neurology 1974 Nov;24(11):1076-1081.
20. Wall M, Wray SH. Sindromul unu și jumătateo tulburare unilaterală a tegmentului pontin: un studiu de 20 de cazuri și o revizuire a literaturii. Neurologie. 1983 Aug;33(8):971-80.
21. Strominger MB, Mincy EJ, Strominger AI, Strominger NL. Oftalmoplegie internucleară bilaterală cu absența mișcărilor oculare convergente. Corelație clinico-patologică. J Clin Neuroophthalmol 1986 Mar;6(1):57-65.
22. Johnston JL, Sharpe JA. Sindromul WEMINO – oftalmoplegie internucleară monoculară cu ochi de perete: o caracterizare oculografică și neuropatologică . Neurologie. 1994;44(suppl 2):A311. Rezumat 734P.
23. Flitcroft DI, Saidlar CA, Stack JP, Eustace P. O bază neuroanatomică și neurofiziologică propusă pentru WEBINO . Neurooftalmologie. 1996;16:280. Rezumat 46.
24. Komiyama A, Takamatsu K, Johkura K, et al. Oftalmoplegie internucleară și exotropie contralaterală: exotropie pontină neparalitică și sindrom WEBINO. Neuroophthalmology 1998;19:33-44.
25. Spector RH. Diplopia verticală. Surv Ophthalmol 1993 Jul-Aug;38(1):31-62.
26. Allerand CD. Devierea paroxistică înclinată în asociere cu un gliom de trunchi cerebral: raportul unui caz neobișnuit. Neurologie 1962 Aug;12:520-3.
27. Hedges TR 3rd, Hoyt WF. Reacția de înclinare oculară datorată unei leziuni a trunchiului cerebral superior: deviație paroxistică înclinată, torsiune și oscilație a ochilor cu înclinarea capului. Ann Neurol 1982 May;11(5):537-40.
28. Straube A, Buttner U, Brandt T. Atacuri recurente cu deviație înclinată, nistagmus torsional și contracție a mușchiului frontal stâng. Neurologie 1994 Jan;44(1):177-8.
29. Keane JR. Deviația oculară înclinată. Analiza a 100 de cazuri. Arch Neurol 1975 Mar;32(3):185-90.
30. Keane JR. Deviația oblică alternantă: 47 de pacienți. Neurologie 1985 mai;35(5):725-8.
31. Brandt T, Dieterich M. Coordonarea patologică ochi-cap la rostogolire: reacție tonică de înclinare oculară în leziuni mezencefalice și medulare. Brain 1987 Jun;110 (Pt 3):649-66.
32. Moster ML, Schatz NJ, Schatz NJ, Savino PJ, et al. Înclinație alternantă pe privirea laterală (hipertropie abductivă bilaterală). Ann Neurol 1988 Feb;23(2):190-2.
33. Halmagyi GM, Brandt T, Dieterich M, et al. Reacție tonică de înclinare oculară contraversivă datorată unei leziuni mezo-diencefalice unilaterale. Neurology 1990 Oct;40(10):1503-9.
34. Brandt T, Dieterich M. Skew deviation with ocular torsion: a vestibular brainstem sign of topographic diagnostic value. Ann Neurol 1993 May;33(5):528-34.
35. Hunter DG, Lam GC, Lam GC, Guyton DL. Leziuni ale mușchiului oblic inferior în urma anesteziei locale pentru chirurgia cataractei. Ophthalmology 1995 Mar;102(3):501-9.
36. Lindsay RG, Crock GW. O lentilă de contact rigidă bitorică cu prismă de bază în jos pentru a elimina diplopia verticală binoculară. Clin Exp Optom 2005 Jan;88(1):55-7.
37. London R. Corecția monovision pentru diplopie. J Am Optom Assoc 1987 Jul;58(7):568-70.
38. Kirschen D, Flom MC. Ocluzia monoculară a câmpului central pentru diplopia intratabilă. Am J Optom Physiol Opt 1977 May; 54(5):325-31.
.