În imagistica pentru efuziunea pericardică (vezi imaginile de mai jos), ecocardiografia și modalitățile tomografice (RMN, CT, EBT) sunt destul de sensibile și pot identifica prezența lichidului pericardic chiar și la o cantitate normală de 15-35 ml. Lichidul pericardic este considerat normal, în absența bolii pericardice, dacă apare ca un spațiu omogen sau fără ecou între pericardul visceral și pericardul parietal, observat doar în timpul sistolei, când inima se contractă spre interior, cu o separare mai mică de 1 mm a straturilor pericardice în timpul diastolei. Grăsimea dintre straturile visceral și parietal poate produce un ecou fals pozitiv, dar este distinctă prin RMN și CT.
Efuzul pericardic poate apărea în urma unui număr de afecțiuni diferite, legate în principal de inflamație și de chirurgia cardiacă.
Ecocardiografia rămâne modalitatea imagistică de elecție datorită disponibilității sale și pentru că poate fi utilizată la patul bolnavului. Vizualizările standard, împreună cu analiza bidimensională, în mod M și Doppler sunt importante în analiza de rutină a efuziunii pericardice.
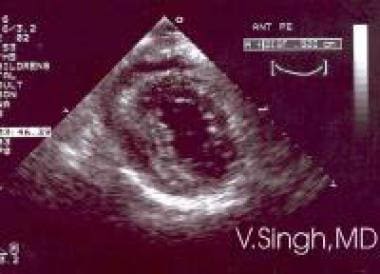 Revărsare, pericardică. Revărsat pericardic așa cum se vede la ecocardiografia bidimensională (2D).
Revărsare, pericardică. Revărsat pericardic așa cum se vede la ecocardiografia bidimensională (2D).  Revărsat pericardic. Efuziune pericardică așa cum se vede la ecocardiografia în mod M.
Revărsat pericardic. Efuziune pericardică așa cum se vede la ecocardiografia în mod M.  Efuziune, pericardică. ECG care prezintă complexe QRS de voltaj scăzut, tahicardie, supraînălțare PR și modificări ST la un pacient cu efuziune pericardică.
Efuziune, pericardică. ECG care prezintă complexe QRS de voltaj scăzut, tahicardie, supraînălțare PR și modificări ST la un pacient cu efuziune pericardică.  Revărsare pericardică localizată, amplificată cu contrast. CT toracic cu substanță de contrast demonstrează un efuziune pericardică. Revărsatul este localizat pe partea dreaptă. Un avantaj al CT față de ecocardiografie este demonstrarea localizării. (Prin amabilitatea lui Eugene Lin, MD Seattle, WA)
Revărsare pericardică localizată, amplificată cu contrast. CT toracic cu substanță de contrast demonstrează un efuziune pericardică. Revărsatul este localizat pe partea dreaptă. Un avantaj al CT față de ecocardiografie este demonstrarea localizării. (Prin amabilitatea lui Eugene Lin, MD Seattle, WA) Efuzii asimptomatice sunt de obicei detectate pentru prima dată prin radiografia efectuată din alte motive. Un minim de aproximativ 250 ml de lichid colectat este necesar pentru detectarea prin radiografia care mărește silueta cardiacă. Lichidul pericardic crescut poate fi hidropericard (transudat), efuziune pericardică adevărată (exsudate), piopericard (dacă este purulentă), hemopericard (în prezența sângelui) sau amestecuri ale celor de mai sus.
Pericardul normal este frecvent identificat pe o radiografie toracică simplă laterală ca opacitate subțire, liniară, între grăsimea mediastinală subxifoidă anterioară și grăsimea subepicardică. În vederea posteroanterioară (PA), pericardul poate fi observat de-a lungul marginii stângi a inimii.
Efuzia pericardică se caracterizează prin acumularea de lichid în exces în spațiul pericardic care înconjoară inima. Cel mai frecvent, lichidul este exsudativ și rezultă în urma unei leziuni sau inflamații pericardice. Vărsăturile seroase sunt observate în principal la pacienții cu cancere tuberculoase, dar pot fi întâlnite și în bolile uremice și virale sau după iradierea mediastinală.
Hemopericardul este cel mai frecvent întâlnit în cazul traumatismelor, rupturii miocardice în urma infarctului miocardic, rupturii coronariene miocardice sau epicardice, manipulării cu cateterul, disecției aortice cu ruptură în spațiul pericardic sau hemoragiei spontane în prezența unui tratament anticoagulant. Chilopericardul este o afecțiune rară care rezultă din scurgerea sau lezarea canalului toracic.
Prezența efuziunii pericardice indică, în general, o boală pericardică subiacentă; cu toate acestea, semnificația clinică a efuziunii pericardice este asociată în principal cu impactul său hemodinamic. Acesta din urmă depinde de rata de colectare a lichidului în spațiul pericardic, de rata de creștere a presiunii intrapericardice și de dezvoltarea rezultată a tamponadei pericardice. Un revărsat care se acumulează rapid, cum ar fi cel asociat cu hemopericardul datorat unui traumatism, poate duce la tamponadă cu colectarea a doar 100-200 ml de lichid, în timp ce o acumulare mai treptată de lichid poate permite o întindere compensatorie a pericardului și poate să nu prezinte tamponadă, în ciuda colectării de lichid chiar și peste 1500 ml.
Pericardiocenteza este necesară la pacienții cu compromis hemodinamic, tamponadă, hemopericard, sau piopericard. Cu toate acestea, în absența acestor factori, drenajul este rareori indicat. Uneori, efuziile mari pot fi drenate pentru a ameliora simptomele datorate comprimării plămânului înconjurător și a altor structuri. Drenajul pericardic poate fi ocazional necesar pentru a pune un diagnostic pe baza examinării lichidului pericardic sau a probelor de biopsie pericardică.
Ecocardiografie
Ecocardiografia este cea mai utilizată tehnică imagistică pentru detectarea efuziei și/sau îngroșării pericardice. Un avantaj major al ecocardiografiei este portabilitatea sa la patul pacientului pentru examinarea pacienților în stare critică. Tehnica este neinvazivă și este destul de sensibilă în vizualizarea structurilor umplute cu lichid.
Analiza ecocardiografică folosind evaluarea bidimensională, în mod M și Doppler poate evalua următoarele :
-
Cantitatea și calitatea lichidului pericardic
-
Colapsarea camerelor cardiace
-
Variația respiratorie a ventriculului diametrelor ventriculare
-
Colapsabilitatea venei cave inferioare
-
Modele de curgere în valvele atrioventriculare
Când volumul lichidului pericardic este mic, acesta poate apărea ca un spațiu anterior hipoecogen sau lipsit de ecou în spatele ventriculului stâng (LV), care ar putea reprezenta, de asemenea, un tampon de grăsime sau un spațiu posterior sau circumferențial hipoecogen sau lipsit de ecou (acesta din urmă este cel mai probabil un efuziune).
Când efuziunea pericardică este mare, zona hipoecogenă pericardică se poate extinde pentru a înconjura apexul ventriculului drept (VD). Rareori, ecocardiografia poate fi incapabilă să identifice lichidul pericardic, în special în prezența unei constricții, a unei tumori sau a unei hemoragii.
Ecocardiografia este, de asemenea, utilă în evaluarea impactului hemodinamic al efuziei: inversiunea atrială dreaptă, inversiunea ventriculului drept, mișcarea septală și variația respiratorie a fluxului transvalvular Doppler (>50% dreapta, >25% stânga) indică compromiterea.
Dacă rezultatele ecocardiografice nu sunt concludente, CT sau IRM pot fi utile în detectarea îngroșării pericardice, a efuziei difuze sau localizate, a calcificării, a bolii mediastinale și pulmonare adiacente și a neoplasmului.
Electrocardiografie
Electrocardiografia (ECG) are o valoare diagnostică mică sau deloc. Uneori, efuziile pericardice mari pot prezenta o alternanță electrică a tensiunii QRRS sau „pulsus alternans”, reflectând oscilația liberă a inimii în interiorul lichidului pericardic cu deplasarea axei electrice. Reducerea tensiunii ECG este nespecifică. Cu toate acestea, efuziunile masive, cum ar fi cele observate în mixedemul sever, produc un adevărat voltaj „scăzut” care poate fi paralel cu cel observat în cazul unei anomalii miocardice sau hemodinamice severe. ECG poate prezenta depresiuni PR difuze (adesea privite ca supraînălțări ST-T), indicând o inflamație pericardică sau miocardică, inversiuni difuze ale undelor T și un voltaj scăzut și sugerând o efuziune; aceste din urmă constatări nu sunt fiabile.
IRM și CT
Întinderea pericardului normal și anormal este cel mai bine apreciată cu CT și IRM la majoritatea pacienților, datorită rezoluției mai bune. Atât cu CT, cât și cu IRM, porțiunile anterioare, laterale și posterioare ale pericardului sunt clar separate de grăsimea mediastinală. În plus, pot fi identificate, de asemenea, zone discontinue de îngroșare pericardică și efuziuni localizate. În timp ce recesele pericardice sunt clar definite prin RMN și CT, acestea pot, ocazional, să mimeze disecția aortică sau limfadenopatia mediastinală.
Dungile IRM pot identifica aderența pericardică la miocardul subiacent, iar vederile dinamice ale umplerii LV pot identifica constricția sau boala restrictivă. Hărțile de deformare RMN pot ajuta la confirmarea bolii restrictive. Sensibilitatea chimică IRM, prin excitație spatiospectrală și/sau prin încrucișare de inversie, poate distinge grăsimea de alte materiale din spațiul pericardic.
Pe măsură ce lichidul pericardic se acumulează, silueta cardiacă începe să se lărgească și apare ca un flacon, de formă triunghiulară sau globulară. Crestăturile și proeminențele obișnuite observate în mod normal de-a lungul marginilor inimii stângi și drepte încep să se diminueze, astfel încât forma siluetei cardiace devine globulară și lipsită de caracteristici.
.