- Einleitung
- Anatomie des Innenohrs
- Pathophysiologie
- Ursachen
- Risikofaktoren
- Anamnese und Untersuchung
- Anamnese
- Klinische Untersuchung
- Untersuchungen
- Differentialdiagnosen
- Behandlung
- Konservative Behandlung
- Medizinische Behandlung
- Repositionierungstechniken
- Medikamente
- Chirurgische Behandlung
- Sonstiges
- Stichpunkte
- Rezensenten
- Frau Shadaba Ahmed und Dr. Elizabeth Cotzias
- Redakteur
- Hannah Thomas
Einleitung
Benigner paroxysmaler Lagerungsschwindel (BPPV) ist eine Innenohrstörung, die durch wiederkehrende kurze Anfälle von Lagerungsschwindel gekennzeichnet ist.1 BPPV ist die häufigste Ursache von Schwindel.2
Die Verwendung des Wortes „gutartig“ spiegelt die gute Prognose des BPPV wider, da die Ursache wahrscheinlich eher peripher als zentral liegt.5 Studien haben jedoch gezeigt, dass nicht diagnostizierte und unbehandelte Fälle von BPPV die Patienten klinisch mit einem Sturzrisiko und psychologisch mit Problemen der Lebensqualität beeinträchtigen können.6 Der Begriff „paroxysmal“ bezieht sich auf das plötzliche und schnelle Auftreten von Schwindel bei bestimmten Kopfbewegungen.3
Schwindel ist eine illusorische Empfindung von Bewegung bei sich selbst oder in der Umgebung in Abwesenheit von echter Bewegung.3 Unter Lagerungsschwindel versteht man die Auslösung eines Drehschwindels durch Veränderungen der Kopfposition im Verhältnis zur Schwerkraft (z.B. sich im Bett umdrehen, sich bücken und nach oben schauen).4
Anatomie des Innenohrs
Das Innenohr besteht aus zwei Teilen – dem knöchernen Labyrinth und dem membranösen Labyrinth (Abbildung 1). Das knöcherne Labyrinth besteht aus Hohlräumen im petrosalen Teil des Schläfenbeins. Es beherbergt die Cochlea, das Vestibulum und die Bogengänge. Das membranöse Labyrinth befindet sich innerhalb des knöchernen Labyrinths. Es besteht aus dem Ductus cochlearis, den Bogengängen, dem Utrikulus und dem Sacculus. Die Cochlea gilt als das Spiralorgan für das Hören. Die Bogengänge, das Sacculus und das Utrikulum bilden den Gleichgewichtsapparat.
Die Bogengänge innerhalb der Bogengänge bestehen aus drei einzelnen Teilen, die sich am Utrikulum (vor dem Sacculus im Vestibulum gelegen) vereinigen (Abbildung 1). Die drei Teile werden nach ihrer anatomischen Lage benannt: anteriorer, lateraler und posteriorer Ductus semicircularis. Die Ebenen dieser halbzirkulären Kanäle bilden zueinander stumpfe Winkel. Diese Gänge sind mit einer Flüssigkeit gefüllt, die Endolymphe genannt wird. Sie haben auch vergrößerte Enden, wenn sie den Utrikel erreichen, die Ampullen genannt werden. Die Ampulle enthält sensorische Rezeptoren, die Veränderungen des Endolymphflusses bei Kopfbewegungen erkennen. Dadurch werden Signale zur Gleichgewichtskontrolle an das Gehirn gesendet.8,9
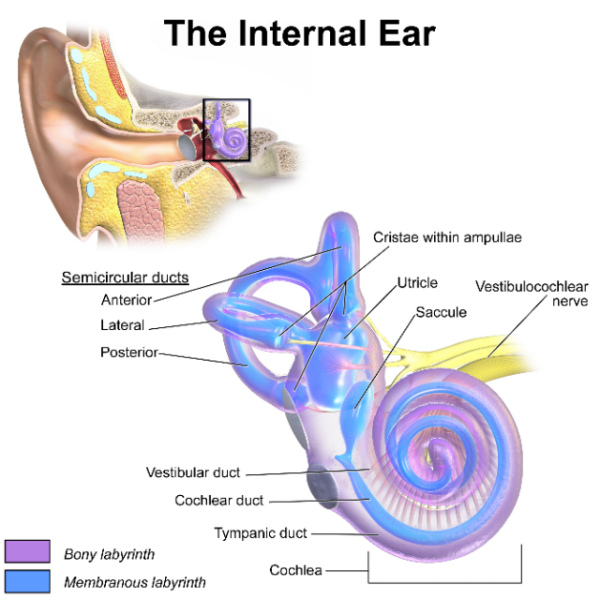
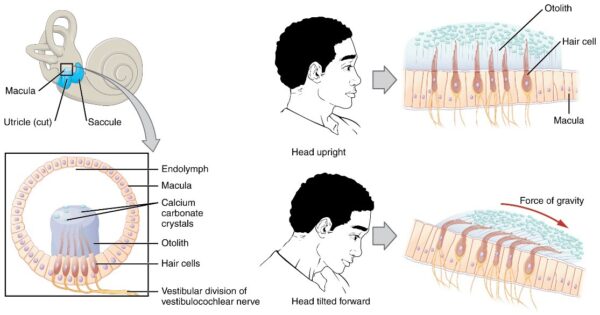
Ein weiterer wichtiger Bestandteil des vestibulären Systems sind die Otokonien. Dabei handelt es sich um Biokristalle, die sich im Utrikel und im Sacculus befinden (Abbildung 2). Sie befinden sich oberhalb der Haarzellen (Kinozilien und Stereozilien) in der Makula (sensorisches Epithel), die sich im Utrikel und im Sacculus befindet. Die Otokonien werden bei Kopfbewegungen verschoben, was zu einer Depolarisation der Sinneshaarzellen führt. Dadurch werden elektrische Signale erzeugt, die über den Vestibularisnerv an das ZNS weitergeleitet werden. Dies wiederum regt das ZNS an, mit entsprechenden Reaktionen zu reagieren und sorgt für die Aufrechterhaltung des Gleichgewichts.10
Pathophysiologie
Es gibt verschiedene Theorien, warum BPPV bei Patienten auftritt, und dies hängt von der besonderen Lage der Probleme innerhalb der Bogengänge ab. Der hintere Kanal ist bei BPPV am häufigsten betroffen. Es können jedoch auch die seitlichen, vorderen oder mehrere Kanäle betroffen sein. Eine der am besten verstandenen und akzeptierten Theorien für den hinteren Bogengang ist die Canalolithiasis. Sie beschreibt die Verlagerung von frei schwimmenden Otokonien aus der Makula, die sich dann im hinteren Kanal festsetzen. Die abgelösten Otokonientrümmer können zusammen mit der Endolymphe die Haarzellen auch dann noch stimulieren, wenn die Kopfbewegungen zum Stillstand gekommen sind. Dies führt zu einem abnormen Schwindelgefühl und Nystagmus, wenn der Kopf in der Ebene des betroffenen Bogenganges bewegt wird.1,2,3,12
Ursachen
Die meisten Fälle von BPPV sind idiopathisch.
Andere bekannte Ursachen für BPPV sind:
- Kopfverletzungen
- Vestibuläre Neuronitis (nach einer Viruserkrankung)
- Labyrinthitis (durch altersbedingte Degeneration des Labyrinths)
- Komplikationen einer Mastoid-/Steg-Operation
Risikofaktoren
Risikofaktoren für die Entwicklung von BPPV sind:
- Älteres Alter (Auftreten häufig zwischen 40 und 60 Jahren).
- Weibliches Geschlecht (bei Frauen ist die Wahrscheinlichkeit, an BPPV zu erkranken, doppelt so hoch wie bei Männern)
- Meniere-Krankheit (wird in 30 % der Fälle zusammen mit BPPV diagnostiziert)
- Patienten mit Migräne und/oder Angststörungen2
Anamnese und Untersuchung
Anamnese
Zu den häufigsten Symptomen gehören:
- Kurzzeitige Schwindelanfälle, die in der Regel 30 Sekunden bis 1 Minute dauern
- Symptome, die durch Kopfbewegungen ausgelöst werden, z. B. durch Umdrehen im Bett, Blick nach oben (z.z. B. beim Ablegen eines Gegenstandes auf einem Regal), Vorwärtsbeugen (z. B. beim Binden von Schnürsenkeln, beim Hinsetzen)
Seltener auftretende Symptome sind:
- Übelkeit
- Schwindelgefühl, Gleichgewichtsstörungen (infolgedessen können sich die Patienten mit einem Sturz vorstellen – daher ist es von entscheidender Bedeutung, eine vestibuläre Dysfunktion als Differenzialdiagnose in der Sturzanamnese zu haben; siehe den Geeky Medics Leitfaden zur Beurteilung von Stürzen hier).
Klinische Untersuchung
Häufigste Befunde:
- Dix-Hallpike-Test positiv – führt zu Drehschwindel und Nystagmus
Untersuchungen
Zurzeit gibt es keine Untersuchungen, die den Ort und die Bewegung der Otokonien darstellen können. Die einzige Goldstandard-Untersuchung, die durchgeführt wird, um BPPV auszulösen, ist der Dix-Hallpike-Test (DHT). Ein positiver DHT bestätigt BPPV im hinteren Bogengang mit einer Sensitivität von 82 % und einer Spezifität von 71 %.13 Der DHT sollte nur von einem entsprechend geschulten Kliniker durchgeführt werden. Sehen Sie sich den Geeky Medics Leitfaden und das Video zur Durchführung des DHT hier an.
Fällt der Test positiv aus, kommt es zu folgenden Symptomen:
- Latenzzeit – Beginn des Nystagmus nach 5 bis 20 Sekunden
- Vertigo
- Rotations- und Vertikalnystagmus (nach oben schlagend und zum betroffenen Ohr hin)
Diese Symptome beginnen allmählich mit der Latenzzeit, nehmen dann stark zu und lassen aufgrund der Ermüdbarkeit allmählich nach. Sobald der Patient wieder sitzt, kommt es zu anhaltendem Schwindel und einer Umkehrung des Nystagmus. Wenn eines dieser Merkmale fehlt (keine Latenzzeit, kein Schwindel und anhaltender Nystagmus), sollte nach einer zentralen Ursache gesucht werden. Außerdem ist die BPPV in der Regel einseitig, so dass positive Bewegungen häufig in einem Auge auftreten. Wenn der Test beidseitig positiv ist, könnte dies auf eine BPPV im lateralen Bogengang, eine vestibuläre Neuritis oder eine zentrale Ursache hindeuten.2
Zu den Kontraindikationen für die DHT gehören:
- Patienten mit einer Pathologie im Bereich des Halses oder des Rückens (z. B. schwere rheumatoide Arthritis, zervikale Stenose, Rückenmarksverletzung, Erkrankung der Arteria vertebralis oder Karotisstenose).2
Differentialdiagnosen
Es ist wichtig, negative Symptome auszuschließen, da diese auf andere Erkrankungen hinweisen können. Entscheidende Negativmerkmale, die festgestellt werden müssen, sind:
- Anhaltender Schwindel – ein Hinweis auf Morbus Menière
- Tinnitus, Hörverlust oder Ohrensausen – ein Hinweis auf Morbus Menière, Labyrinthitis
- Langer und schleichender Beginn, virales Prodrom – ein Hinweis auf vestibuläre Neuronitis, Labyrinthitis
- Visuelle, sprachliche, motorische oder sensorische Ausfälle – ein Hinweis auf eine ZNS-Läsion
- Vertikaler/abwärts gerichteter Nystagmus – ein Hinweis auf eine ZNS-Läsion
Weitere Unterscheidungsmerkmale zwischen häufigen otologischen, neurologischen und anderen Erkrankungen sind in Tabelle 1 zu finden.
Tabelle 1. Differenzialdiagnosen von BPPV
| Differenzialdiagnosen von BPPV | Charakteristische Unterscheidungssymptome |
| Otologische Erkrankungen | |
| Meniere-Krankheit | Anhaltender Schwindel, fluktuierender Hörverlust, Ohrensausen und Tinnitus im betroffenen Ohr |
| Vestibularisneuritis | Folgt einem viralen Prodromalstadium, mit Hörverlust und möglichem Tinnitus; schleichender Beginn |
| Labyrinthitis | Folgt einem viralen Prodrom, Tinnitus kann auftreten; Allmählicher Beginn |
| Neurologische Erkrankungen | |
| Vestibuläre Migräne | Symptome können zwischen 5 Minuten und 72 Stunden anhalten, Migräne in der Vorgeschichte (mit anderen Merkmalen – z.g. Kopfschmerzen, Photophobie, visuelle Aura etc) |
| Hirnstamm-/Hirnschlag (oder transitorische ischämische Attacke) | Sehr plötzliches Auftreten, andere neurologische Symptome – Dysarthrie, Dysphagie, sensorischer/motorischer Verlust |
| Andere Erkrankungen | |
| Halswirbelsäulenschwindel | Vorgeschichte degenerativer Halswirbelsäulenerkrankungen |
| Medikamenten-induziert | Carbamazepin, Phenytoin, Blutdrucksenker können als Nebenwirkungen Schwindel und/oder Benommenheit hervorrufen |
Behandlung
Konservative Behandlung
BPPV ist häufig ein selbstlimitierender Zustand, und die Symptome können innerhalb von 6 Monaten nach Beginn abklingen.3 Den Patienten sollte geraten werden:
- Positionen zu vermeiden, die Schwindelsymptome hervorrufen können
- Beraten Sie, dass die Symptome wieder auftreten können. In einer Studie wurde festgestellt, dass die Symptome in 36 % der Fälle innerhalb von 48 Monaten nach ihrem Auftreten erneut auftreten.14
Medizinische Behandlung
Wenn die Symptome fortbestehen, sollte eine vestibuläre Rehabilitation durchgeführt werden. Dies kann wie folgt geschehen:
Repositionierungstechniken
- Eine der empfohlenen Techniken für BPPV im hinteren Gehörgang ist das Epley-Manöver. Ziel ist es, die verschobenen Otokonuspartikel aus dem hinteren Gehörgang zurück in den Utrikel zu verlagern. Eine Anleitung und ein Video von Geeky Medics zur Durchführung des Epley-Manövers finden Sie hier.
- Zu den anderen Techniken gehören das Semont-Manöver, die Brandt-Daroff-Übungen und das modifizierte Epley-Manöver (die beiden letzteren können von den Patienten zu Hause durchgeführt werden, sobald sie die Schritte gelernt haben).
Medikamente
- Antiemetika – Prochlorperazin oder Cyclizin
- Vestibuläre Beruhigungsmittel – Cinnarizin oder Betahistin (Histaminanalogon)
Die Literatur deutet jedoch darauf hin, dass diese Medikamente wenig Wirkung auf die Kontrolle der Symptome haben.15 Daher sind Repositionierungsmethoden das Mittel der Wahl für Kliniker.
Chirurgische Behandlung
Ein chirurgischer Eingriff ist in der Regel Patienten mit hartnäckigen Symptomen vorbehalten, die auf wiederholte Repositionierungsverfahren nicht ansprechen. Die beiden chirurgischen Optionen sind:
- Enervierung des hinteren Bogenganges (durch singuläre Neurektomie)
- Abtragung des hinteren Bogenganges (über einen transmastoidalen Zugang)2
Sonstiges
Es ist wichtig, auch andere Aspekte des Lebens eines Patienten zu beraten:
- Raten Sie dem Patienten, nicht Auto zu fahren, wenn er sich schwindlig fühlt oder wenn das Autofahren die Episoden auslöst.
- Raten Sie dem Patienten, seinen Arbeitgeber zu informieren, wenn dies ein berufliches Risiko darstellen könnte (z. B. bei der Arbeit mit Maschinen, in der Höhe usw.).
Stichpunkte
- BPPV ist eine Innenohrstörung, die durch wiederholte Episoden von Lagerungsschwindel gekennzeichnet ist
- Der Schwindel wird durch bestimmte Kopfbewegungen ausgelöst, z. B. durch Umdrehen im Bett, Blick nach oben usw.
- Sie tritt häufiger bei Frauen auf (2:1), und Patienten >40 Jahre alt
- Die meisten Fälle von BPPV sind idiopathisch; bekannte sekundäre Ursachen sind Kopfverletzungen und vestibuläre Neuronitis/Labyrinthitis
- Symptome sind Schwindel, der durch Kopfbewegungen provoziert wird, 30 Sekunden bis 1 Minute andauert und mit Übelkeit, Benommenheit und Gleichgewichtsstörungen einhergeht.
- Die wichtigste Untersuchung ist der Dix-Hallpike-Test.
- Die Behandlung ist normalerweise unterstützend. Wenn die Symptome anhalten, können die Patienten mit dem Epley-Manöver behandelt werden.
- BPPV ist im Allgemeinen selbstlimitierend
- GP Notebook. BPPV.
- Benigner paroxysmaler Lagerungsschwindel. Veröffentlicht im Jahr 2016.
- Bhattacharyya, N et al. Clinical Practice Guideline: Benigner paroxysmaler Lagerungsschwindel (Update). Published in 2017.
- Joseph Furman und Stephen Cass. Benigner paroxysmaler Lagerungsschwindel. Veröffentlicht im Jahr 1999.
- Baloh RW, Honrubia V, Jacobson K. Benigner Lagerungsschwindel: klinische und okulographische Merkmale in 240 Fällen. Published in 1987.
- Lopez-Escamez JA, Gamiz MJ, Fernandez-Perez A, et al. Long-term outcome and health-related quality of life in benign paroxysmal positional vertigo. Veröffentlicht im Jahr 2005.
- Bruce Blaus. Anatomie des Innenohrs.
- Ekdale EG. Vergleichende Anatomie des knöchernen Labyrinths (Innenohr) von Plazentasäugetieren. Published in 2013.
- Kristen Davies. The Inner Ear. Published in 2018.
- Lundberg YW, Xu Y, Theissen KD, Kramer KL. Mechanismen der Entwicklung von Otokonien und Otolithen. Published in 2015.
- OpenStax College. Maculae and Equilibrium.
- Andrew Baldwin, Nina Hjelde, Charlotte Goumalatsou und Gil Myers. Oxford Handbook of Clinical Specialties 10th Ear, Nose and Throat. Published in 2016.
- Lopez-Escamez JA, Lopez-Nevot A, Gamiz MJ, et al. Diagnosis of common causes of vertigo using a structured clinical history. Veröffentlicht im Jahr 2000.
- Cochrane Library. Das Epley-Manöver zur Behandlung des gutartigen paroxysmalen Lagerungsschwindels (Canalith Respositioning). Veröffentlicht im Jahr 2014.
- Cochrane Library. Modifikationen des Epley-Manövers (Repositionierung der Gehörgänge) bei benignem paroxysmalem Lagerungsschwindel (BPPV) im hinteren Gehörgang. Veröffentlicht im Jahr 2012.
Rezensenten
Frau Shadaba Ahmed und Dr. Elizabeth Cotzias
Beratender HNO-Chirurg und HNO-Arzt