- Ursachen der Plantarfasziitis:
- Risikofaktoren für Plantarfasziitis:
- Extrinsische Risikofaktoren:
- Intrinsische Risikofaktoren:
- Funktionelle:
- Strukturell:
- Degenerativ:
- Symptome der Plantarfasziitis
- Diagnose der Plantarfasziitis:
- Ist die Plantarfasziitis heilbar?
- Behandlungen der Plantarfasziitis
- Konservative Behandlung
- Orthesen
- Ruhe und Änderung der Aktivität:
- Vereisung:
- Medikation:
- Dehnungsübungen:
- Nachtschienen:
- Schuhwechsel:
- Fortgeschrittene Behandlungsmöglichkeiten
- Kortikosteroid-Injektionen:
- Botulinumtoxin-Injektion:
- Extrakorporale Stoßwellentherapie (ESWT):
- Bestrahlungstherapie:
- Kryochirurgie:
- Operation:
- Injektion von plättchenreichem Plasma:
- Iontophorese:
- Prognose und Komplikationen der Plantarfasziitis:
- Wie man Plantarfasziitis vorbeugen kann
- Abschließende Ratschläge
Ursachen der Plantarfasziitis:
Die genaue Ursache der Plantarfasziitis ist unklar, und oft kann eine Reihe von Faktoren zur Entwicklung dieser Erkrankung beitragen. Es ist erwiesen, dass es einen Zusammenhang zwischen einigen systemischen Problemen und der Entwicklung von Plantarfasziitis gibt; dazu könnten traumatische, infektiöse, neurologische oder arthritische Erkrankungen gehören. Eine biomechanische Dysfunktion des Fußes ist jedoch die häufigste Erklärung für die Plantarfasziitis, da man davon ausgeht, dass wiederholte Mikrotraumata (Mikrotears) der Plantarfaszie zu einer chronischen Degeneration ihrer Fasern führen können, zusätzlich zu einer verminderten Blutzufuhr zu der betroffenen Faszie, was es für ihre Zellen schwierig macht, mit der Reparatur und Heilung zu beginnen.
Daher ist die Plantarfasziitis in der Tat eine degenerative Erkrankung und keine entzündliche, wie der Name vermuten lässt (fasci’itis‘ bedeutet im Lateinischen Entzündung), daher ist dieser Begriff eine falsche Bezeichnung, da mehrere Studien gezeigt haben, dass dieser Zustand mit oder ohne Entzündung auftreten kann, und der zutreffendere Begriff sollte „Fasziose“ lauten, was eine Pathologie/Abnormität in der Faszie bedeutet.
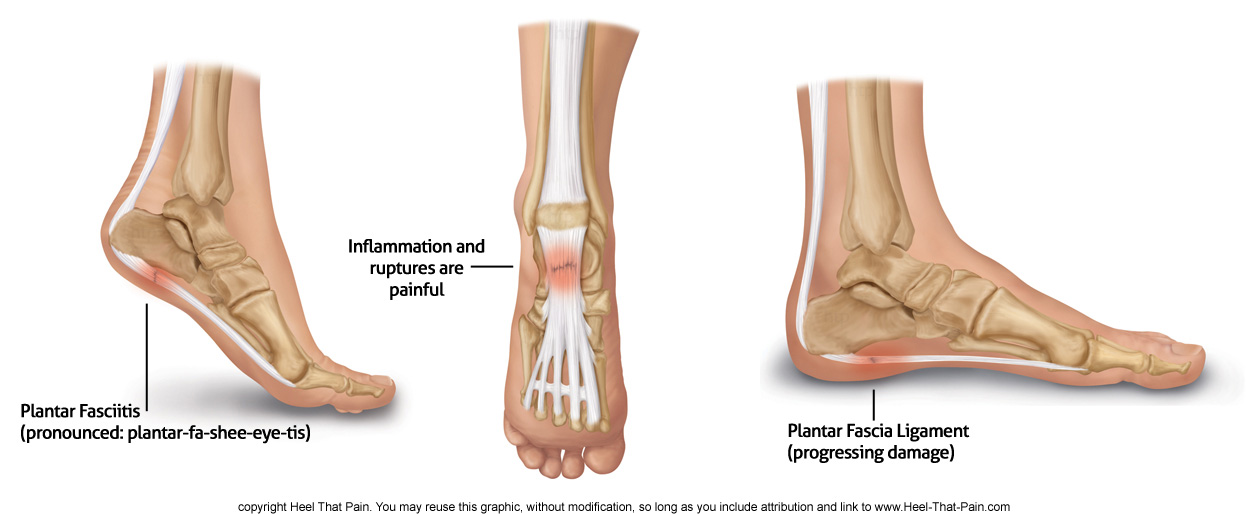
Risikofaktoren für Plantarfasziitis:
Die Risikofaktoren für Plantarfasziitis lassen sich in Faktoren unterteilen, die mit Ihrem Verhalten, Ihren Gewohnheiten, Ihrer Umgebung und vorübergehenden Veränderungen im Körper zusammenhängen (extrinsische Faktoren), und in Faktoren, die mit dem Inneren Ihres Körpers zu tun haben; wie er grundsätzlich aufgebaut ist und die Kernfunktionen Ihres Bewegungsapparats (intrinsische Faktoren).
Extrinsische Risikofaktoren:
Aktive Menschen, insbesondere Läufer, im Alter zwischen 40 und 70 Jahren haben das höchste Risiko, eine Plantarfasziitis zu entwickeln. Einer der Hauptgründe dafür sind in der Regel Trainingsfehler; Sportler neigen dazu, vor kurzem die Dauer, Intensität oder Entfernung ihrer Aktivität abrupt zu erhöhen, bevor sie Plantarfasziitis-Schmerzen entwickeln.
Andere Risikofaktoren sind das Tragen von falschem Schuhwerk mit schlechter Fußgewölbestützung und weichen Sohlen, z. B. haben Sportler, die in minimal gedämpften, leichten Schuhen trainieren (anstelle von schwereren Trainingsflachschuhen), ein höheres Risiko, eine Plantarfasziitis zu entwickeln. Auch das Laufen in Innenräumen auf hartem Untergrund und das Training am Berg gelten als Risikofaktoren.
Ein höheres Risiko für die Entwicklung einer Plantarfasziitis besteht auch, wenn Sie schwanger sind, fettleibig sind, einen Fersensporn haben oder einen Beruf ausüben, der langes Stehen und Gewichtsbelastung erfordert, da dies zu einem erhöhten Druck auf die Plantarfaszie führt, was wiederum eine stärkere Mikrozerrung verursacht.
Intrinsische Risikofaktoren:
Funktionelle:
Sie könnten einen Risikofaktor haben, der mit Ihrer Muskulatur zusammenhängt, einschließlich einer Schwäche der Waden- oder Fußmuskulatur und einer Verspannung der Kniesehnen oder der Achillessehne, der Sehne, die Ihre Fersen mit den Wadenmuskeln verbindet. In fast 80 % der Fälle ist die Achillessehne angespannt. (4)
Strukturell:
In Bezug auf Ihre Skelettstruktur gelten niedrige oder hohe Fußgewölbe, Beinlängendiskrepanz und Überpronation als hohe Risikofaktoren für die Entwicklung einer Plantarfasziitis, da sie zu einer erhöhten Spannung der Plantarfaszie führen.
Degenerativ:
Das Altern kann zum Verlust der Fettpolsterung des Fußes führen, wodurch die Plantarfaszie stärker belastet wird und anfälliger für wiederholte Traumata oder Verletzungen ist.
Symptome der Plantarfasziitis
Personen mit Plantarfasziitis klagen in der Regel über Fersenschmerzen, die vor allem im mittleren Teil der Fußsohle oder an der Ferse oder in beiden Bereichen auftreten; in schwereren Fällen können die Schmerzen auch von der Ferse nach oben zum Bein ausstrahlen.
Dieser Schmerz tritt vor allem bei den ersten Schritten am Morgen auf, ist in der Regel stechend und lässt nach, wenn man sich ausruht und das Bein anhebt, oder wenn man sich langsam aufwärmt, indem man sich für mehrere Schritte vorsichtig bewegt. Allerdings kehrt der Schmerz in der Regel in einer dumpferen Form zurück, wenn man längere Zeit eine belastende Tätigkeit ausübt, wie z. B. lange Spaziergänge, Laufen oder Stehen. Bei Menschen, die an einer schweren Form der Plantarfasziitis leiden, können die Schmerzen auch nach längerem Sitzen auftreten, was dazu führen kann, dass die Person anfängt zu hinken oder auf den Zehen zu gehen, um die Schmerzen zu vermeiden.
Die Plantarfasziitis-Schmerzen werden oft durch Treppensteigen oder Barfußlaufen auf hartem Untergrund verschlimmert. In Berufen, in denen die Betroffenen tagsüber lange stehen müssen, sind die Schmerzen am Ende des Arbeitstages viel schlimmer, und bei Läufern verschlimmern sich die Schmerzen typischerweise durch Sprints.
Die Schmerzen treten in den meisten Fällen in einem Fuß auf, es ist jedoch auch möglich, dass die Plantarfasziitis in beiden Füßen schmerzt; Studien haben gezeigt, dass bis zu 30 % der Fälle eine ähnliche oder unterschiedliche Ausprägung der Plantarfasziitis beidseitig entwickeln können.(5)
Neben den Schmerzen können auch andere Symptome wie Steifheit, Rötung, Wärme oder Schwellung der Innenseite des mittleren Teils der Fußsohle oder der Ferse auftreten.
Diagnose der Plantarfasziitis:
Wenn Sie diese Art von Schmerzen verspüren, sollten Sie unbedingt so bald wie möglich Ihren Arzt aufsuchen. Die meisten Fälle von Plantarfasziitis heilen spontan oder mit konservativer Behandlung innerhalb eines Jahres ab, aber eine frühzeitige Diagnose und Behandlung sind wirklich wichtig, um Ihre Heilungschancen zu verbessern und weitere Schäden zu verhindern.
Um eine genaue Diagnose zu stellen und die entsprechende Behandlung zu verordnen, wird Ihr Arzt folgende diagnostische Maßnahmen durchführen:
- Anamnese: Ihr Arzt wird sich nach der Vorgeschichte der Schmerzen erkundigen, nach dem Zeitraum vor dem Auftreten der Schmerzen und danach, ob Sie eine plötzliche Zunahme einer bestimmten Tätigkeit hatten, mit einer neuen Übung begonnen haben, schnell an Gewicht zugenommen haben, vor kurzem Ihr Schuhwerk gewechselt haben oder eine Art Trauma oder Unfall erlitten haben.
- Körperliche Untersuchung: Ihr Arzt wird Ihren Fuß auf Hautveränderungen oder strukturelle Deformationen untersuchen, er wird eine Reihe von körperlichen Manövern durchführen, um den Schmerz zu reproduzieren und seine Ursache zu bestätigen, und er wird Ihren Muskeltonus, Ihr Gleichgewicht, Ihre Koordination und Ihre Reflexe überprüfen. Ihr Arzt kann auch eine vollständige Untersuchung des Bewegungsapparats und/oder eine Gefäßuntersuchung durchführen, um andere mögliche Ursachen für Ihre Fersenschmerzen auszuschließen.
- Labortests: Normalerweise sind keine Bluttests erforderlich, um eine Plantarfasziitis zu diagnostizieren, es sei denn, Ihr Arzt vermutet andere Ursachen für Ihre Schmerzen oder Sie klagen über Schmerzen in beiden Füßen, was auf andere systemische Probleme hinweisen könnte, die Bluttests zur Bestätigung erfordern.
- Röntgen: Ein einfaches Röntgenbild kann erforderlich sein, um das Vorhandensein eines Fersensporns zu bestätigen, der im Laufe der Zeit eine Belastung der Plantarfaszie verursachen und schließlich zur Entwicklung einer Plantarfasziitis beitragen könnte. Andere Röntgenuntersuchungen wie MRT, CT und Ultraschall werden nur selten durchgeführt und in der Regel nur dann angefordert, wenn Ihr Arzt andere Erkrankungen oder schwerwiegende Komplikationen der Plantarfasziitis vermutet
Ist die Plantarfasziitis heilbar?
Die Erkrankung der Plantarfasziitis ist in der Regel selbstlimitierend. Wenn bei Ihnen eine Plantarfasziitis diagnostiziert wurde, haben Fallstudien gezeigt, dass Sie wahrscheinlich eine 90-prozentige Chance auf Heilung ohne invasive oder chirurgische Maßnahmen haben. (6,7,8) Es ist jedoch wichtig zu verstehen, dass der Schweregrad der Erkrankung von Person zu Person unterschiedlich ist, zusätzlich zu anderen Faktoren, einschließlich der Struktur Ihres Körpers, Ihres Lebensstils und Ihrer Gewohnheiten, die sich alle darauf auswirken können, wie Sie auf verschiedene Behandlungen reagieren würden, und wie schnell Sie sich erholen würden, kann von einer anderen Person abweichen, selbst wenn sie die gleiche Behandlung wie Sie erhalten haben.
Um Plantarfasziitis zu behandeln, ist es sehr wichtig, die möglichen Ursachen und Risikofaktoren zu verstehen, die bei der Entstehung dieser Erkrankung eine Rolle gespielt haben könnten. Dadurch wird sichergestellt, dass die Grundursache des Problems angegangen wird und gleichzeitig die Symptome behandelt werden, was zu einer höheren Erfolgsquote und einer geringeren Wahrscheinlichkeit eines erneuten Auftretens führt. (9,10)
Behandlungen der Plantarfasziitis
Die Optionen für die Behandlung dieser Erkrankung lassen sich wie folgt einteilen:
Konservative Behandlung
Diese Behandlungen können zu Hause durchgeführt werden und werden in der Regel als erste Behandlungslinie für die ersten sechs Wochen angewandt, wobei die Möglichkeit besteht, die Behandlung in einigen hartnäckigen Fällen um weitere sechs Wochen zu verlängern. Um die Chancen auf eine rasche Genesung zu erhöhen, ist es wichtig, eine Kombination der folgenden konservativen Behandlungen gleichzeitig durchzuführen:
Orthesen
Schuheinlagen oder Orthesen für Plantarfasziitis können mit vorhandenen Schuhen verwendet werden. (11)
Einlagen für Plantarfasziitis können entweder rezeptfrei gekauft oder individuell für Ihren Fuß angefertigt werden. Der Nachteil von maßgefertigten Orthesen sind jedoch die hohen Kosten, die in der Regel zwischen 100 und 400 USD liegen, während zahlreiche Studien wiederholt gezeigt haben, dass vorgefertigte rezeptfreie Orthesen bei der Behandlung von Plantarfasziitis ebenso wirksam sind wie maßgefertigte. (12,13,14) In einer systematischen Übersichtsstudie mit 19 klinischen Studien, an denen 1660 Personen teilnahmen, wurde nachgewiesen, dass Fußeinlagen bei Erwachsenen, die sie über einen Zeitraum von (7-12) Wochen verwendeten, plantare Fersenschmerzen verringern. (15)
In einer anderen randomisierten Behandlungsstudie erwiesen sich Einlagen sogar als signifikant besser als die Verwendung von Fersenschalen, nichtsteroidalen entzündungshemmenden Medikamenten oder Kortisonspritzen. (16)
Das bedeutet nicht, dass man sich einfach ein normales Fersenpolster kaufen sollte, da diese nur für eine leichte Stoßdämpfung nützlich sind und keine Unterstützung oder strukturelle Kontrolle bieten. Stattdessen wird dringend empfohlen, Orthesen zu kaufen, die speziell für die Behandlung von Plantarfasziitis entwickelt wurden, indem sie sowohl Stoßdämpfung als auch starke Unterstützung für Ihr Fußgewölbe bieten.
Versuchen Sie, das dichteste Material zu finden, das weich genug ist, um bequem darauf zu laufen, da hochgradig stützende Orthesen nachweislich die Schmerzen im Vergleich zu nicht stützenden weichen Orthesen stark reduzieren.
Heel That Pain bietet Heel Seats Fußeinlagen an, die die revolutionäre Technologie des Fascia-Bars nutzen, die einzigartig für Heel Seats ist und in keinem anderen Produkt auf dem Markt zu finden ist. In einer klinischen Doppelblindstudie, die von der Universität von Iowa durchgeführt wurde, kamen die Forscher zu dem Schluss, dass die Fascia-Bar-Technologie zwei Mal so effektiv ist wie die Behandlungsmethode, die von einer vergleichbaren führenden Markeneinlage angeboten wird. Diese Ergebnisse sind auf die bemerkenswerte Fähigkeit der Heel Seats Orthesen zurückzuführen, den Aufprall beim Gehen oder Stehen zu absorbieren und gleichzeitig die ultimative Unterstützung zu bieten, indem die betroffene Plantarfaszie angehoben wird, um ihre korrekte Ausrichtung zu gewährleisten.
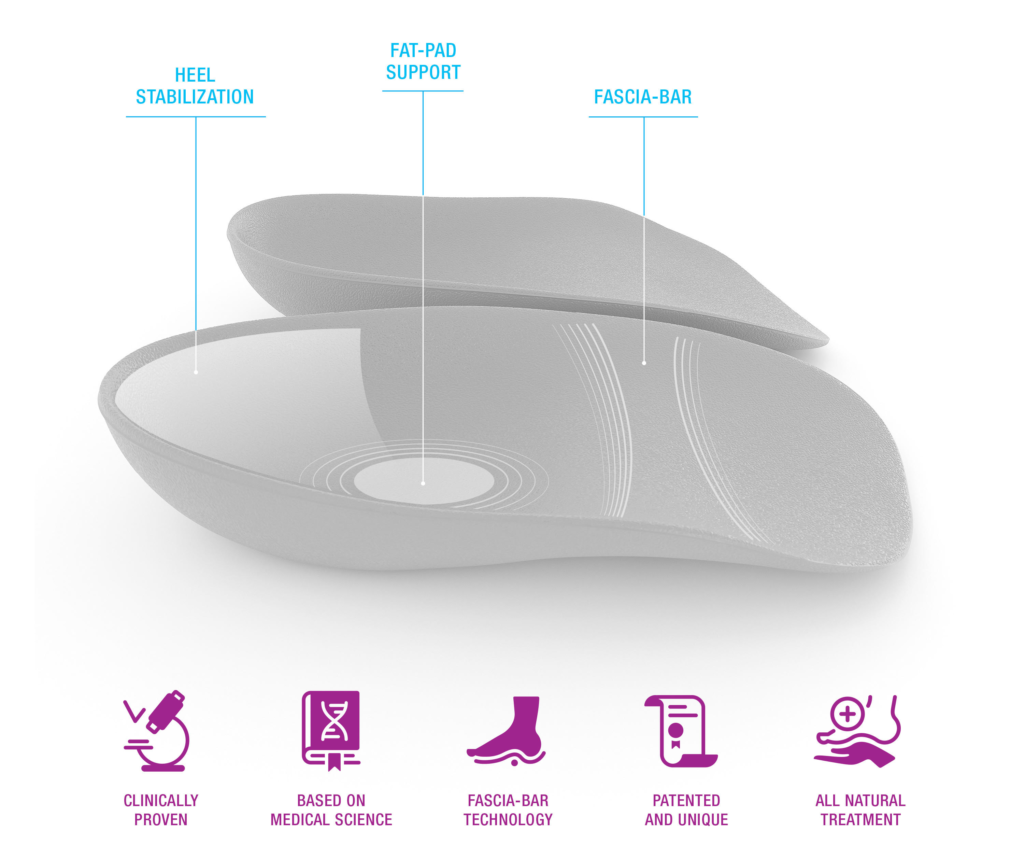
Das dichte Polster, das bei der Herstellung von Heel Seats verwendet wird, besteht aus weichem Kraton, das die ultimative Balance zwischen der Schonung des Fußes und der Gewährleistung einer starken Unterstützung der Plantarfaszie bietet. Die Fersensitze sind auch sehr kostengünstig und kosten zwischen $24.95 und $34.95. Dank dieser Preisspanne sind sie für die meisten Menschen erschwinglich und stellen eine praktische, leicht zugängliche und wirksame konservative Behandlung für alle dar, die an einer nicht schwerwiegenden Plantarfasziitis leiden, unabhängig davon, ob diese akut, chronisch oder wiederkehrend ist. Darüber hinaus sind die Fersensitze eine hervorragende Alternative zu den überteuerten Produkten auf dem Markt, wenn es um jugendliche Sportler geht, die aufgrund ihres fortschreitenden Fußwachstums eine oder mehrere Fußbettungen pro Saison wechseln müssen. Daher haben 90 % der Kunden über eine bemerkenswerte Zufriedenheit mit dem Ergebnis berichtet, das sie nach der Verwendung von Heel Seats erfahren haben.
Ruhe und Änderung der Aktivität:
Ruhe ist die erste und wichtigste Sache, die erforderlich ist, damit Ihre Plantarfaszie Zeit zum Heilen hat. Das bedeutet, dass Sie Ihre regelmäßigen Aktivitäten so weit wie möglich einschränken sollten, um weitere Risse oder Schäden zu vermeiden. Wenn Sie eine aktive Person mit einem leichten Fall sind, ist es möglich, andere Aktivitäten fortzusetzen, die Ihre Füße nicht belasten, während Sie versuchen, die Häufigkeit oder Intensität Ihrer üblichen Übungen zu reduzieren. Es wird empfohlen, mit 50 % der üblichen Zeit oder Strecke zu beginnen und wöchentlich um 10 % zu steigern. Bei starken Schmerzen kann jedoch eine vollständige Ruhigstellung erforderlich sein.
Vereisung:
Die Anwendung von Eis reduziert die Entzündung der Plantarfaszie und des umliegenden Gewebes. Sie sollten Ihre Fußsohlen nach jeder Dehnung oder Übung kühlen. Sie können Eis anwenden, indem Sie ein Eisbad für Ihre Füße nehmen, Ihre Füße massieren oder Eispackungen verwenden. Heel That Pain bietet eine große Auswahl an Eistherapieslippern, die sich bequem an Ihre Füße schnallen lassen und eine bequemere und praktischere Methode der Vereisung bieten, ohne dass Sie sich um die Befestigung eines Eisbeutels an Ihren Füßen kümmern müssen. Die Eisbeutel-Pantoffeln vereisen die gesamte Oberfläche der Fußsohle und verringern so die durch die Plantarfasziitis verursachten Schwellungen, Schmerzen und Entzündungen.
Medikation:
Entzündungshemmende Medikamente spielen eine wichtige Rolle bei der Behandlung der Plantarfasziitis, insbesondere rezeptfreie nicht-steroidale entzündungshemmende Medikamente wie Ibuprofen oder Diclofenac, da sie neben ihrer schmerzlindernden Wirkung auch den Heilungsprozess der Plantarfaszie unterstützen. (17,18) Es ist jedoch wichtig, die Einnahme dieser Medikamente mit dem Arzt abzusprechen und wegen möglicher negativer Nebenwirkungen auf Niere und Magen Vorsicht walten zu lassen.
Dehnungsübungen:
Zahlreiche Studien haben Dehnungsübungen als Teil der konservativen Behandlung von Plantarfasziitis empfohlen. Dazu gehören Wadendehnungsübungen, mit denen einige der funktionellen Risikofaktoren wie die Enge der Wadenmuskeln und der Achillessehne korrigiert werden können. Andere Dehnungsübungen, die auf die Stärkung der Fußmuskulatur ausgerichtet sind, werden ebenfalls dringend empfohlen. Treppen- oder Bordsteindehnungen, Wanddehnungen und Handtuchdehnungen sind einige der üblichen Dehntechniken, die bei der Behandlung von Plantarfasziitis eingesetzt werden.
Nachtschienen:
Diese Behandlung wird in der Regel als Teil des konservativen Behandlungsschemas nur für diejenigen mit starken Schmerzen vorgeschlagen, ansonsten haben Studien nahegelegt, dass sie speziell für diejenigen nützlich ist, die seit mehr als einem Jahr Symptome haben. (19,20) Die Nachtschiene ist eine Art Korsett, das Ihren Fuß über Nacht in einer neutralen 90-Grad-Winkelstellung fixiert, da die meisten Menschen dazu neigen, in einer Plantarflexionsstellung zu schlafen, was zu einer Verkürzung der Plantarfaszie führt. Wenn Sie eine Nachtschiene tragen, wird Ihr Fuß in einer Position gehalten, die eine ständige Dehnung und Verlängerung der Achillessehne und der Plantarfaszie ermöglicht, was wiederum den Heilungsprozess fördert. Außerdem verhindert die passive Dehnung durch die Nachtschiene, dass das Gewebe der Plantarfaszie bei den ersten Schritten am Morgen reißt.
Schuhwechsel:
Die meisten modischen Schuhe stützen das Fußgewölbe nicht ausreichend, außerdem neigen manche Menschen dazu, zu kleine Schuhe zu tragen oder sie passen nicht richtig zur Länge oder Breite ihrer Füße. All dies kann dazu beitragen, dass sich das Problem der Plantarfasziitis entwickelt und verschlimmert. Der Wechsel zu Schnürschuhen mit gut gepolsterten, dicken Zwischensohlen aus hochdichten Materialien, wie sie in vielen hochwertigen Laufschuhen zu finden sind, hilft im Allgemeinen, die Schmerzen beim Stehen oder Gehen über einen längeren Zeitraum zu verringern. Wenn Sie bereits perfekt sitzende, hochwertige Laufschuhe besitzen, die Sie schon eine Weile benutzen, ist es vielleicht an der Zeit, neue zu kaufen, denn Studien haben gezeigt, dass Laufschuhe mit zunehmendem Alter einen erheblichen Teil ihrer Dämpfung verlieren. (21) Wenn Sie Plattfüße haben, empfehlen sich in diesem Fall am besten Schuhe mit Bewegungskontrolle, da sie das Fußgewölbe in Längsrichtung stützen und bei Aktivitäten zur Schmerzlinderung beitragen können. In einer Studie (9) gaben 14 % der Patienten an, dass die Änderung ihres Schuhwerks die Behandlung war, die für sie den größten Unterschied machte.
Fortgeschrittene Behandlungsmöglichkeiten
Bei anhaltenden Beschwerden, die nicht auf eine konservative Behandlung ansprechen, kann Ihr Arzt die folgenden Optionen vorschlagen:
Kortikosteroid-Injektionen:
Wenn Sie unter starken Schmerzen leiden oder sich Ihre Beschwerden nach einer sechswöchigen konservativen Behandlung nicht gebessert haben, wird Ihr Arzt wahrscheinlich empfehlen, die konservative Behandlung fortzusetzen und zusätzlich Kortikosteroid-Injektionen zu verabreichen. Ihr Arzt wird Ihnen die Injektionen unter örtlicher Betäubung und möglicherweise unter Ultraschallkontrolle verabreichen, um sicherzustellen, dass die Injektion genau an der richtigen Stelle erfolgt, und um die Wahrscheinlichkeit von Komplikationen zu verringern. Kortikosteroid-Injektionen haben jedoch einige unerwünschte Nebenwirkungen, wie z. B. die Möglichkeit einer Ruptur der Plantarfaszie oder einer Fettpolsteratrophie.
Botulinumtoxin-Injektion:
Zahlreiche Studien haben die vielversprechenden Ergebnisse der ultraschallgesteuerten Injektion von Botulinumtoxin Typ A gezeigt, da sie die Schmerzen und die Gesamtfunktion des Fußes deutlich zu verbessern scheint (22,23) und in einigen Studien sogar bessere Ergebnisse als Kortikosteroid-Injektionen ohne einige der möglichen Nebenwirkungen von Steroid-Injektionen erzielt. (24)
Extrakorporale Stoßwellentherapie (ESWT):
Bei dieser Therapie werden mit Hilfe von Hochdruck-Schallwellen Impulse an die betroffenen Nerven in dem Gebiet gesendet, um deren Schmerzbahnen auszuschalten, was zu einer Schmerzreduzierung führt; außerdem regen die Schallwellen die Durchblutung des Gewebes an, was die natürliche Immunantwort und die Heilung der Faszien fördert. Mehrere Studien sind zu dem Schluss gekommen, dass die ESWT eine schnelle Schmerzlinderung und Entzündungshemmung sowie eine langfristige Geweberegeneration bewirkt. (25,26,27)
Bestrahlungstherapie:
Dieses nicht-invasive Verfahren ist als Topaz bipolares Radiofrequenz-Mikrodebridement bekannt. Sein Mechanismus beruht auf der Abgabe von bipolaren Radiofrequenzimpulsen an die Plantarfaszie, um die Behandlung der geschädigten Gewebe und Nerven zu unterstützen. Eine Reihe von Studien (28,29) hat gezeigt, dass dieses Verfahren erfolgreiche Ergebnisse bei der signifikanten Verringerung von Schmerzen für eine Dauer von bis zu 6 Monaten liefert und im Vergleich zur chirurgischen Option nur minimale Nebenwirkungen oder Komplikationen aufweist.
Kryochirurgie:
Hierbei handelt es sich um ein relativ neues Verfahren, das weitaus weniger invasiv ist als die herkömmliche Chirurgie, bei dem ein kleiner perkutaner Einschnitt vorgenommen wird, um eine Kryosonde (eine Sonde mit einer Temperatur von -70 C) einzuführen, die das geschädigte Gewebe zerstört und die Regeneration gesunder Zellen fördert. In einer Studie an 137 Füßen wurde eine Erfolgsquote von 77 % selbst nach einer Dauer von 2 Jahren festgestellt. (33)
Operation:
Diese Option wird in der Regel als letztes Mittel zur Behandlung der Plantarfasziitis bei Patienten eingesetzt, die 6-12 Monate lang nicht auf eine konservative Behandlung ansprechen. Der Eingriff wird als Fasziotomie bezeichnet und erfolgt durch Durchtrennung von Fasziensegmenten über eine normale chirurgische Öffnung oder eine endoskopische Öffnung, die in der Regel zu besseren Ergebnissen führt. Trotz einer Erfolgsquote von 70-90 % (30,31) birgt dieser Eingriff eine Reihe möglicher kurz- und langfristiger Komplikationen, insbesondere eine Belastung des Fußlängsgewölbes, die 50 % aller potenziellen chronischen Komplikationen im Zusammenhang mit diesem Eingriff ausmacht. (32)
Injektion von plättchenreichem Plasma:
Es wird angenommen, dass die Injektion von Plasma mit einer hohen Konzentration an Blutplättchen in die Plantarfaszie bei der Behandlung der chronischen Plantarfasziitis von Vorteil sein kann, da sie den natürlichen Heilungsprozess fördert, was zur Beseitigung der Symptome führt.
Iontophorese:
Hierbei handelt es sich um ein Verfahren, bei dem elektrische Impulse mit niedriger Spannung verwendet werden, um das topisch aufgetragene Kortikosteroid in die Weichteile zu drücken. Obwohl sich gezeigt hat, dass sich die Symptome der Plantarfasziitis kurzfristig deutlich verbessern, wird dieses Verfahren nicht häufig angewandt, da es weder zeit- noch kosteneffizient ist, da es zwei- bis dreimal pro Woche von einem Physiotherapeuten durchgeführt werden muss; daher ist es in der Regel der Behandlung von Sportlern vorbehalten, die die Mittel und die Notwendigkeit dazu haben.
Prognose und Komplikationen der Plantarfasziitis:
Obwohl die vollständige Genesung einige Zeit in Anspruch nehmen kann, heilt diese Erkrankung in etwa 80 % der Fälle spontan und mit der oben erwähnten konservativen Behandlung innerhalb eines Jahres ab, und die Fälle, die nach erfolgloser konservativer Behandlung operiert werden müssen, machen in der Regel nur etwa 5 % aller Fälle von Plantarfasziitis aus. In einigen Fällen kann es jedoch zu einer chronischen Plantarfasziitis kommen, insbesondere bei Personen, die die Erkrankung zu lange ignoriert haben, ohne sich behandeln zu lassen oder ihre Lebensweise zu ändern. Zu den langfristigen Komplikationen können starke Schmerzen gehören, die zu einer Einschränkung von Aktivitäten und Bewegungen führen, sowie eine mögliche Veränderung der Gewichtsbelastung, die zu einer Verletzung der Knie- oder Hüftgelenke führen kann.
Andererseits können eine Operation und einige der fortgeschrittenen Behandlungsmöglichkeiten für Plantarfasziitis eine Reihe von Komplikationen verursachen, wie Reaktionen auf die Anästhesie, Infektionen, Blutungen, Nervenschäden und Plantarfaszienverschleiß. Daher ist es ratsam, alle konservativen Behandlungsmöglichkeiten auszuschöpfen, bevor man eine der fortgeschrittenen Optionen in Erwägung zieht.
Wie man Plantarfasziitis vorbeugen kann
Der beste Weg, Plantarfasziitis vorzubeugen, ist, sich über die Erkrankung und ihre Risikofaktoren zu informieren. Wenn Sie ein Sportler oder eine aktive Person sind, sorgen Sie für ein ausreichendes Aufwärmen und Dehnen vor Beginn der Aktivität, setzen Sie das sanfte Dehnen fort und kühlen Sie sich nach Beendigung der Übung ab.
Sorgen Sie dafür, dass Sie immer Schuhe tragen, die Ihnen perfekt passen, mit dichten Polstern und Unterstützung für die Ferse und das Fußgewölbe, und wenn Sie ein Läufer sind, wird empfohlen, Ihre Laufschuhe alle 250 bis 500 Meilen zu wechseln, oder Sie könnten zwischen zwei Paaren von Sportschuhen wechseln, um der Dämpfung der Schuhe eine Zeit zu geben, sich zwischen den Übungen zu erholen.
Wenn Sie einen Beruf ausüben, der langes Stehen oder Gehen erfordert, sollten Sie in geeignetes Schuhwerk mit der richtigen Sohle und ausreichender Polsterung investieren, das Stöße dämpft und Ihr Fußgewölbe gut stützt. Versuchen Sie außerdem, wenn möglich, Sitzpausen einzulegen und Ihre Füße hochzulegen, um die Zeit zu verkürzen, in der Sie Ihre Plantarfaszie und die umliegenden Strukturen belasten. Das Einfrieren nach einem langen Arbeitstag ist eine weitere gute Möglichkeit, Entzündungen zu lindern und Mikrotraumata auf natürliche Weise zu heilen.
Abschließende Ratschläge
Geduld und Disziplin sind entscheidend, wenn es um die Behandlung der Plantarfasziitis geht. Während mit einer hohen Recovery-Rate, radikale Verbesserung kann oft Wochen oder Monate dauern, um zu spüren, und erfordert das Verständnis, welche Faktoren verschlimmern die Bedingung in jedem Einzelfall, um in der Lage, sie zu korrigieren.
Stellen Sie sicher, dass die richtigen Schuhe mit der angemessenen Unterstützung benötigt zu tragen, könnten Sie vielleicht eine Qualität gemacht Orthesen, die bequem sind und bietet dichte Polsterung an der Unterseite der Füße zu verwenden.
Wenn Sie fettleibig sind oder in letzter Zeit schnell an Gewicht zugenommen haben, ist es sehr wichtig, dass Sie versuchen, Gewicht zu verlieren, da das Tragen von viel Gewicht auf Ihren Füßen dazu neigt, eine Menge Stress und Mikrotraumata für Ihre Plantarfaszie zu verursachen.
Laufen Sie nicht auf harten Oberflächen und beginnen Sie nicht mit dem Training, ohne sich richtig aufzuwärmen und sanft zu dehnen. Vermeiden Sie außerdem Übungen mit hoher Belastung, insbesondere solche, bei denen gesprungen werden muss.
Sorgen Sie dafür, dass Ihr Körper zwischen den Aktivitäten genügend Zeit zum Heilen hat, versuchen Sie, Ihre Aktivität auf jeden zweiten Tag zu beschränken, und wenn Ihr Beruf langes Stehen erfordert, sollte Ihr Arbeitsplatz Ihre gesundheitlichen Bedürfnisse berücksichtigen und Ihnen eine Auszeit oder eine Änderung der Arbeitstätigkeit ermöglichen, da dieser Zustand in diesem Fall als berufsbedingte Verletzung betrachtet werden könnte.
1) Taunton, J. E. (2002). Eine retrospektive Fall-Kontroll-Analyse von Laufverletzungen aus dem Jahr 2002. British Journal of Sports Medicine, 36(2), 95-101. https://doi.org/10.1136/bjsm.36.2.95
2) 1. Dunn JE, Link CL, Felson DT, Crincoli MG, Keysor JJ, McKinlay JB. (2004). Prävalenz von Fuß- und Knöchelerkrankungen in einer multiethnischen Stichprobe von älteren Erwachsenen. Am J Epidemiol, 159(5):491-8.
3) 2. Hill CL, Gill TK, Menz HB, Taylor AW. (2008). Prävalenz und Korrelate von Fußschmerzen in einer bevölkerungsbasierten Studie: die North West Adelaide Health Study. J Foot Ankle Res, 1(1):2.
4) Singh D, Angel J, Bentley G, Trevino SG. (1997). Fortnightly review. Plantar fasciitis. BM, 315:172-5.
5) Roxas M. (2005). Plantar fasciitis: Diagnosis and therapeutic considerations. Altern Med Rev, 10:83-93.
6) McPoil TG, Martin RL, Cornwall MW, Wukich DK, Irrgang JJ, Godges JJ. (2008). Fersenschmerz – Plantarfasziitis: Leitlinien für die klinische Praxis in Verbindung mit der internationalen Klassifikation von Funktion, Behinderung und Gesundheit der orthopädischen Abteilung der American Physical Therapy Association. J Orthop Sports Phys Ther, 38(4):A1-A18. .
7) Davis PF, Severud E, Baxter DE. (1994). Painful heel syndrome: results of nonoperative treatment. Foot Ankle Int, 15(10):531-5. .
8) Gill LH, Kiebzak GM. (1996). Outcome of nonsurgical treatment for plantar fasciitis. Foot Ankle Int, 17(9):527-32. .
9) Wolgin M, Cook C, Graham C, Mauldin D. (1994). Conservative treatment of plantar heel pain: long-term follow-up. Foot Ankle Int, 15:97-102.
10) Martin RL, Irrgang JJ, Conti SF. (1998). Outcome Study of subjects with insertional plantar fasciitis. Foot Ankle Int, 19:803-11.
11) Ribeiro AP, Trombini-Souza F, Tessutti VD, Lima FR, João S, Sacco IC. (2011). Die Auswirkungen von Plantarfasziitis und Schmerzen auf die plantare Druckverteilung bei Freizeitläufern. Clin Biomech (Bristol, Avon), 26:194-9.
12) Lee SY, McKeon P, Hertel J. (2009). Verbessert die Verwendung von Orthesen die selbstberichteten Schmerz- und Funktionsmaße bei Patienten mit Plantarfasziitis? A meta-analysis. Phys Ther Sport, 10(1):12-8. .
13) Kogler GF, Solomonidis SE, Paul JP. (1995). In-vitro-Methode zur Quantifizierung der Wirksamkeit des Längsgewölbestützungsmechanismus einer Fußorthese. Clin Biomech (Bristol, Avon), 10(5):245-252.
14) Kogler GF, Solomonidis SE, Paul JP. Biomechanik von Längsgewölbestützungsmechanismen in Fußeinlagen und ihre Auswirkungen auf die Belastung der Plantaraponeurose. Clin Biomech (Bristol, Avon). 1996 Jul. 11(5):243-252. .
15) Whittaker GA, Munteanu SE, Menz HB, Tan JM, Rabusin CL, Landorf KB. (2017). Foot orthoses for plantar heel pain: a systematic review and meta-analysis. Br J Sports Med. .
16) Lynch DM, Goforth WP, Martin JE, Odom RD, Preece CK, Kotter MW. (1998). Conservative treatment of plantar fasciitis. Eine prospektive Studie. J Am Podiatr Med Assoc, 88:375-80.
17) Donley BG, Moore T, Sferra J, Gozdanovic J, Smith R. (2007). Die Wirksamkeit von oralen nichtsteroidalen Antirheumatika (NSAID) bei der Behandlung von Plantarfasziitis: eine randomisierte, prospektive, placebokontrollierte Studie. Foot Ankle Int, 28(1):20-3. DOI: http://dx.doi.org/10.3113/FAI.2007.0004.
18) Goff JD, Crawford R. (2011). Diagnose und Behandlung der Plantarfasziitis. Am Fam Physician, 15;84(6):676-82. .
19) Mizel MS, Marymont JV, Trepman E. (1996). Behandlung der Plantarfasziitis mit einer Nachtschiene und einem modifizierten Schuh, der aus einem Stahlschaft und einem vorderen Rocker-Boden besteht. Foot Ankle Int, 17(12):732-5. .
20) Powell M, Post WR, Keener J, Wearden S. (1998). Effektive Behandlung der chronischen Plantarfasziitis mit Dorsalflexions-Nachtschienen: eine prospektive, randomisierte Crossover-Ergebnisstudie. Foot Ankle Int, 19(1):10-8. .
21) Reid DC. (1992). Sports injury assessment and rehabilitation. New York: Churchill Livingstone.
22) Elizondo-Rodriguez J, Araujo-Lopez Y, Moreno-Gonzalez JA, Cardenas-Estrada E, Mendoza-Lemus O, Acosta-Olivo C. (2013). Ein Vergleich von Botulinumtoxin A und intraläsionalen Steroiden für die Behandlung von Plantarfasziitis: eine randomisierte, doppelblinde Studie. Foot Ankle Int, 34(1):8-14. .
23) Babcock MS, Foster L, Pasquina P, Jabbari B. (2005). Behandlung von Schmerzen, die auf Plantarfasziitis zurückzuführen sind, mit Botulinumtoxin A: eine randomisierte, placebokontrollierte Doppelblindstudie mit kurzer Dauer. Am J Phys Med Rehabil, 84(9):649-54. .
24) Huang YC, Wei SH, Wang HK, Lieu FK. (2010). Ultraschallgesteuerte Botulinumtoxin-Typ-A-Behandlung bei Plantarfasziitis: eine ergebnisbasierte Untersuchung zur Behandlung von Schmerzen und Gangveränderungen. J Rehabil Med, 42(2):136-40. .
25) Aqil A, Siddiqui MR, Solan M, Redfern DJ, Gulati V, Cobb JP. (2013). Extrakorporale Stoßwellentherapie ist wirksam bei der Behandlung von chronischer Plantarfasziitis: eine Meta-Analyse von RCTs. Clin Orthop Relat Res, 471(11):3645-52. .
26) Dizon JN, Gonzalez-Suarez C, Zamora MT, Gambito ED. (2013). Effektivität der extrakorporalen Stoßwellentherapie bei chronischer Plantarfasziitis: eine Meta-Analyse. Am J Phys Med Rehabil, 92(7):606-20. .
27) Mariotto S, de Prati AC, Cavalieri E, Amelio E, Marlinghaus E, Suzuki H. (2009). Extrakorporale Stoßwellentherapie bei entzündlichen Erkrankungen: molekularer Mechanismus, der die entzündungshemmende Wirkung auslöst. Curr Med Chem, 16(19):2366-2372.
28) Liden B, Simmons M, Landsman AS. (2009). Eine retrospektive Analyse von 22 Patienten, die mit perkutaner Radiofrequenz-Nervenablation bei anhaltenden mäßigen bis starken Fersenschmerzen im Zusammenhang mit Plantarfasziitis behandelt wurden. J Foot Ankle Surg, 48(6):642-7.
29) Sorensen MD, Hyer CF. (2009). Bi-Polar Radiofrequency Microdebridement in the Treatment of Chronic Recalcitrant Plantar Fasciitis. Vorgestellt auf der Jahrestagung des American College of Foot & Ankle Surgeons, Washington, D.C
30) Boyle RA, Slater GL. (2003). Endoskopische Befreiung der Plantarfaszie: eine Fallserie. Foot Ankle Int, 24(2):176-9. .
31) Sollitto RJ, Plotkin EL, Klein PG, Mullin P. (1997). Frühe klinische Ergebnisse der Anwendung der Radiofrequenz-Läsion bei der Behandlung der Plantarfasziitis. J Foot Ankle Surg, 36(3):215-9; Diskussion 256. .
32) Bazaz R, Ferkel RD. (2007). Results of endoscopic plantar fascia release. Foot Ankle Int, 28(5):549-56. .
33) Cavazos GJ, Khan KH, D’Antoni AV, Harkless LB, Lopez D. (2009). Kryochirurgie zur Behandlung von Fersenschmerzen. Foot Ankle Int, 30(6):500-5. .