- Obiective de învățare
- Clinical Focus: Mustafa, partea 1
- Sistemul nervos central
- Bariera hemato-encefalică
- Gândiți-vă la asta
- Sistemul nervos periferic
- Celulele sistemului nervos
- Gândiți-vă la asta
- Meningită și encefalită
- Gândiți-vă la asta
- Sindromul Guillain-Barré
- Concepte cheie și rezumat
- Alegere multiplă
- Matching
- Completați spațiul gol
- Gândiți-vă
- Gândire critică
Obiective de învățare
- Descrieți principalele caracteristici anatomice ale sistemului nervos
- Explicați de ce nu există o microbiotă normală a sistemului nervos. sistemului nervos
- Explicați modul în care microorganismele depășesc apărarea sistemului nervos pentru a provoca infecții
- Identificați și descrieți simptomele generale asociate cu diferite infecții ale sistemului nervos
Clinical Focus: Mustafa, partea 1
Mustafa este un tâmplar de 35 de ani din New Jersey. În urmă cu un an, a fost diagnosticat cu boala Crohn, o boală inflamatorie cronică a intestinului care nu are o cauză cunoscută. El a luat un corticosteroid pe bază de rețetă pentru a gestiona afecțiunea, iar medicamentul a fost foarte eficient în menținerea la distanță a simptomelor sale. Cu toate acestea, Mustafa s-a îmbolnăvit recent și a decis să își viziteze medicul de familie. Printre simptomele sale se numără febră, tuse persistentă și dificultăți de respirație. Medicul său a comandat o radiografie toracică, care a evidențiat o consolidare a plămânului drept. Medicul i-a prescris un tratament cu levofloxacină și i-a spus lui Mustafa să revină peste o săptămână dacă nu se simte mai bine.
- Ce tip de medicament este levofloxacina?
- Contra ce tip de microbi ar fi eficient acest medicament?
- Ce tip de infecție este în concordanță cu simptomele lui Mustafa?
Vom reveni la exemplul lui Mustafa în paginile următoare.
Sistemul nervos uman poate fi împărțit în două subsisteme care interacționează: sistemul nervos periferic (SNP) și sistemul nervos central (SNC). SNC este format din creier și măduva spinării. Sistemul nervos periferic este o rețea extinsă de nervi care conectează SNC cu mușchii și structurile senzoriale. Relația dintre aceste sisteme este ilustrată în figura 1.
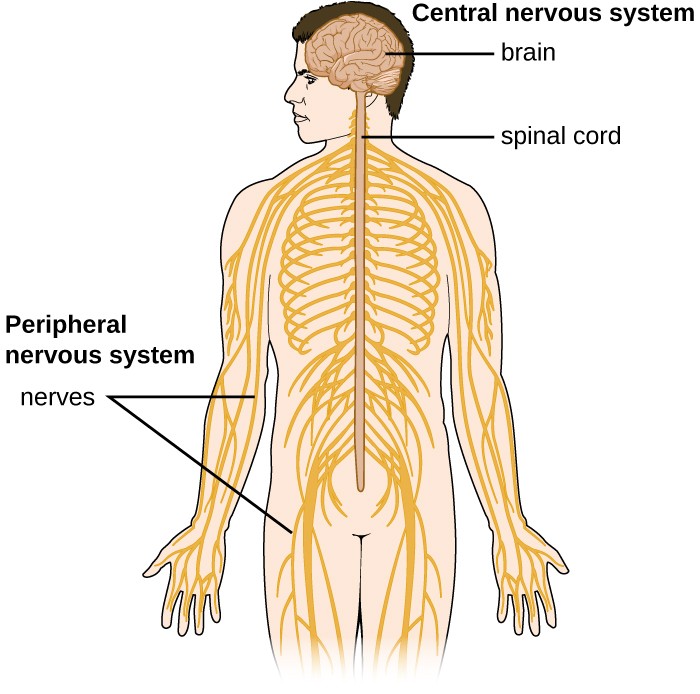
Figura 1. Componentele esențiale ale sistemului nervos uman sunt prezentate în această ilustrație. Sistemul nervos central (SNC) este format din creier și măduva spinării. Acesta se conectează la sistemul nervos periferic (SNP), o rețea de nervi care se întinde pe tot corpul.
Sistemul nervos central
Creierul este cel mai complex și mai sensibil organ din corp. Este responsabil de toate funcțiile corpului, inclusiv de a servi drept centru de coordonare pentru toate senzațiile, mobilitatea, emoțiile și intelectul. Protecția creierului este asigurată de oasele craniului, care, la rândul lor, sunt acoperite de scalp, așa cum se arată în figura 2. Scalpul este alcătuit dintr-un strat exterior de piele, care este atașat lejer de aponevroză, un strat tendinos plat și lat care ancorează straturile superficiale ale pielii. Periostul, aflat sub aponevroză, învelește ferm oasele craniului și asigură protecția, nutriția osului și capacitatea de reparare a acestuia. Sub stratul osos al craniului se află trei straturi de membrane numite meninge, care înconjoară creierul. Pozițiile relative ale acestor meningi sunt prezentate în figura 2. Stratul meningeal cel mai apropiat de oasele craniului se numește dura mater (literalmente înseamnă mamă tare). Sub dura mater se află arahnoid mater (literal, mama păianjen). Stratul meningeal cel mai interior este o membrană delicată numită pia mater (literalmente mamă gingașă). Spre deosebire de celelalte straturi meningeale, pia mater aderă ferm la suprafața convolută a creierului. Între arahnoidul mater și pia mater se află spațiul subarahnoidian. Spațiul subarahnoidian din această regiune este umplut cu lichid cefalorahidian (LCR). Acest lichid apos este produs de celulele plexului coroidian – zone din fiecare ventricul al creierului care constau din celule epiteliale cuboidale care înconjoară paturi capilare dense. LCR are rolul de a furniza nutrienți și de a elimina deșeurile din țesuturile neuronale.

Figura 2. Straturile de țesut care înconjoară creierul uman includ trei membrane meningeale: dura mater, arahnoid mater și pia mater. (credit: modificare după o lucrare a National Institutes of Health)
Bariera hemato-encefalică
Tesuturile SNC au o protecție suplimentară prin faptul că nu sunt expuse la sânge sau la sistemul imunitar în același mod ca alte țesuturi. Vasele de sânge care alimentează creierul cu substanțe nutritive și alte substanțe chimice se află deasupra pia mater. Capilarele asociate cu aceste vase de sânge din creier sunt mai puțin permeabile decât cele din alte locații din organism. Celulele endoteliale capilare formează joncțiuni strânse care controlează transferul componentelor sanguine către creier. În plus, capilarele craniene au mult mai puține fenestre (structuri asemănătoare unor pori care sunt sigilate de o membrană) și vezicule pinocitotice decât alte capilare. Ca urmare, materialele din sistemul circulator au o capacitate foarte limitată de a interacționa direct cu SNC. Acest fenomen este denumit bariera hemato-encefalică.
Bariera hemato-encefalică protejează lichidul cefalorahidian de contaminare și poate fi destul de eficientă în excluderea potențialilor agenți patogeni microbieni. Ca o consecință a acestor apărări, nu există o microbiotă normală în lichidul cefalorahidian. Bariera hemato-encefalică inhibă, de asemenea, mișcarea multor medicamente în creier, în special a compușilor care nu sunt solubile în lipide. Acest lucru are ramificații profunde pentru tratamentele care implică infecții ale SNC, deoarece este dificil pentru medicamente să traverseze bariera hemato-encefalică pentru a interacționa cu agenții patogeni care provoacă infecții.
Medularul spinal are, de asemenea, structuri de protecție similare cu cele care înconjoară creierul. În interiorul oaselor vertebrelor se află meningele de dura mater (uneori numită teacă durală), arahnoid mater, pia mater și o barieră hemato-medulară care controlează transferul componentelor sanguine din vasele de sânge asociate cu măduva spinării.
Pentru a provoca o infecție în SNC, agenții patogeni trebuie să reușească să treacă cu succes de bariera hemato-encefalică sau de bariera hemato-medulară. Diferiți agenți patogeni utilizează diferiți factori de virulență și mecanisme diferite pentru a realiza acest lucru, dar, în general, pot fi grupați în patru categorii: intercelular (numit și paracelular), transcelular, facilitat de leucocite și nehematogen. Intrarea intercelulară implică utilizarea factorilor de virulență microbieni, a toxinelor sau a proceselor mediate de inflamație pentru a trece între celulele barierei hematoencefalice. În cazul intrării transcelulare, agentul patogen trece prin celulele barierei hematoencefalice folosind factori de virulență care îi permit să adere la și să declanșeze absorbția prin mecanisme mediate de vacuole sau de receptori. Intrarea facilitată de leucocite este un mecanism de cal troian care apare atunci când un agent patogen infectează leucocitele din sângele periferic pentru a intra direct în SNC. Intrarea nehematogenă permite agenților patogeni să pătrundă în creier fără să întâlnească bariera hemato-encefalică; aceasta are loc atunci când agenții patogeni se deplasează de-a lungul nervilor cranieni olfactivi sau trigeminali care duc direct în SNC.
Vezi acest videoclip despre bariera hemato-encefalică:
Gândiți-vă la asta
- Care este funcția principală a barierei hemato-encefalice?
Sistemul nervos periferic
Sistemul nervos periferic este format din nervii care conectează organele, membrele și alte structuri anatomice ale corpului cu creierul și măduva spinării. Spre deosebire de creier și măduva spinării, SNP nu este protejat de os, meninge sau de o barieră sangvină și, în consecință, nervii din SNP sunt mult mai susceptibili la leziuni și infecții. Afectarea microbiană a nervilor periferici poate duce la furnicături sau amorțeală, cunoscute sub numele de neuropatie. Aceste simptome pot fi produse, de asemenea, de traumatisme și de cauze neinfecțioase, cum ar fi medicamentele sau bolile cronice, cum ar fi diabetul.
Celulele sistemului nervos
Tesuturile din PNS și SNC sunt formate din celule numite celule gliale (celule neurogliale) și neuroni (celule nervoase). Celulele gliale ajută la organizarea neuronilor, oferă o schelă pentru unele aspecte ale funcției neuronale și ajută la recuperarea după leziuni neuronale.
Neuronii sunt celule specializate care se găsesc în tot sistemul nervos și care transmit semnale prin sistemul nervos folosind procese electrochimice. Structura de bază a unui neuron este prezentată în figura 3. Corpul celular (sau soma) este centrul metabolic al neuronului și conține nucleul și majoritatea organitelor celulei. Numeroasele prelungiri fin ramificate din soma se numesc dendrite. Soma produce, de asemenea, o prelungire alungită, numită axon, care este responsabilă de transmiterea semnalelor electrochimice prin procese elaborate de transport ionic. Axonii anumitor tipuri de neuroni se pot extinde până la un metru în lungime în corpul uman. Pentru a facilita transmiterea semnalelor electrochimice, unii neuroni au o teacă de mielină care înconjoară axonul. Mielina, formată din membranele celulare ale celulelor gliale precum celulele Schwann din PNS și oligodendrocitele din SNC, înconjoară și izolează axonul, crescând semnificativ viteza de transmitere a semnalelor electrochimice de-a lungul axonului. Capătul unui axon formează numeroase ramificații care se termină în bulbi numiți terminale sinaptice. Neuronii formează joncțiuni cu alte celule, cum ar fi un alt neuron, cu care fac schimb de semnale. Joncțiunile, care sunt de fapt spații între neuroni, sunt denumite sinapse. La fiecare sinapsă, există un neuron presinaptic și un neuron postsinaptic (sau o altă celulă). Terminalele sinaptice ale axonului terminalului presinaptic formează sinapsa cu dendritele, soma sau, uneori, axonul neuronului postsinaptic, sau cu o parte a unui alt tip de celulă, cum ar fi o celulă musculară. Terminalele sinaptice conțin vezicule umplute cu substanțe chimice numite neurotransmițători. Atunci când semnalul electrochimic care se deplasează de-a lungul axonului ajunge la sinapsă, veziculele fuzionează cu membrana și sunt eliberați neurotransmițători, care se difuzează de-a lungul sinapsei și se leagă de receptorii de pe membrana celulei postsinaptice, inițiind potențial un răspuns în acea celulă. Acel răspuns în celula postsinaptică ar putea include propagarea în continuare a unui semnal electrochimic pentru a transmite informații sau contracția unei fibre musculare.

Figura 3. (a) Un neuron mielinizat este asociat cu oligodendrocite. Oligodendrocitele sunt un tip de celule gliale care formează învelișul de mielină din SNC care izolează axonul astfel încât impulsurile nervoase electrochimice să fie transferate mai eficient. (b) O sinapsă este formată din capătul axonal al neuronului presinaptic (sus) care eliberează neurotransmițători care traversează spațiul sinaptic (sau fanta) și se leagă de receptorii de pe dendritele neuronului postsinaptic (jos).
Gândiți-vă la asta
- Ce celule sunt asociate cu neuronii și care este funcția lor?
- Care este structura și funcția unei sinapse?
Meningită și encefalită
Deși craniul oferă creierului o apărare excelentă, acesta poate deveni, de asemenea, problematic în timpul infecțiilor. Orice umflătură a creierului sau a meningelor care rezultă în urma unei inflamații poate provoca presiune intracraniană, ceea ce duce la deteriorarea gravă a țesuturilor cerebrale, care au un spațiu limitat pentru a se extinde în oasele inflexibile ale craniului. Termenul de meningită este folosit pentru a descrie o inflamație a meningelor. Simptomele tipice pot include dureri de cap severe, febră, fotofobie (sensibilitate crescută la lumină), rigiditate a gâtului, convulsii și confuzie. O inflamație a țesutului cerebral se numește encefalită, iar pacienții prezintă semne și simptome similare cu cele ale meningitei, în plus față de letargie, convulsii și modificări de personalitate. Atunci când inflamația afectează atât meningele, cât și țesutul cerebral, afecțiunea se numește meningoencefalită. Toate cele trei forme de inflamație sunt grave și pot duce la orbire, surditate, comă și deces.
Meningita și encefalita pot fi cauzate de multe tipuri diferite de agenți patogeni microbieni. Cu toate acestea, aceste afecțiuni pot apărea și din cauze neinfecțioase, cum ar fi traumatismele craniene, unele cancere și anumite medicamente care declanșează inflamația. Pentru a determina dacă inflamația este cauzată de un agent patogen, se efectuează o puncție lombară pentru a obține o probă de LCR. Dacă LCR conține niveluri crescute de globule albe și niveluri anormale de glucoză și proteine, acest lucru indică faptul că inflamația este un răspuns la o infecțieinflinin.
Gândiți-vă la asta
- Care sunt cele două tipuri de inflamație care pot avea impact asupra SNC?
- De ce ambele forme de inflamație au consecințe atât de grave?
Sindromul Guillain-Barré
Sindromul Guillain-Barré (SGB) este o afecțiune rară care poate fi precedată de o infecție virală sau bacteriană care duce la o reacție autoimună împotriva celulelor nervoase mielinizate. Distrugerea tecii de mielină din jurul acestor neuroni duce la pierderea senzației și a funcției. Primele simptome ale acestei afecțiuni sunt furnicături și slăbiciune la nivelul țesuturilor afectate. Simptomele se intensifică pe o perioadă de câteva săptămâni și pot culmina cu paralizia completă. Cazurile severe pot pune în pericol viața. Infecțiile cu mai mulți agenți patogeni microbieni diferiți, inclusiv Campylobacter jejuni (cel mai frecvent factor de risc), citomegalovirus, virusul Epstein-Barr, virusul varicelo-zosterian, Mycoplasma pneumoniae și virusul Zika au fost identificate ca factori declanșatori ai SGB. S-a demonstrat că anticorpii anti-mielină de la pacienții cu SGB recunosc și C. jejuni. Este posibil ca anticorpii cu reactivitate încrucișată, anticorpi care reacționează cu situsuri antigenice similare de pe proteine diferite, să se formeze în timpul unei infecții și să conducă la acest răspuns autoimun.
GBS se identifică numai prin apariția simptomelor clinice. Nu există alte teste de diagnostic disponibile. Din fericire, majoritatea cazurilor se rezolvă spontan în câteva luni, cu puține efecte permanente, deoarece nu există un vaccin disponibil. SGB poate fi tratat prin plasmafereză. În această procedură, plasma pacientului este filtrată din sângele său, eliminând autoanticorpii.
Concepte cheie și rezumat
- Sistemul nervos este format din două subsisteme: sistemul nervos central și sistemul nervos periferic.
- Craniul și cele trei meningi (dura mater, arahnoid mater și pia mater) protejează creierul.
- Tesuturile PNS și SNC sunt formate din celule numite celule gliale și neuroni.
- Din moment ce bariera hemato-encefalică exclude majoritatea microbilor, nu există o microbiotă normală în SNC.
- Cei mai mulți agenți patogeni au factori de virulență specifici care le permit să treacă de bariera hemato-encefalică. Inflamația creierului sau a meningelor cauzată de infecție se numește encefalită, respectiv meningită. Aceste afecțiuni pot duce la orbire, surditate, comă și deces.
Alegere multiplă
Cum se numește membrana cea mai exterioară care înconjoară creierul?
- pia mater
- materia arachnoidă
- dura mater
- alma mater
Ce termen se referă la o inflamație a țesuturilor cerebrale?
- encefalită
- meningită
- sinuzită
- meningoencefalită
Celulele nervoase formează proiecții lungi numite __________.
- soma
- axoni
- dendrite
- sinapse
Chimicele numite __________ sunt stocate în neuroni și eliberate atunci când celula este stimulată de un semnal.
- toxine
- citokine
- chemokine
- neurotransmițători
Sistemul nervos central este alcătuit din __________.
- organe senzoriale și mușchi.
- creierul și mușchii.
- organele senzoriale și măduva spinării.
- creierul și coloana vertebrală.
Matching
Corespundeți fiecare strategie de invazie microbiană a SNC cu descrierea ei.
| ___introducerea intercelulară | A. agentul patogen obține intrarea prin infectarea globulelor albe periferice |
| ___intrare transcelulară | B. agentul patogen ocolește bariera hemato-encefalică prin deplasarea de-a lungul nervilor cranieni olfactivi sau trigeminali |
| ___intrare facilitată de leucocite | C. agentul patogen trece prin celulele barierei hemato-encefalice |
| ___intrare nehematogenă | D. agentul patogen trece între celulele barierei hemato-encefalice |
Completați spațiul gol
Corpul celular al unui neuron se numește __________.
Un semnal este transmis de-a lungul __________ unei celule nervoase.
Spațiul __________ este umplut cu lichid cefalorahidian.
Spațiul __________ împiedică accesul microbilor din sânge să pătrundă în sistemul nervos central.
__________ este un set de membrane care acoperă și protejează creierul.
Gândiți-vă
- Descrieți pe scurt apărarea creierului împotriva traumatismelor și infecțiilor.
- Descrieți cum se formează bariera hemato-encefalică.
- Identificați tipul de celulă prezentat, precum și următoarele structuri: axon, dendrită, teacă de mielină, soma și sinapsă.

Gândire critică
Ce funcție importantă îndeplinește bariera hemato-encefalică? Cum ar putea această barieră să fie uneori problematică?
- Yuki, Nobuhiro și Hans-Peter Hartung, „Guillain-Barré Syndrome”, New England Journal of Medicine 366, nr. 24 (2012): 2294-304. ↵
- Cao-Lormeau, Van-Mai, Alexandre Blake, Sandrine Mons, Stéphane Lastère, Claudine Roche, Jessica Vanhomwegen, Timothée Dub et al., „Guillain-Barré Syndrome Outbreak Associated with Zika Virus Infection in French Polynesia: A Case-Control Study”, The Lancet 387, nr. 10027 (2016): 1531-9. ↵