- Introducere
- Anatomia urechii interne
- Fiziopatologie
- Cauze
- Factori de risc
- Istoric și examinare
- Istoric
- Examen clinic
- Investigații
- Diagnostice diferențiale
- Management
- Management conservator
- Management medical
- Tehnici de repoziționare
- Medicamente
- Managementul chirurgical
- Alte
- Puncte cheie
- Revizori
- Doamna Shadaba Ahmed și Dr. Elizabeth Cotzias
- Editor
- Hannah Thomas
Introducere
Vertejul pozițional paroxistic benign (VPPB) este o tulburare a urechii interne caracterizată prin atacuri scurte și recurente de vertij pozițional.1 VPPB este cea mai frecventă cauză de vertij.2
Utilizarea cuvântului „benign” reflectă prognosticul bun al VPPB, deoarece cauza sa este probabil periferică, mai degrabă decât centrală.5 Cu toate acestea, studiile au arătat că cazurile nediagnosticate și netratate de VPPB pot afecta pacienții din punct de vedere clinic, cu un risc de căderi, și din punct de vedere psihologic, cu probleme legate de calitatea vieții.6 ‘Paroxistic’ se referă la apariția bruscă și rapidă a vertijului cu anumite mișcări ale capului.3
Vertijul este o senzație iluzorie de mișcare a propriei persoane sau a împrejurimilor în absența unei mișcări reale.3 Vertijul pozițional este provocarea unei senzații de învârtire prin modificări ale poziției capului în raport cu gravitația (de exemplu, rostogolirea în pat, aplecarea și privirea în sus).4
Anatomia urechii interne
Urechea internă este formată din două părți – labirintul osos și labirintul membranos (figura 1). Labirintul osos este alcătuit din cavități în partea petrosală a osului temporal. Acesta conține cohleea, vestibulul și canalele semicirculare. Labirintul membranos se află în interiorul labirintului osos. Acesta este format din canalul cohlear, canalele semicirculare, utricul și sacul. Cohleea este considerată ca fiind organul spiralat pentru auz. Canalele semicirculare, sacrul și utriculul formează aparatul vestibular, care ajută la echilibru.
Canalele semicirculare, în cadrul canalelor semicirculare, au trei părți individuale care se conectează împreună la nivelul utriculului (situat anterior față de sacrul din vestibul) (figura 1) (figura 1). Cele trei componente sunt denumite în ceea ce privește poziția lor anatomică – canalele semicirculare anterioare, laterale și posterioare. Planurile acestor canale semicirculare formează unghiuri obtuze în raport unul cu celălalt. Aceste canale sunt umplute cu un fluid numit endolimfă. Ele au, de asemenea, capete lărgite atunci când ajung la utricul, numite ampule. Ampulla conține receptori senzoriali care detectează modificările fluxului de endolimfă în funcție de mișcările capului. Aceasta trimite semnale către creier pentru controlul echilibrului.8,9
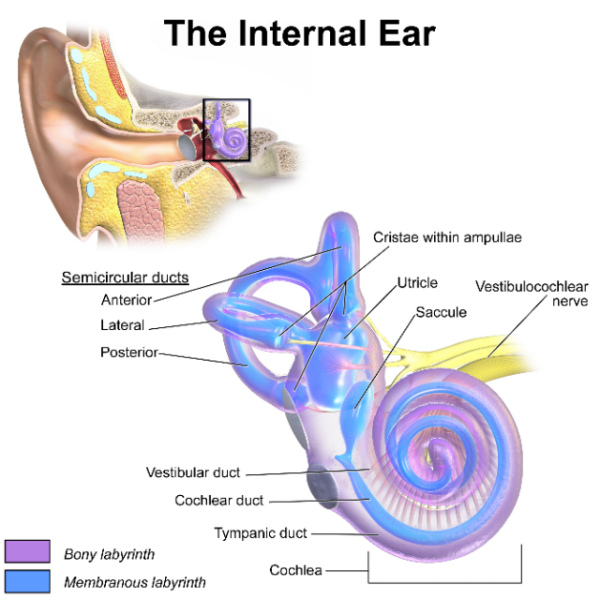
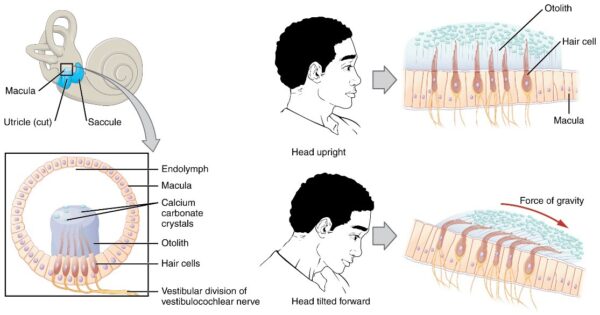
O altă componentă importantă a sistemului vestibular este otoconia. Acestea sunt biocristale prezente în utricul și saculă (figura 2). Ele sunt situate deasupra celulelor ciliate (kinocilia și stereocilia) din macula (epiteliul senzorial), care se găsește în utricul și saculă. Otoconii se deplasează odată cu mișcările capului, ceea ce duce la depolarizarea celulelor ciliate senzoriale. Acest lucru generează în continuare semnale electrice care vor fi transmise către SNC prin intermediul nervului vestibular. La rândul său, acest lucru stimulează SNC să răspundă cu reacții adecvate și asigură menținerea echilibrului.10
Fiziopatologie
Există diverse teorii cu privire la motivul apariției VPPB la pacienți, iar acest lucru depinde de localizarea particulară a problemelor în canalele semicirculare. Canalul posterior este cel mai frecvent afectat în cazul VPPB. Cu toate acestea, pot fi afectate canalele laterale, anterioare sau multiple. Una dintre cele mai bine înțelese și acceptate teorii pentru canalul semicircular posterior este canalolitiaza. Aceasta descrie deplasarea particulelor de otoconii care plutesc liber din maculă și care apoi rămân blocate în canalul posterior. Resturile otoconice detașate, în plus față de endolimfă, pot continua să stimuleze celulele ciliate chiar și după ce mișcările capului au încetat. Acest lucru duce la o senzație anormală de vertij și nistagmus atunci când capul se mișcă în planul canalului semicircular afectat.1,2,3,12
Cauze
Majoritatea cazurilor de VPPB sunt idiopatice.
Alte cauze cunoscute ale VPPB includ:
- Traumatismul cranian
- Neuronita vestibulară (după o boală virală)
- Labirintita (datorată degenerării labirintului în funcție de vârstă)
- Complicații ale intervenției chirurgicale la mastoidă/statuie
Factori de risc
Factori de risc pentru apariția VPPB includ:
- Vârsta mai înaintată (debutul frecvent între 40 și 60 de ani).
- Sexul feminin (femeile sunt de două ori mai susceptibile de a avea VPPB în comparație cu bărbații)
- Boala Meniere (de obicei diagnosticată alături de VPPB în 30% din cazuri)
- Pacienți cu migrene și/sau tulburări de anxietate2
Istoric și examinare
Istoric
Simptomele cele mai frecvente includ:
- Simptome scurte de vertij care durează de obicei între 30 de secunde și 1 minut
- Simptome provocate de mișcări ale capului, cum ar fi rostogolirea în pat, privirea în sus (de ex.ex. când se pune un obiect pe un raft), aplecarea în față (de ex. atunci când se leagă șireturile de la pantofi, când se așează)
Simptomele mai puțin frecvente includ:
- Naza
- Cefalee ușoară, dezechilibru (ca urmare, pacienții se pot prezenta cu o cădere – prin urmare, este crucial să aveți disfuncția vestibulară ca diagnostic diferențial în istoricul căderii; consultați aici ghidul Geeky Medics pentru evaluarea căderilor).
Examen clinic
Cele mai frecvente constatări:
- Testul Dix-Hallpike pozitiv – ceea ce duce la vertij rotațional și nistagmus
Investigații
În prezent, nu există investigații care să poată descrie localizarea și mișcarea otoconiei. Singura investigație gold-standard efectuată pentru a elucida VPPB este testul Dix-Hallpike (DHT). Un DHT pozitiv va confirma un VPPB al canalului semicircular posterior, având o sensibilitate de 82% și o specificitate de 71%.13 Numai un clinician instruit corespunzător ar trebui să efectueze DHT. Vedeți ghidul și videoclipul Geeky Medics despre cum se efectuează DHT aici.
Dacă testul este pozitiv, vor exista:
- Perioada de latență – debutul nistagmusului după 5 până la 20 de secunde
- Vertijul
- Nistagmusul rotator și vertical (bate în sus și spre urechea afectată)
Aceste simptome vor începe treptat cu perioada de latență, apoi vor crește intens și vor scădea treptat din cauza fatigabilității. Odată ce pacientul revine la poziția șezând, există un vertij prelungit și inversarea nistagmusului. Dacă oricare dintre aceste caracteristici sunt absente (fără latență, fără vertij și nistagmus persistent), investigați o cauză centrală. În plus, VPPB este în general unilateral, prin urmare, mișcările pozitive vor fi adesea la un singur ochi. Dacă testul este pozitiv bilateral, acest lucru ar putea sugera un VPPB al canalului semicircular lateral, o nevrită vestibulară sau o cauză centrală.2
Contraindicațiile pentru DHT includ:
- Pacienții cu patologie legată de gât sau de spate (de exemplu, poliartrită reumatoidă severă, stenoză cervicală, leziuni ale măduvei spinării, boala arterei vertebrale sau stenoză carotidiană).2
Diagnostice diferențiale
Este important să se excludă simptomele negative, deoarece acestea pot indica alte afecțiuni. Negativele cruciale care trebuie stabilite sunt:
- Vârtej persistent – indicativ pentru boala Meniere
- Tinitus, pierderea auzului sau plenitudine aurală – indicativ pentru boala Meniere, labirintită
- Debutul lung și gradual, prodromul viral – indicativ pentru neuronită vestibulară, labirintită
- Pierdere vizuală, a vorbirii, motorie sau senzorială – indicativ pentru o leziune a SNC
- Nistagmus vertical/cu bătăi descendente – indicativ pentru o leziune a SNC
În tabelul 1 sunt prezentate și alte caracteristici de diferențiere între bolile otologice, neurologice și alte boli comune.
Tabel 1. Diagnosticele diferențiale ale VPPB
| Diagnosticele diferențiale ale VPPB | Simptomele caracteristice de diferențiere |
| Boli otologice | |
| Boala Meniere | Vârtej susținut, pierderea fluctuantă a auzului, plenitudine aurală și tinitus în urechea afectată |
| Nevrita vestibulară | Să urmeze un prodrom viral, cu pierderea auzului și potențial tinitus; debut gradual |
| Labirintită | După un prodrom viral, poate apărea tinitus; debut gradual |
| Boli neurologice | |
| Migrenă vestibulară | Simptomele pot dura de la 5 minute la 72 de ore, antecedente actuale de migrene (cu alte caracteristici – de ex.g. cefalee, fotofobie, aură vizuală etc) |
| Act vascular cerebral de trunchi cerebral/cerebelos (sau atac ischemic tranzitoriu) | Debutul foarte brusc, alte simptome neurologice – disartrie, disfagie, pierdere senzorială/motorie |
| Alte afecțiuni | |
| Vârtej cervical | Antecendente de boală degenerativă a coloanei cervicale |
| Medicamente…induse | Carbamazepina, fenitoina, antihipertensivele pot produce efecte secundare de vertij și/sau amețeli |
Management
Management conservator
VPPB este adesea o afecțiune autolimitată și simptomele pot dispărea în termen de 6 luni de la debut.3 Pacienții trebuie sfătuiți să:
- Evitați pozițiile care pot provoca simptome de vertij
- Consiliați că simptomele pot reapărea. Un studiu a identificat 36% de recurență a simptomelor în termen de 48 de luni de la debut.14
Management medical
Dacă simptomele persistă, trebuie efectuată reabilitarea vestibulară. Aceasta se poate face fie cu:
Tehnici de repoziționare
- Una dintre tehnicile recomandate pentru VPPB de canal posterior este manevra Epley. Scopul este de a repoziționa particulele otoconice deplasate înapoi în utricul din canalul posterior. Vedeți ghidul și videoclipul Geeky Medics despre cum se efectuează manevra Epley aici.
- Alte tehnici includ manevra Semont, exercițiile Brandt-Daroff și manevra Epley modificată (ultimele două pot fi efectuate la domiciliu de către pacienți, odată ce sunt învățați pașii).
Medicamente
- Antiemetice – proclorperazină sau cicizină
- Sedative vestibulare – cinnarizină sau betahistină (analog de histamină)
Cu toate acestea, literatura de specialitate sugerează că aceste medicamente au un efect redus asupra controlului simptomelor.15 Prin urmare, metodele de repoziționare sunt cele mai indicate pentru clinicieni.
Managementul chirurgical
Intervenția chirurgicală este, de obicei, rezervată pacienților cu simptome intratabile, care nu au reușit să răspundă la procedurile repetate de repoziționare. Cele două opțiuni chirurgicale sunt:
- Denervarea canalului semicircular posterior (prin neurectomie singulară)
- Obliterarea canalului posterior (printr-o abordare trans-mastoidiană)2
Alte
Este important să se consilieze și alte aspecte ale vieții pacientului:
- Consiliați pacientul să nu conducă atunci când se simte amețit sau dacă șofatul provoacă episoadele.
- Consiliați pacientul să își informeze angajatorul în cazul în care acesta poate reprezenta un risc profesional (de exemplu, lucrul cu utilaje, la înălțime etc.).
Puncte cheie
- VPPB este o tulburare a urechii interne caracterizată prin episoade repetate de vertij pozițional
- Vevertijul este provocat de anumite mișcări ale capului, cum ar fi rostogolirea în pat, privirea în sus etc…
- Este mai frecvent la femei (2:1), și la pacienții cu vârsta >40 de ani
- Majoritatea cazurilor de VPPB sunt idiopatice; cauzele secundare cunoscute includ traumatisme craniene și neuronita vestibulară/labirintita
- Simptomele includ vertij, provocat de mișcările capului, care durează între 30 de secunde și 1 minut, cu greață, amețeală și dezechilibru asociate.
- Investigația principală este testul Dix-Hallpike.
- Managementul este de obicei de susținere. Dacă simptomele persistă, pacienții’ pot fi tratați cu manevra Epley.
- VPPB este, în general, autolimitată
- CartetulGP. VPPB.
- Vertej pozițional paroxistic benign paroxistic. Publicat în 2016.
- Bhattacharyya, N et al. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (actualizare). Publicat în 2017.
- Joseph Furman și Stephen Cass. Vertijul pozițional paroxistic benign paroxistic. Publicat în 1999.
- Baloh RW, Honrubia V, Jacobson K. Vertijul pozițional benign: caracteristici clinice și oculografice în 240 de cazuri. Publicat în 1987.
- Lopez-Escamez JA, Gamiz MJ, Fernandez-Perez A, et al. Rezultatele pe termen lung și calitatea vieții legate de sănătate în vertijul pozițional paroxistic benign. Publicat în 2005.
- Bruce Blaus. Anatomia urechii interne.
- Ekdale EG. Comparative Anatomy of the Bony Labyrinth (Inner Ear) of Placental Mammals. Publicat în 2013.
- Kristen Davies. The Inner Ear. Publicat în 2018.
- Lundberg YW, Xu Y, Theissen KD, Kramer KL. Mecanisme de dezvoltare a Otoconiei și a Otolitului. Publicat în 2015.
- OpenStax College. Maculae și echilibru.
- Andrew Baldwin, Nina Hjelde, Charlotte Goumalatsou și Gil Myers. Oxford Handbook of Clinical Specialties 10th Ear, Nose and Throat. Publicat în 2016.
- Lopez-Escamez JA, Lopez-Nevot A, Gamiz MJ, et al. Diagnosticul cauzelor comune de vertij folosind o anamneză clinică structurată. Publicat în 2000.
- Cochrane Library. Manevra Epley (repoziționarea canalitelor) pentru vertijul pozițional paroxistic benign paroxistic. Publicată în 2014.
- Biblioteca Cochrane. Modificări ale manevrei Epley (repoziționarea canalitelor) pentru vertijul pozițional paroxistic benign de canal posterior (BPPV). Publicată în 2012.
Revizori
Doamna Shadaba Ahmed și Dr. Elizabeth Cotzias
Consultant ORL și registrator ORL
Editor
Hannah Thomas
.